что такое пневмококковая пневмония
Пневмококковая инфекция

Пневмококковая инфекция довольно широко распространена на планете. Однако в России регистрация случаев данной инфекции затруднена в силу отсутствия поголовной диагностики всех случаев острых респираторных заболеваний. Пневмококковый менингит в среднем по России выявляется у 10 детей от 0 до 2х лет на 100 000 населения, и этот показатель довольно высок. Заболеваемость сепсисом (заражением крови) пневмококковой этиологии составляет 100 случаев на 100 т.н., пневмококковым воспалением легких составляет 1200 случаев на 100.т.н., а пневмококковым отитом – 22000 случаев на 100 т.н. По данным показателям видно, что пневмококковая инфекция встречается гораздо чаще, чем мы думаем. Нельзя забывать, что высока частота именно тяжелых форм инфекции, что может привести и к длительному восстановлению здоровья, и инвалидизации и неблагоприятному исходу.
В настоящее время известно 84 серотипа пневмококков, патогенных для человека. Основные типы пневмококков, встречаемые у детей раннего возраста и ответственные за подавляющее число случаев данной инфекции, использованы при разработке вакцин для специфической профилактики.
Пневмококки малоустойчивы во внешней среде. Погибают от действия обычных дезинфицирующих средств, при t – 600 погибают в течение 10 минут. Однако устойчивы к высушиванию. В высушенной мокроте сохраняют жизнеспособность в течение 2х месяцев.
На сегодня существует большая проблема антибиотикорезистентности – то есть устойчивости пневмококков к ряду антибактериальных препаратов, что создает дополнительные сложности в лечении заболевания.
Причины возникновения пневмококковой инфекции
Источником инфекции являются: 1) больные клинически выраженной формой болезни, 2) носители пневмококков. Зараженные среды источника инфекции – носоглоточная слизь, слизь бронхиального дерева (мокрота).
Основной механизм заражения – аэрогенный, а путь – воздушно-капельный. Инфицирование происходит при чихании, кашле, разговоре с источником инфекции. Наиболее подвержены заражению лица, находящиеся в непосредственном контакте с источником инфекции (при чихании и кашле – это аэрозольное облако 3 метра в диаметре).
Восприимчивость человека к пневмококковым инфекциям высокая. Возможны семейные вспышки и вспышки в детских коллективах.
Группы риска заражения:
Симптомы пневмококковой инфекции
Как развивается инфекция? Входными воротами пневмококковой инфекции являются слизистые оболочки ротоглотки и дыхательных путей, где пневмококки могут длительно находиться, не оказывая никакого патогенного влияния. Большое значение в развитии дальнейшего процесса оказывает резистентность (сопротивляемость) входных ворот инфекции.
Неблагоприятные факторы для развития заболевания: переохлаждение, снижение местного иммунитета в результате частых респираторных инфекций, стрессовые ситуации и переутомление, гиповитаминозы. При снижении местной сопротивляемости возможно развитие воспаления легких. Попадая в кровь, пневмококки могут вызвать сепсис (заражение крови), а также разноситься по органам и тканям.
Проявления болезни:
Пневмококковая пневмония
Пневмония при пневмококковой инфекции могжет быть крупозной (внезапное начало, высокая температура, выраженные ознобы, румянец на щеках, резкие боли в грудной клетке и мокрота с коричневым оттенком – «ржавая», при выслушивании влажные хрипы, крепитация, «шум трения плевры», притупление перкуторного звука) или очаговой (возникает на фоне проявлений острой респираторной инфекции – появляется слабость, влажный кашель, потливость, одышка, мокрота слизисто-гнойная, боли в небольшом участке грудной клетки, бледность кожных покровов, выслушиваются мелко и среднепузырчатые хрипы). Крупозная пневмония протекает тяжелее, возможно развитие острой дыхательной недостаточности, формирование абсцессов, плеврита.
Очаговая пневмония легче по тяжести, однако инфильтрация рассасывается в более длительный срок – до 4х недель.
Когда нужно обратиться к врачу: появление высокой температуры при выраженной слабости, кашель с мокротой гнойного и «ржавого» характера, боли в грудной клетке.
Пневмококковый менингит
Пневмококковый менингит начинается остро с повышения температуры тела до 40°, появляется диффузная головная боль распирающего характера. У большинства больных несколько позже присоединяются многократная рвота, повышенная чувствительность ко всем видам раздражителей. В течение первых 12-24 часов от начала заболевания менингитом формируется развернутая картина менингеального и общемозгового синдромов. Появляются и быстро нарастают менингеальные симптомы: ригидность мышц затылка, симптом Кернига, Брудзинского и др. Для больных характерна «менингеальная поза» или «поза легавой собаки». Сознание сначала сохранено, а затем сменяется состоянием оглушенности, стопора, комы.
Спинномозговая жидкость при анализе – вытекает под давлением, мутная, цитоз несколько десятков тысяч клеток в 1 мкл, нейтрофилов до 90%, нередко увеличен белок.
Когда нужно обратиться к врачу: высокая температура, сильная головная боль, многократная рвота, боли в шее, невозможность ее согнуть – все эти симптомы для незамедлительного обращения к доктору. У детей раннего возраста – высокая температура, постоянный плач и беспокойство ребенка – повод для срочного обращения к врачу. Менингит требует срочного лечебного вмешательств в условиях стационара.
Пневмококковый отит
Пневмококковый отит характеризуется температурой, болью в области уха, гиперакузией (повышением чувствительности к слуховым раздражителям).
Пневмококковый сепсис
Пневмококковый сепсис проявляется инфекционно-токсическим синдромом (температура, слабость, головные боли), увеличением селезенки (что больной часто не чувствует), симптомы поражения различных органов и систем (легких, сердца, кишечника, почек, мозговых оболочек).
Осложнения пневмококковой инфекции
Осложнения связаны с развитием той или иной клинической формы заболевания. При развитии пневмонии стоит опасаться острой дыхательной недостаточности, сердечной недостаточности. При менингите – отек головного мозга с опасностью синдрома вклинения (остановка сердечной и легочной деятельности). В случае сепсиса летальность достигает до 50% и можно ожидать любого из осложнений.
После перенесенной пневмококковой инфекции формируется малонапряженный, кратковременный, типоспецифический иммунитет, который не защищает от повторного заражения другим серотипом пневмококка.
Диагностика пневмококковой инфекции
1. Предварительный диагноз – клинический. Выставляется врачом при осмотре пациента на основании подозрительной симптоматики после проведения дифференциального диагноза. Отличить пневмококковую инфекцию от заболеваний со схожей клиникой, вызванных другими бактериями, очень сложно. Докторам необходимо исключать пневмонии другой этиологии (стафилококковые, стрептококковые, легионеллезны, клебсиеллезные и другие); другие бактериальные менингиты и др.
2. Окончательный диагноз выставляется только после лабораторного подтверждения диагноза.
Для исследования отбираются: ротоглоточная слизь, мокрота, кровь, спинномозговая жидкость, воспалительные экссудаты. Взятие определенного вида материала для лабораторных исследований осуществляется с учетом клинической картины заболевания.
Особенности: быстрая гибель пневмококка во внешней среде определяет быструю доставку материала в лабораторию.
Основными методами диагностики являются:
1. Микроскопия окрашенных по Грамму и методом Гиса мазков – под микроскопом видны ланцетовидные диплококки.
2. Бактериологический метод – посев материала на специальные среды (кровяной агар и сывороточный бульон, 10% желчный бульон)
3. Серологический метод – исследование крови при помощи реакции агглютинации только подтверждает основной диагноз.
Лечение пневмококковой инфекции
1) Базисная терапия (режим, диета).
Режим. Госпитализация осуществляется по клиническим показаниям. На дому лечатся больные только с пневмококковым острым респираторным заболеванием. Другие формы инфекции, а тем более у детей, требуют госпитализации во избежание фатальных осложнений. Неизменным условием является соблюдение постельного режима на весь лихорадочный период, а также до ликвидации осложнений.
Диета полноценная со сбалансированным количеством белков, жиров, углеводов; исключением облигатных аллергенов, достаточным количеством жидкости.
2) Этиотропная терапия (антибактериальные препараты) – препаратами выбора при пневмококковой инфекции являются группа пенициллинов, цефалоспоринов, карбопинемов, ванкомицина в зависимости от формы инфекции.
Нужно помнить об увеличении штаммов антибиотико-резистентных видов пневмококка, что безусловно затрудняет лечебный поиск препарата. Выход один – определение чувствительности выделяемого пневмококка к различным антибиотикам, на которое уходит 2-3 дня.
3) Патогенетическая инфузионная терапия (коррекция защитных функций организма) включает в себя дезинтоксикационную терапию, бронхолитики, кардиопротекторы, мочегонные, средства для улучшения микроциркулиции и так далее.
4) Патогенетическая и симптоматическая терапия (жаропонижающие, аналгетики, противовоспалительные, антигистаминные);
5) Отвлекающая и местная терапия включает в себя паровые ингаляции с раствором соды, растворами трав – шалфей, ромашка (что актуально при катаральной форме и герпангине); орошение зева дезинфицирующими растворами во избежание бактериальной обсемененности места поражения; противовоспалительные капли в глаза при конъюктивите.
Можно ли самостоятельно принимать антибиотики при пневмококковой инфекции? Нежелательно, поскольку правильно определить необходимую группу антибактериальных препаратов под силу только доктору. Неправильный подбор препарата и дозу может привести не только к отсутствию эффекта лечения, но и существенному снижению иммунитета, а, следовательно, и ухудшению общего состояния больного.
Профилактика пневмококковой инфекции
КОГДА ПРИВИВАТЬ?
Существуют следующие схемы введения для пневмококковых конъюгированных вакцин:
| НАЧАЛО ВАКЦИНАЦИИ | ПРИВИВКА ПКВ10 | ПРИВИВКА ПКВ13 |
| 2-6 месяцев | 3-х кратно с интервалом не менее 1 месяца и ревакцинацией на 2-м году (в 12-15 месяцев) или 2-х кратно с интервалом не менее 2 месяцев и ревакцинацией на 2-м году (15 месяцев) | 3-х кратно с интервалом не менее 1 месяца и ревакцинацией на 2-м году (в 12-15 месяцев) или 2-х кратно с интервалом не менее 2 месяцев и ревакцинацией в 15 месяцев |
| 7-11 месяцев | 2-х кратно с интервалом не менее 1 месяца и ревакцинацией на 2-м году жизни | 2-х кратно с интервалом не менее 1 месяца и ревакцинацией на 2-м году жизни |
| 12-23 месяца | 2-кратно с интервалом не менее 2 месяцев | 2-кратно с интервалом не менее 2 месяцев |
| 2-5 лет (24-71 месяц) | Однократно |
Для детей из групп риска существует схема бустерной вакцинации полисахаридной пневмококковой вакциной (ППВ23) не ранее, чем через 2 месяца после введения ПКВ.
Иммунизацию взрослых рекомендуется начинать с прививки ПКВ13 для формирования иммунной памяти и увеличения длительности возможной защиты от пневмококков. Аналогичная бустерная вакцинация ППВ23 у взрослых проводится в срок не ранее, чем через 12 месяцев после введения ПКВ.
Пневмококк: нужна ли нам вакцина?
Поделиться:
Пневмония – инфекция, возбудителем которой являются стрептококки. Чаще всего воспаление легких цепляют дети, которые ходят в детсад. Западные специалисты длительное время создавали прививку для защиты наших отпрысков от данной заразы. Полученный продукт моментально был одобрен ВОЗ и внедрен в национальные календари прививок. Однако все больше европейских врачей стали задаваться вопросом – так ли нужна данная вакцина?
Текст: Татьяна Лапшина, провизор, преподаватель биохимии (Москва)
Главная причина пневмонии
Виновником развития болезни является пневмококк (говоря точнее, бактерия Streptococcus Pneumoniae). Ее активная жизнь в нашем организме приводит не только к развитию пневмонии, но и вызывает появление бронхитов, сепсиса, менингитов, средних отитов.
Бактерия поражает прежде всего детей до двух лет (их защитная система еще не успела сформироваться) и пожилых людей (у них иммунитет ослаблен в силу возраста).
Инфекция передается воздушно-капельным путем: при разговоре, чихании, кашле. Получается, что один больной в помещении может заразить большое количество людей. Устранить пневмококка при помощи антибиотиков бывает нелегко – уж больно устойчив микроорганизм. Такое положение вещей подтолкнуло медицинский мир на создание пневмококковой вакцины, способной защитить нас и наших детей от страшных заболеваний.
Россия и пневмококковая вакцина
На протяжении длительного времени иммунизация наших детей против пневмококка проводилась лишь по определенным показаниям: например, если ребенок часто болеет или отправляется в лагерь или детский сад.
За рубежом ситуация обстояла иначе – в большинстве стран прививка была включена в национальные календари.
Важно: Вакцинацию, согласно рекомендациям, следует проводить трижды: на первом году жизни два раза (в 7 и 9 месяцев) и на втором – однократно.
Оборотная сторона медали
В большинстве случаев прививка хорошо переносится малышами. Редко, но побочные эффекты возникают – покраснение в месте введения, отечность или появление раздражительности и температуры. Данные симптомы сходят на нет через некоторое время.
Таким образом вопрос о том, делать ли прививки от пневмококка остается открытым.
Как оказалось, споры об эффективности и безопасности прививки лишь начинают набирать обороты. С одной стороны, за границей наблюдают значительное падение заболеваемости пневмонией, отмечая высокую роль вакцинации. С другой – научные умы утверждают, что данный факт требует еще доказательств – проведения новых исследований по другой схеме. Но самое страшное – это активизация других бактерий, которые «решились» занять освободившуюся нишу. Требуется еще время и проведение новых исследований.
Пневмококковая инфекция
На сегодня существует большая проблема устойчивости пневмококков к ряду антибактериальных препаратов, что создает дополнительные сложности в лечении заболевания.
Причины возникновения пневмококковой инфекции
Источником инфекции являются: 1) больные клинически выраженной формой болезни, 2) носители пневмококков.
Восприимчивость человека к пневмококковым инфекциям высокая. Возможны семейные вспышки и вспышки в детских коллективах.
Группы риска заражения:
1) Дети до 2х лет, иммунные клетки которых не способны бороться с возбудителем. Дети первого полугодия жизни имеют материнские антитела, количество которых спустя 6 мес. жизни сильно снижается, в связи с чем увеличивается риск развития инфекции.
2) Дети и взрослые с иммунодефицитом (хронические заболевания органов дыхания, сердечнососудистой системы, сахарный диабет, почечная недостаточность, цирроз печени; ВИЧ-инфекция, онкологические болезни, заболевания крови).
3) Возрастной иммунодефицит (лица преклонного возраста старше 65 лет).
4) Лица с табачной и алкогольной зависимостью.
Симптомы пневмококковой инфекции
Как развивается инфекция? Входными воротами пневмококковой инфекции являются слизистые оболочки ротоглотки и дыхательных путей, где пневмококки могут длительно находиться, не оказывая никакого патогенного влияния. Большое значение в развитии дальнейшего процесса оказывает резистентность (сопротивляемость) входных ворот инфекции.
Проявления болезни: 1) Пневмококковая пневмония (воспаление легких)
2) Пневмококковый менингит (воспаление мягкой мозговой оболочки)
3) Пневмококковый отит (воспаление среднего уха)
4) Пневмококковый сепсис (заражение крови)
Пневмококковая пневмония
Пневмококковый менингит
Пневмококковый менингит начинается остро с повышения температуры тела до 40°, появляется диффузная головная боль распирающего характера. У большинства больных несколько позже присоединяются многократная рвота, повышенная чувствительность ко всем видам раздражителей. В течение первых 12-24 часов от начала заболевания менингитом формируется развернутая картина менингеального и общемозгового синдромов. Появляются и быстро нарастают менингеальные симптомы. Сознание сначала сохранено, а затем сменяется состоянием оглушенности, стопора, комы.
Пневмококковый отит
Пневмококковый отит характеризуется температурой, болью в области уха, гиперакузией (повышением чувствительности к слуховым раздражителям).
Пневмококковый сепсис
Пневмококковый сепсис проявляется инфекционно-токсическим синдромом (температура, слабость, головные боли), увеличением селезенки (что больной часто не чувствует), симптомы поражения различных органов и систем (легких, сердца, кишечника, почек, мозговых оболочек).
Осложнения пневмококковой инфекции
После перенесенной пневмококковой инфекции формируется малонапряженный, кратковременный, типоспецифический иммунитет, который не защищает от повторного заражения другим серотипом пневмококка.
Профилактика пневмококковой инфекции
2) Неспецифическая (изоляция больных, поддержание иммунитета, витаминопрофилактика, своевременное лечение ОРЗ, занятия спортом, закаливание).

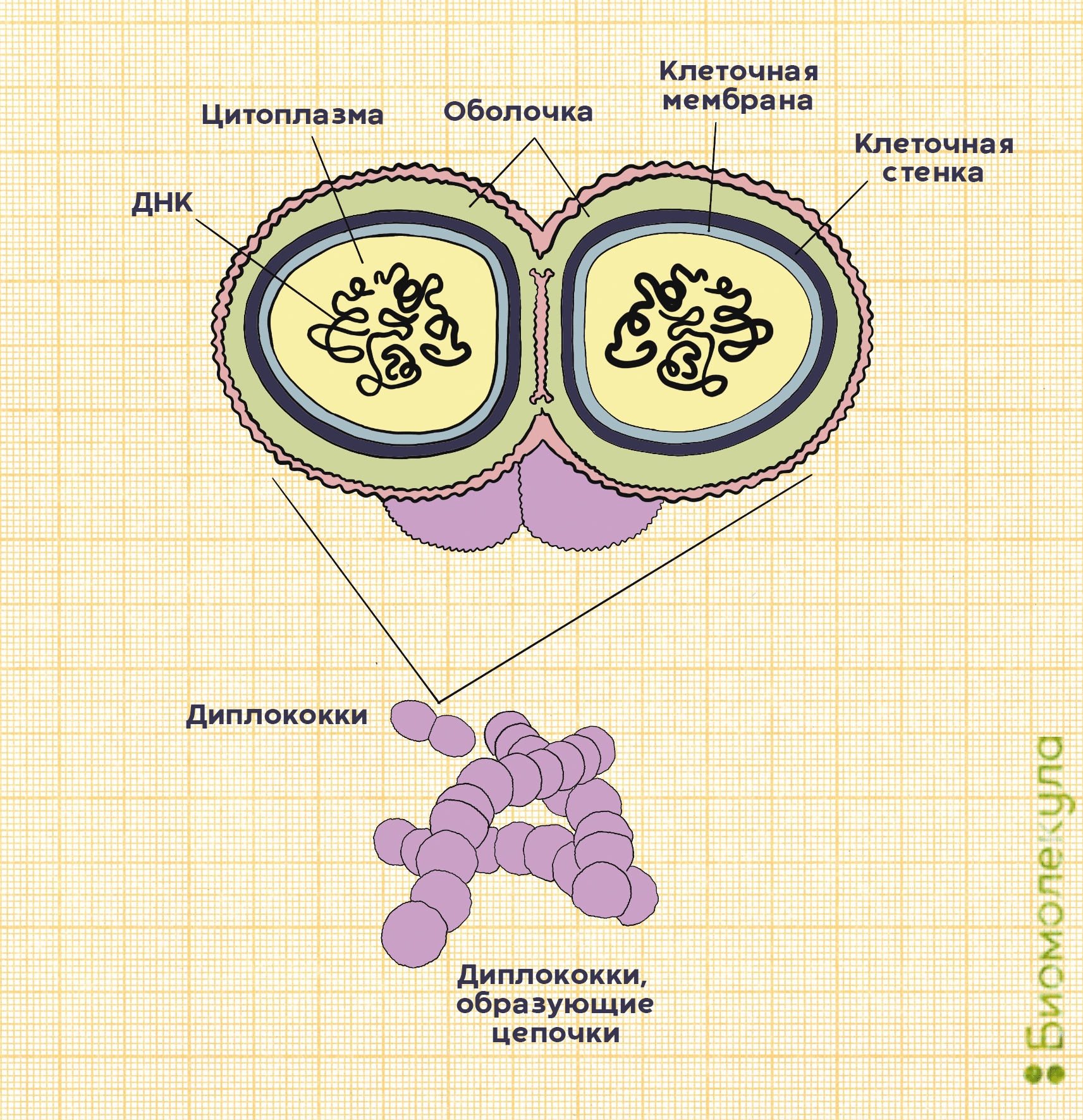
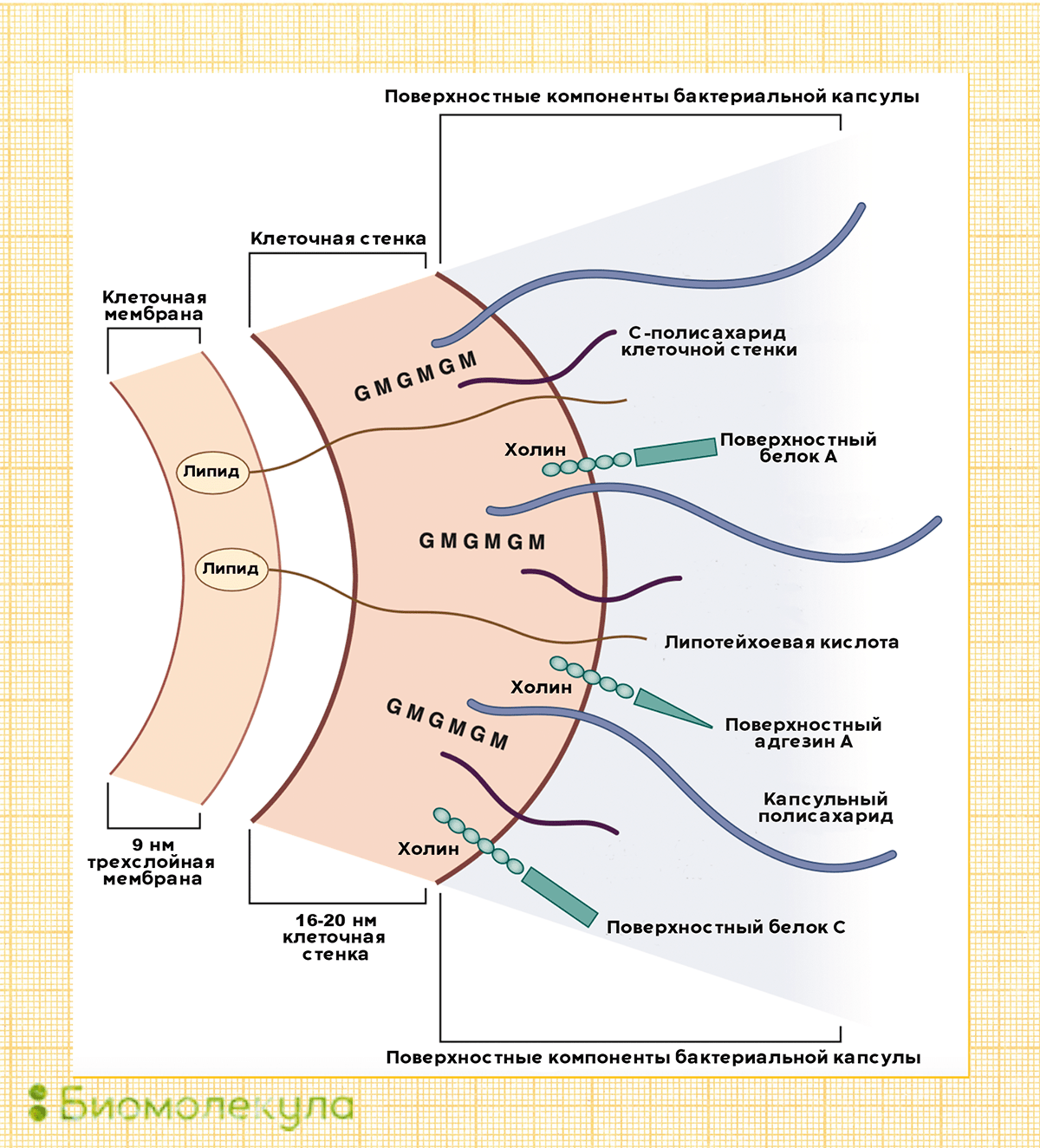
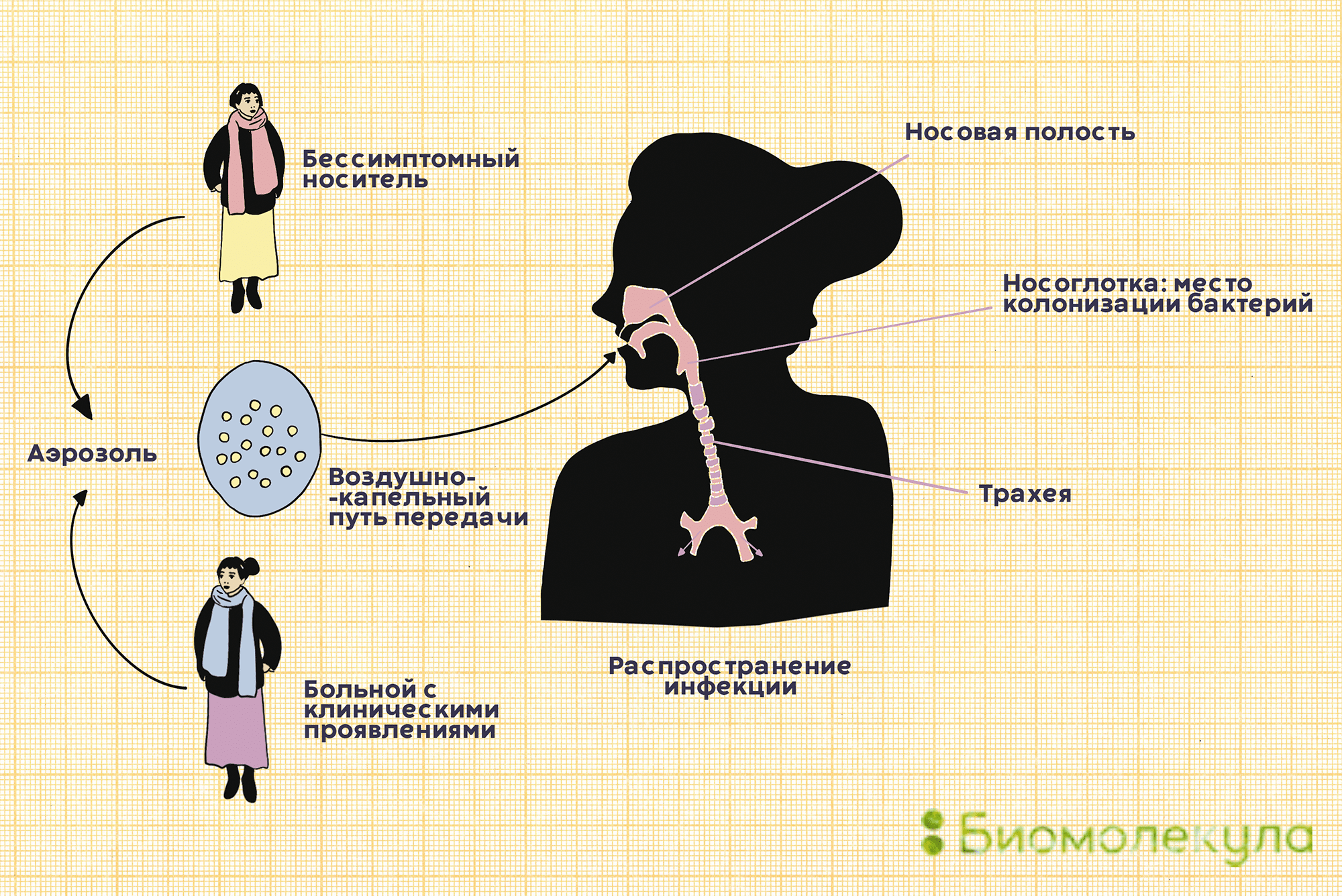
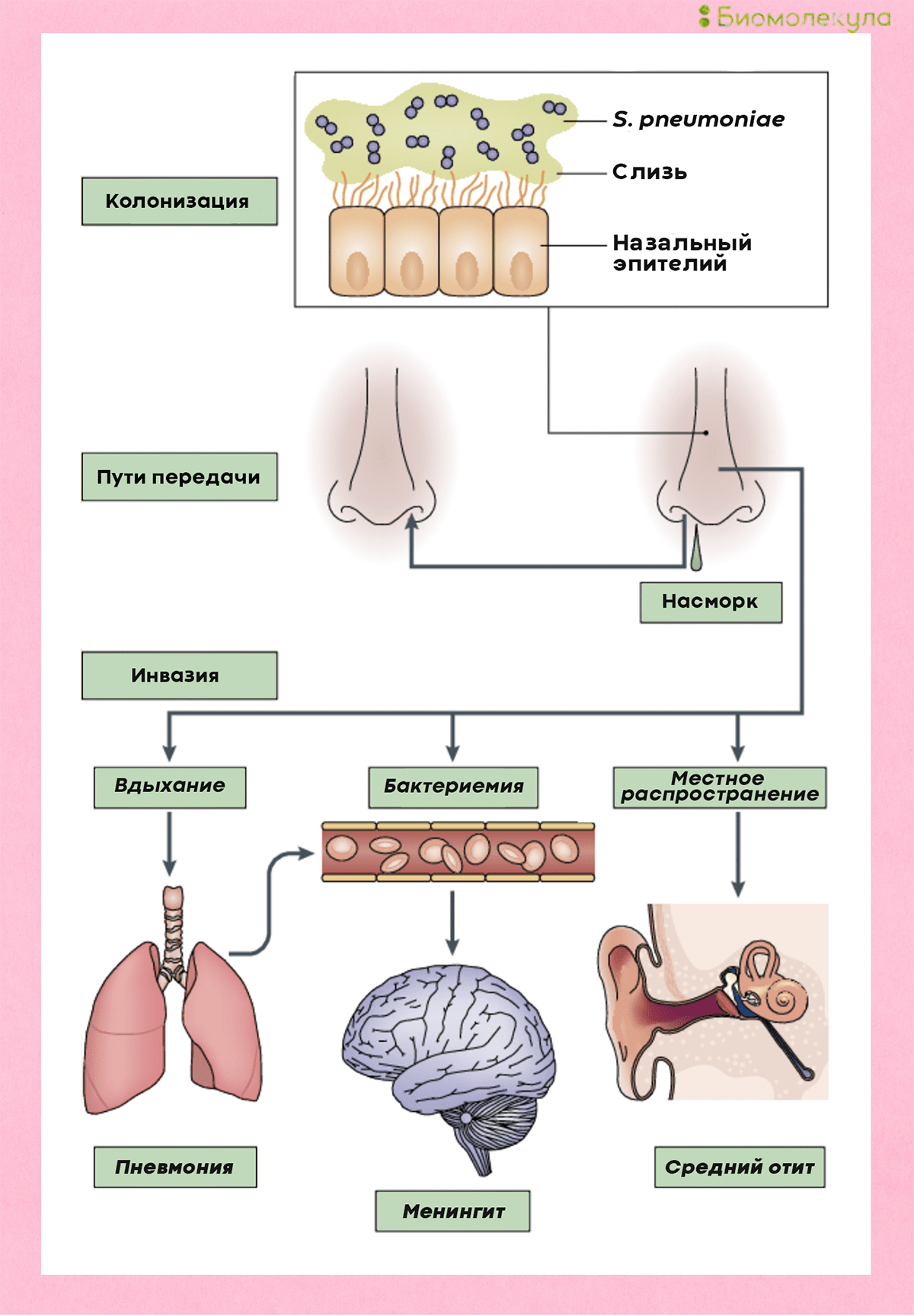
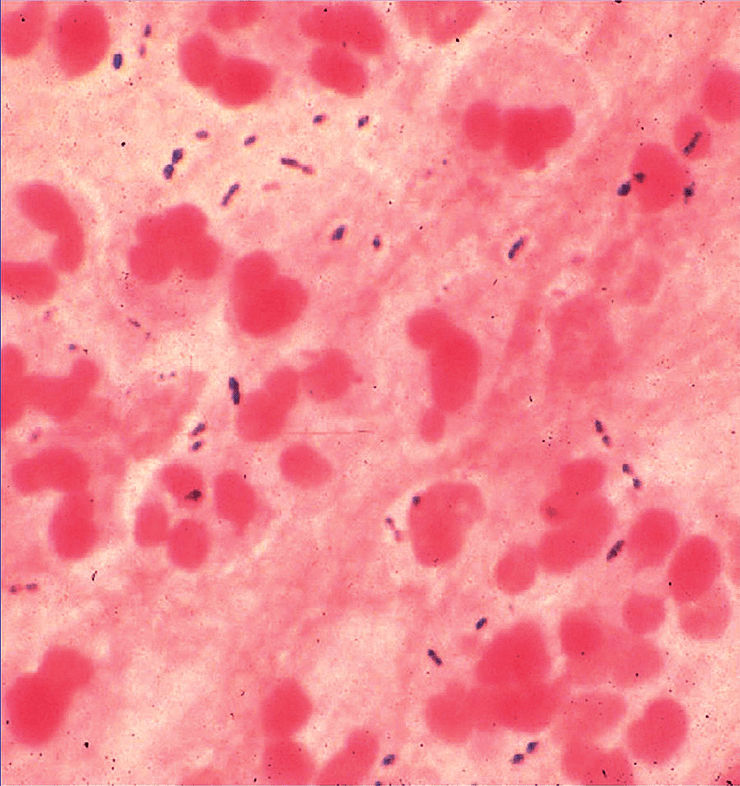
(c) Управление Федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека по Ямало-Ненецкому автономному округу, 2006-2021 г. Адрес: 629000, г. Салехард, ул. Титова, д. 10 Пневмококк и его инфекцииПневмококк и его инфекцииОт пневмококка нас защищают две разные вакцины. Остается выбрать, чем привиться. Рисунок в полном размере. АвторРедакторыКогда мы слышим слово «пневмококк», первое, что приходит на ум, — это пневмония. К сожалению, эта бактерия куда опаснее, и в некоторых случаях может стать причиной менингита и даже сепсиса, уносящего жизни за считанные часы. Спастись от пневмококка и детям, и взрослым помогают пневмококковые вакцины. Давайте разберемся, как они это делают — в продолжении нашего спецпроекта о вакцинации. ВакцинацияГенеральный партнер спецпроекта — Zimin Foundation. Изобретение вакцин кардинально изменило жизнь человечества. Многие болезни, уносившие тысячи, а то и миллионы жизней ежегодно, теперь практически не встречаются. В этом спецпроекте мы не только рассказываем об истории возникновения вакцин, общих принципах их разработки и роли вакцинопрофилактики в современном здравоохранении (этому посвящены первые три статьи), но и подробно говорим о каждой вакцине, включенной в Национальный календарь прививок, а также вакцинах против гриппа и вируса папилломы человека. Вы узнаете о том, что собой представляет каждый из возбудителей болезней, какие существуют варианты вакцин и чем они различаются между собой, затронем тему поствакцинальных осложнений и эффективности вакцин. Для соблюдения объективности мы пригласили стать кураторами спецпроекта Александра Соломоновича Апта — доктора биологических наук, профессора МГУ, заведующего лабораторией иммуногенетики Института туберкулеза (Москва), — Сусанну Михайловну Харит — доктора медицинских наук, профессора, руководителя отдела профилактики НИИ детских инфекций (Санкт-Петербург), — Сергея Александровича Бутрия — педиатра, автора блога «Заметки детского врача», — а также Рузанну Игоревну Аванесян — кандидата медицинских наук, педиатра клиники «Фэнтези». Вакцины против пневмококка включены в бóльшую часть календарей вакцинации, и сделано это не просто так. Пневмококки — крайне распространенные бактерии: их можно назвать главной причиной детской пневмонии, особенно у детей младше пяти лет [1]. У взрослых 10–30% внебольничных пневмоний связаны именно с этими бактериями. Но борьба с пневмококком ведется не только из-за его способности вызывать инфекцию в легких. Например, в США каждый год регистрируется около 2000 случаев пневмококкового менингита, а в России пневмококк ответственен за 25% всех случаев менингита бактериального происхождения (подробнее о менингите читайте в нашей статье «Менингит: многоликий убийца» [2]). Кроме того, пневмококк — частая причина отитов и может вызывать осложнения при заражении гриппом, поскольку именно он нередко становится причиной вторичной инфекции. Внебольничной называют пневмонию, которая возникла в повседневных для человека условиях, а внутрибольничной — ту, которая развилась после посещения больницы или во время пребывания в стационаре. Неудивительно, что с конца XIX века изучению пневмококка уделялось крайне пристальное внимание, ведь связанные с ним инфекции и тогда уносили жизни сотен тысяч людей по всему миру. В 1881 году почти одновременно выделить и вырастить в лабораторных условиях этот микроорганизм удалось американскому врачу Джорджу Миллеру Штернбергу и всем известному французу Луи Пастеру (рис. 1). А примерно через 10 лет стало ясно, что пневмококк является главной причиной тяжелой формы воспаления легких — крупозной пневмонии (подробнее о ней — в главе о пневмококковых инфекциях). Эти знания стали толчком к изобретению вакцин против пневмококка. Рисунок 1а. Ученые, сыгравшие роль в исследовании пневмококка. Джордж Миллер Штернберг, американский бактериолог. Работал над изучением возбудителей малярии, пневмонии, туберкулеза и брюшного тифа. Рисунок 1б. Ученые, сыгравшие роль в исследовании пневмококка. Луи Пастер — знаменитый химик и микробиолог, работал над созданием основ вакцинации. Что мы знаем о пневмококкеПневмококки — это грамположительные аэробные бактерии вида Streptococсus pneumoniae. Они имеют шаровидную форму, что понятно из названия: «кокк» на древнегреческом означает «зерно». Корень «пневмо» здесь тоже не случаен, ведь именно пневмококки ответственны за развитие у детей тяжелых инфекций, часто заканчивающихся воспалением легких, — пневмоний. На самом деле в каждой бактерии S. pneumoniae целых два кокка, объединенных полисахаридной оболочкой, защищающей микроорганизм от атаки иммунной системы (рис. 2). Так как пневмококк относится к стрептококкам, он обладает типичными свойствами для этого рода бактерий. Например, отдельные пневмококки способны собираться в цепочки. Рисунок 2а. Строение бактерий Streptococcus pneumoniae. Снаружи они окружены полисахаридной капсулой; именно по ее составу ученые отличают одни штаммы бактерий от других. Рисунок 2б. Поверхностные полисахариды Streptococcus pneumoniae — основные факторы вирулентности бактерий. Кроме них оказывать влияние на вирулентность пневмококков могут и белки, такие как поверхностный адгезин А (PsaA) и поверхностные белки А (PspA) и C (PspC). Основные факторы вирулентности пневмококка, влияющие на его способность вызывать заболевания, — это полисахариды оболочки. Именно в ответ на них у переболевшего или вакцинированного человека начинают вырабатываться антитела. В зависимости от того, какие полисахариды входят в состав бактериальной капсулы, различают разные серотипы пневмококка. Всего насчитывается около 100 серотипов, но из них только некоторые наиболее часто (в 72% случаев) становятся причиной детских инвазивных инфекций [3]. Среди таких особенно вредоносных пневмококков можно выделить типы: 1, 3, 4, 5, 6А, 19А, 6В, 14, 19F, 23F, 18C и 9V. Из-за того, что полисахаридные составы разных серотипов довольно сильно различаются, антипневмококковый иммунитет обычно эффективен по отношению только к отдельным вариантам бактерий. То есть если ребенок перенес инфекцию, вызванную бактерией с серотипом 1, он всё еще беззащитен перед остальными пневмококками. Однако иногда говорят и о перекрестном иммунитете для некоторых серотипов, например, 6А и 6В. Тогда иммунитет против одного защищает и от другого. Как можно заразиться пневмококкомПневмококки распространены в большинстве регионов мира. Основной путь их передачи — воздушно-капельный. С кашлем, чиханием или во время разговора бактерии изо рта человека-носителя попадают в воздух вместе с крохотными капельками слюны, а затем оседают на слизистых других людей (рис. 3). Рисунок 3. Пневмококк передается от человека к человеку воздушно-капельным путем. Заразиться можно как от больного с клиническими проявлениями, так и от бессимптомного носителя. Часто пневмококки обитают в нашей носоглотке, не причиняя никакого вреда. Считается, что с бактерией сталкиваются до 70% всех здоровых взрослых. Однако иногда они становятся причиной серьезной болезни. Какими бывают пневмококковые инфекцииПневмококки могут стать причиной тяжелых инвазивных заболеваний (табл. 1): Закрепившись на поверхности слизистых оболочек верхних дыхательных путей, бактерии попадают в легкие и кровоток, иногда добираясь даже до мозга (рис. 4) [4]. Рисунок 4. Развитие пневмококковой инфекции. Попадая в организм при вдыхании, бактерии колонизируют слизистую носа, откуда могут проникать в кровь, вызывая менингит, а также становиться причиной воспаления легких и отита. У больного регистрируют пневмококковую инфекцию, если бактерию удается выявить в обычно стерильном биологическом материале — крови, моче, мокроте, спинномозговой жидкости — в зависимости от того, где наблюдается воспаление (рис. 5). Рисунок 5. Образец мокроты больного с установленной пневмококковой инфекцией. Наряду с полиморфоядерными клетками четко видны немного удлиненные кокки, по отдельности и парами. Окраска по Граму, увеличение 440×.
Отдельного внимания здесь заслуживает пневмония — воспаление легких, — которой и прославились пневмококки. Помимо очаговых форм воспаления, эти бактерии способны вызывать и тяжелые формы болезни (например, крупозную пневмонию, летальность при которой колеблется в пределах 1–9%). Крупозную пневмонию, сопровождающуюся сужением гортани, можно узнать по ее характерному течению. Болезнь длится 7–11 дней, и на ее первых стадиях в альвеолах пораженных легких скапливается много жидкости. Такая пневмония часто имеет масштабный характер и переносится очень тяжело. Часто ей сопутствует плеврит — воспаление плевральной оболочки, окружающей легкие [5]. При крупозной пневмонии температура тела повышается до 40 °C, а одышка становится заметной уже в первые сутки болезни. На 3–4 день появляется сильный кашель с отделением «ржавой» мокроты. Если поражено всё легкое целиком, во время кашля наблюдается колющая боль в груди. Отит чаще всего встречается у детей, особенно до двух лет, и может рецидивировать. Пневмококки являются причиной заболевания примерно в 30–40% всех случаев. Болезнь может протекать тяжело, с очень сильной болью и временной потерей слуха, но прогноз, как правило, благоприятный. Тем не менее распространение инфекции за пределы среднего уха очень опасно, ведь уши находятся близко к мозгу. Если пневмококк попадет в полость черепа, может развиться менингит — воспаление оболочек головного мозга, о котором мы уже рассказывали в статье «Менингит: многоликий убийца» [2]. Синусит — воспаление носовых пазух — само по себе очень распространенное заболевание: в России им ежегодно болеют порядка 10 млн человек. При этом основной причиной синуситов являются вирусы. Бактерии вызывают всего около 10% всех случаев болезни [6]. Если синусит лечить, он не причинит особого вреда, но игнорирование гайморита и других его форм может приводить к неприятным последствиям — например, к воспалению зрительного нерва и ухудшению зрения. Как лечат пневмококковые инфекцииОсновное средство для лечения пневмококковых инфекций — антимикробные препараты: бета-лактамные антибиотики, макролиды или фторхинолоны [7]. Чтобы ускорить выздоровление, основное лечение проводят в комплексе с симптоматическим. Например, при пневмонии могут помочь муколитические средства, разжижающие мокроту. Другие полезные здесь препараты — жаропонижающие, противовоспалительные и обезболивающие. После антибиотиков больным рекомендуют принимать пре- и пробиотики для того, чтобы поддержать микробиом кишечника [8], который антибактериальные препараты могут угнетать. На «Биомолекуле» есть отдельный спецпроект, посвященный устойчивости к антибиотикам у бактерий и современным способам борьбы с этим опасным явлением. Пневмококк против антибиотиковПневмококк, как и многие другие бактерии, способен со временем приобретать устойчивость к антибиотикам, которые используются для его уничтожения. По современным данным, около 30% всех пневмококков устойчивы как минимум к одному антибактериальному препарату. Чаще других неэффективными против пневмококков оказываются эритромицин и тетрациклин [9]. Риск столкнуться с устойчивой инфекцией выше: Самым эффективным способом борьбы с лекарственной устойчивостью пневмококков признана вакцинация. Внедрение пневмококковых вакцин позволило значительно сократить число случаев инвазивных инфекций, вызванных штаммами бактерий с антибиотикорезистентностью. Тем не менее, пока антибиотики очень широко применяются, а вакцины не могут защитить ото всех штаммов бактерий, вспышки таких заболеваний будут повторяться. Бремя пневмококкаМировая заболеваемость пневмококковыми инфекциями велика, хотя с приходом нового коронавируса SARS-CoV-2 в 2020 году доля вирусных пневмоний, в общем, заметно выросла. Тем не менее, по приблизительным оценкам, в 2000–2015 годах пневмококк был причиной пневмонии у детей до пяти лет в 34% случаев [10]. А в 2018 году в США, где ведется тщательный учет всех случаев инвазивных пневмококковых инфекций, заболеваемость среди детей до пяти лет составила 7 на 100 тыс. населения. Не так много, если сравнивать с цифрами до начала широкого распространения пневмококковых вакцин: 235 случаев на 100 тысяч детей в возрасте 6–11 месяцев и 35,2 случая на 100 тысяч детей от 2 до 4 лет [11]. Если говорить о распространенности тех или иных серотипов, она постоянно меняется, и не последнюю роль здесь также играет вакцинация. В результате широкого охвата вакцинами на первый план выходят серотипы, которые не входят в состав профилактических препаратов. И со временем эта проблема может вылиться в снижение действенности программ по иммунизации как таковых [12]. В ответ на эту угрозу есть решение — разработка новых вакцин с дополнительными антигенами в составе. Правда, процесс этот не быстрый. Основными носителями инфекции и раньше, и сейчас остаются дети. На распространенность болезни среди них сильно влияют условия жизни в регионах: в бедных, густонаселенных странах она может достигать 85% [13]. Сразу после детей следуют пожилые люди. Среди факторов риска, увеличивающих вероятность развития болезни, можно также выделить: Про менингитный пояс мы рассказывали в статье «Менингит: многоликий убийца» [2]. Вакцины против пневмококковой инфекцииПервые попытки массовой вакцинации против пневмококка предприняли в начале XX века; тогда для иммунизации взрослых мужчин в США и Африке пробовали использовать вакцины с цельными убитыми клетками пневмококков. Эти препараты показали достаточно высокую эффективность против пневмонии: 50–80% [14], [15]. Подробнее о том, как изготавливают субъединичные вакцины, можно узнать из статьи «Разработка вакцин: чем и как имитировать болезнь?» [16]. Препараты против пневмококков делят на два типа: полисахаридные (полисахариды Streptococcus pneumoniae и вспомогательные вещества) и конъюгированные (пневмококковые конъюгаты — полисахарид + белок и вспомогательные вещества). Полисахаридные вакциныСо временем, с распространением конъюгированных вакцин и ростом охвата иммунизацией, этот показатель для штаммов полисахаридной 23-валентной вакцины заметно снизился [21]. Сегодня полисахаридные вакцины производят компании «Мерк» и «Санофи Пастер», на рынке Китая представлены собственные локальные вакцины, производимые Институтом биологических продуктов Чэнду и компанией Walvax Biotechnology. Все они включают бактериальные полисахариды, растворенные в изотоническом солевом растворе с добавлением фенола или тимеросала в качестве консерванта. Главный недостаток полисахаридных вакцин — относительно быстрое снижение напряженности иммунитета, который вырабатывается после прививки. Ревакцинацию такими препаратами нужно проводить каждые 3–5 лет. Второй значимый минус их использования — низкая эффективность при вакцинации маленьких детей до двух лет, которые составляют основной резервуар инфекции. Сегодня полисахаридные вакцины рекомендованы для иммунизации пожилых людей старше 65 лет, а также детей старше 2 лет и взрослых из группы риска. Конъюгированные вакциныВ настоящее время активно ведутся испытания новых конъюгированных пневмококковых вакцин, которые будут защищать от 20 серотипов и больше. В США и ЕС уже запущен процесс регистрации 20-валентной вакцины для взрослых от 18 лет и старше от компании Pfizer. Вторым недостатком конъюгированных вакцин, помимо небольшого количества серотипов, является их относительно высокая цена из-за сложности технологии получения. Вопрос стоимости в этом случае стоит остро, ведь многие страны с низким уровнем доходов просто не могут позволить себе включить эти препараты в национальные календари иммунизации. В мире наиболее популярна 13-валентная конъюгированная вакцина «Превенар 13» (Pfizer), в составе которой антигены 13 серотипов возбудителя: 1, 3, 4, 5, 6A, 6B, 7F, 9V, 14, 18C, 19A, 19F и 23F. Ее рекомендуют детям от 2 месяцев до 6 лет, пожилым людям старше 65 лет и взрослым из групп риска по пневмококку. В Китае компания Walvax Biotechnology производит собственный 13-валентный препарат. Для Африки и Азии не так давно разработали отдельную 10-валентную вакцину «Пневмосил», которая включает наиболее распространенные в этой части света штаммы пневмококка и отличается меньшей стоимостью, что позволяет широко применять ее в регионах с повышенным риском смертности от пневмонии. Что внутри у «Превенара 13»Чтобы получить вакцину, которая будет защищать от 13 разных серотипов пневмококков, все эти бактерии сперва нужно вырастить на питательной среде (соевом пептонном бульоне), после чего выделить антигены — полисахариды их оболочки, тщательно их очистить, а затем использовать для получения коротких активных сахаров. Но и это еще не всё. Поверхностные сахариды бактерий перед тем, как попасть в препарат, по отдельности связываются с носителем — дифтерийным белком CRM197 (нетоксичным вариантом дифтерийного токсина). Отдельные гликоконъюгаты (комплексы сахарид—белок) снова очищают и соединяют для получения одного препарата. Каждая доза «Превенара 13» содержит примерно 2,2 мкг каждого из серотипов S. pneumoniae, за исключением 4,4 мкг сахаридов серотипа 6B. В вакцине также содержится 34 мкг белка-носителя CRM197, 100 мкг полисорбата 80, 295 мкг сукцинатного буфера и 125 мкг фосфата алюминия. Отметим, что «Превенар 13», содержащий дифтерийный белок, не защищает от дифтерии — это распространенное заблуждение. Против дифтерии существуют отдельные препараты: например, коклюшно-дифтерийно-столбнячная вакцина АКДС, о которой на «Биомолекуле» есть отдельная статья [23]. Широкое внедрение конъюгированных вакцин против пневмококка началось в 2000 году, когда была введена 7-валентная вакцина (использование знакомой нам 13-валентной пневмококковой вакцины началось на 10 лет позже). Во многом толчком к введению новых препаратов послужили прекрасные результаты исследований эффективности вакцин против гемофильной палочки в 90-х годах, созданной по тому же принципу. Эффективность конъюгированных вакцин в борьбе с инвазивными заболеваниями подтверждена множеством исследований [24], [25]. Например, в 2014 году было показано, что после введения широкой вакцинации против пневмококка конъюгированными 7- и 13-валентной вакцинами в южной части Израиля число случаев отита у детей младше двух лет сократилось на 60% [26]. При этом высеваемость штаммов, содержащихся в 13-валентной вакцине, заменившей 7-валентную, у детей со средним отитом сократилось на 85%. В США, в свою очередь, широкий охват вакцинами привел к практическому исчезновению вакцинных серотипов (рис. 6). Рисунок 6. Распространенность инвазивных инфекций, вызванных пневмококком, среди детей до пяти лет в США, 1998–2018 гг. После введения 13-валентной конъюгированной вакцины число случаев детских инвазивных инфекций, ассоциированных с вакцинными штаммами, снизилось до 1 на 100 тыс. населения. На сегодняшний день именно конъюгированные вакцины являются препаратами выбора при иммунизации детей до пяти лет с целью защиты от пневмококка. Их можно вводить, начиная с двухмесячного возраста, и они надежно защищают от самых агрессивных штаммов. Да, полисахаридные вакцины содержат антигены целых 23 серотипов возбудителя, но часть из них относительно безобидные, а потому эффективность прививок и длительность получаемого после конъюгированных вакцин иммунитета в данном случае перевешивают. Отметим, что, чтобы достичь максимального эффекта после прививки конъюгированной вакциной, прививать детей следует до встречи с возбудителем, а не тогда, когда уже наблюдаются рецидивирующие отиты и синуситы бактериального происхождения. Вторичная вакцинация после спонтанного инфицирования гораздо менее эффективна, чем первичная (примерно на 20–30%) [27]. Как вакцинируют от пневмококка в миреИ детей, и взрослых во всем мире принято вакцинировать конъюгированными вакцинами. Полисахаридные вакцины применяют только для вакцинации детей и взрослых из групп риска, то есть тех, кому особенно важна защита от максимального числа штаммов пневмококка. В этом случае предпочтительно получить сперва конъюгированную вакцину, а затем, спустя какое-то время, — полисахаридную. Последняя вводится однократно. Споры о том, какой график детской вакцинации лучше, пока всё еще ведутся. Так, в США «золотой стандарт» включает 3 дозы конъюгированной вакцины в младенчестве, как правило, с интервалом 4–8 недель, и одну ревакцинацию на втором году жизни. Графики 3+0 (3 дозы с интервалом 4 недели) и 2+1 (2 дозы с интервалом 8 недель, ревакцинация в 9–18 месяцев), рекомендованные ВОЗ, также считаются эффективными в странах с масштабными программами вакцинации [28]. Однако в некоторых исследованиях в странах с низким охватом вакцинами эти графики не позволяли сформировать надежный, длительный иммунитет ко всем вакцинным штаммам [29]. О коллективном иммунитете и важности широкого охвата вакцинацией мы рассказали в статье «Вакцинация перед школой: гайд для родителей» [30]. Спорным также остается вопрос возможности совмещения «Превенара 13» и «Менактры» — вакцины против менингококка. В США вводить эти вакцины в один день строго не рекомендуется детям с удаленной или плохо функционирующей селезенкой, а также детям с ВИЧ. Это связано с возможным снижением эффективности иммунизации против пневмококковой инфекции. В то же время в Австралии эти вакцины советуют вообще не совмещать. Догоняющая вакцинацияДогоняющая вакцинация должна проводиться как можно раньше, так как риски осложнений после пневмококковой инфекции для маленьких детей выше. В США, если первая доза вакцины была введена ребенку до возраста 12 месяцев, вторую дозу вводят с минимальным интервалом 4 недели. Интервал между 2 и 3 дозами зависит от срока получения второй дозы. Если она была получена до 7-месячного возраста, третью прививку делают через 4 недели, если позднее — через 8 недель (табл. 2).
Если ребенок получает первую дозу вакцины поздно (после 12 месяцев), количество инъекций снижается до двух с минимальным интервалом 8 недель; если вакцинация начата после двух лет — потребуется всего одна доза вакцины. С одной стороны, это может показаться заманчивым. Зачем делать три прививки, если можно подождать и сделать всего одну? Однако здесь важно понимать, что чем младше ребенок, тем сложнее ему бороться с пневмококком, а значит, вакцина нужна как раз самым маленьким — детям до года. Вакцинация против пневмококка в РоссииВ России Национальным календарем профилактических прививок (НКПП) предусмотрена трехкратная вакцинация конъюгированными пневмококковыми вакцинами детей в возрасте 2, 4,5 и 15 месяцев. Из таких вакцин в РФ зарегистрированы «Превенар 13» и «Синфлорикс», получить их бесплатно в нашей стране стало возможным с 2014 года (табл. 3).
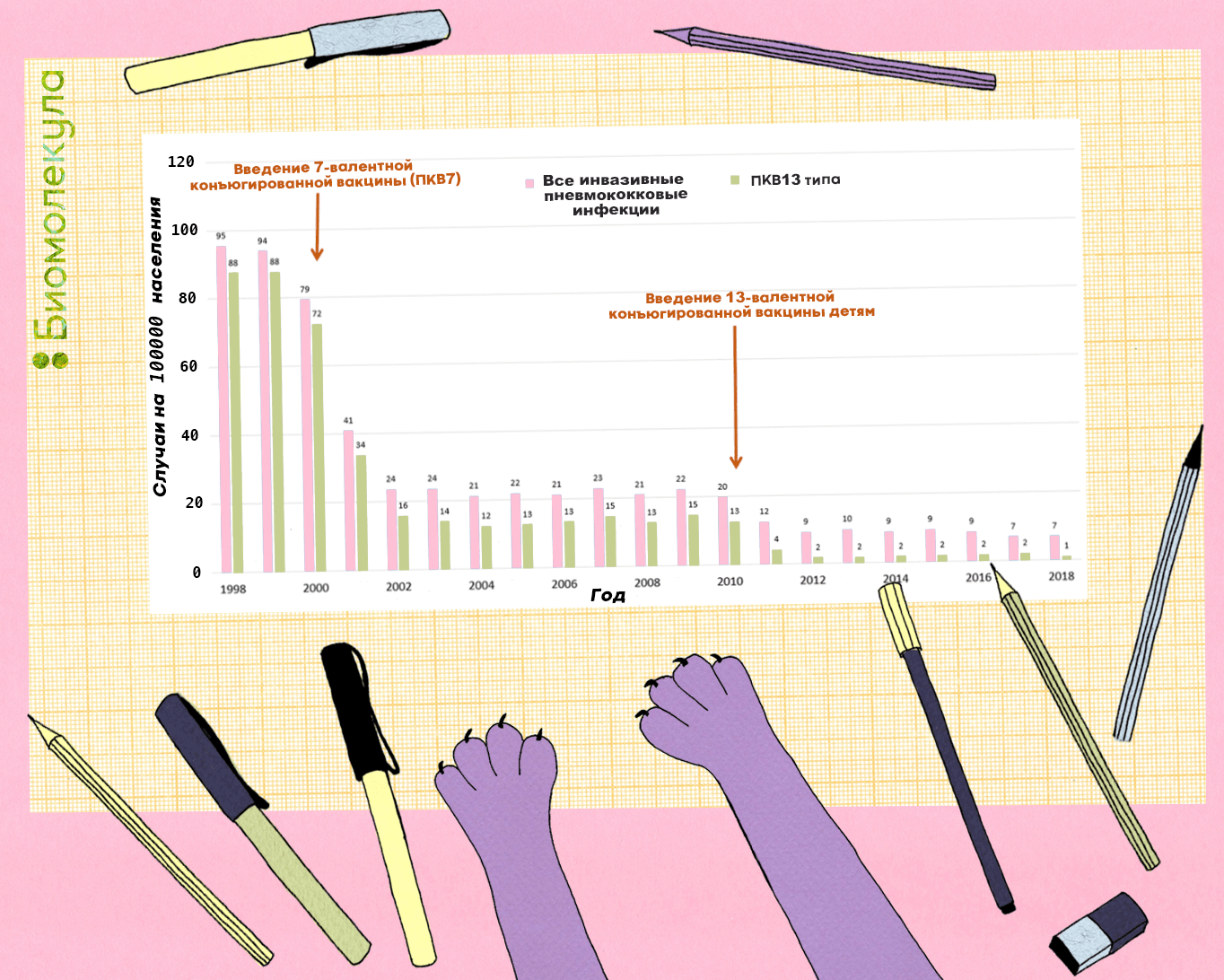
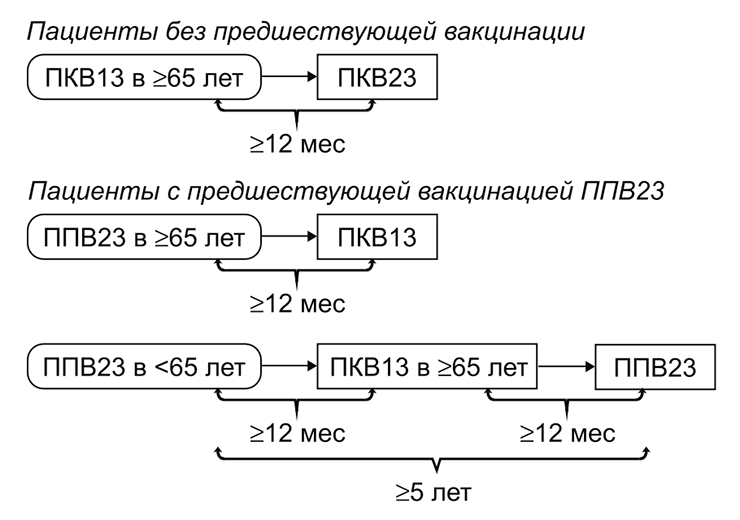
Если детские прививки не получены вовремя, ФМБА России также рекомендует пройти догоняющую вакцинацию по графику, представленному в таблице 4. Для детей старше двух лет и взрослых с иммунодефицитными состояниями дополнительно рекомендуется получение четырех доз 23-валентной полисахаридной вакцины с интервалами 3, 5 и еще 5 лет. Первую дозу следует вводить через 1 год после окончания основной вакцинации. Для непривитых взрослых из других групп риска (хронические заболевания сердца, легких, печени и почек) после введения конъюгированной вакцины предлагается однократная вакцинация полисахаридной вакциной. Для здоровых детей старше 5 лет догоняющая вакцинация против пневмококка не предусмотрена. По эпидемическим показателям в России против пневмококка прививают: Вакцинацию пожилых людей проводят, опираясь на их предшествующий опыт вакцинации. Если человек не прививался или не знает, какие прививки делал, его вакцинируют конъюгированной вакциной, а затем — полисахаридной с интервалом 6–12 месяцев. Если ранее человек уже прошел вацинацию полисахаридным препаратом, ему рекомендуют ввести «Превенар 13» с минимальным интервалом 12 месяцев после предыдущей дозы и затем, при необходимости, проходить ревакцинацию 1 раз в 5 лет (рис. 7). Рисунок 7. Рекомендации по вакцинации людей старшего возраста против пневмококка. ПКВ — пневмококковая конъюгированная вакцина; ППВ — пневмококковая полисахаридная вакцина. Безопасность пневмококковых вакцинБезопасность пневмококковых вакцин подробнее всего изучена для детей до двух лет, как у наиболее широко вакцинируемой группы населения. Самые частые реакции на конъюгированные вакцины — это покраснение, уплотнение и отек в месте инъекции. Кроме того, довольно часто после прививки наблюдаются: Другие, более редкие побочные эффекты включают крапивницу, сыпь, потерю чувствительности (гипотонические-гипореактивные эпизоды), посинение кожи (цианоз), гранулоцитопению, респираторные симптомы, желудочно-кишечные расстройства и аллергические реакции [31]. Кроме того, при одновременном введении пневмококковых и противогриппозных вакцин может быть увеличен риск фебрильных судорог [32]. С полисахаридными вакцинами дела обстоят примерно также, однако здесь нужно учитывать, что получают такие вакцины в основном не маленькие дети, а взрослые и пожилые люди. Наиболее часто после прививки 23-валентной вакциной наблюдаются: боль, покраснение и уплотнение в месте укола, головная боль, озноб, утомляемость и боль в мышцах [33]. Такие симптомы могут сохраняться 2–3 дня после появления. Лихорадка наблюдается менее чем у 3% привитых. Известны также редкие случаи анафилактической реакции на вакцину у детей [34]. Как видно, пневмококковые вакцины отличаются довольно высокой реактогенностью (АКДС, о которой мы уже рассказывали [23], всё равно остается чемпионом по побочным эффектам), но все нежелательные явления после них временные и проходят сами через 1–3 дня без вмешательства врачей. Чтобы снять неприятные симптомы после прививки, специалисты иногда могут назначать противовоспалительные препараты (например, ибупрофен). Противопоказания к вакцинацииСреди противопоказаний к вакцинации против пневмококка: Важно отметить, что прививать против пневмококка, начиная с двухмесячного возраста, можно недоношенных детей, детей с врожденной инфекцией, с гемолитической болезнью новорожденных, ВИЧ-инфекцией и других детей, имеющих по состоянию здоровья отвод от вакцинации БЦЖ. Все эти дети относятся к группе риска, а это значит, что заражение пневмококком у них чаще, чем у других, способно привести к летальному исходу. Что ждет нас в будущем?Несмотря на то, что современные вакцины успешно справляются с пневмококком, поиск новых вакцинных препаратов не прекращается. Ведь остаются нерешенными некоторые важные проблемы, влияющие на эффективность иммунизации. Главная из них — это ограниченное число штаммов возбудителя, против которых направлено действие конъюгированных и полисахаридных препаратов. Да, эти вакцины способны защищать от 75–90% всех бактерий, которые вызывают тяжелые детские инвазивные инфекции, но со временем этот показатель, скорее всего, будет продолжать падать. Не в пользу конъюгированных вакцин говорит и их высокая цена. Поэтому, наряду с модифицированными вакцинами на основе поверхностных полисахаридов бактерий, ученые работают над получением совершенно новых вакцин-кандидатов. Среди наиболее перспективных сегодня платформ — вакцины на основе поверхностных пневмококковых белков [35] и цельноклеточные вакцины [36]. Белковые вакцины, как и цельноклеточные, в перспективе смогут защищать от более широкого спектра возбудителей, если в их составе будут содержаться консервативные белки, которые есть у большинства пневмококков. Кроме того, ожидается, что они смогут конкурировать с конъюгированными вакцинами по цене. Как бы то ни было, добившись неоспоримого успеха в борьбе с детской пневмонией, ученые всего мира не позволят пневмококку взять реванш, и сделают все возможное, чтобы защитить будущие поколения от тяжелых инфекций, вызванных этой скромной и порой незаметной бактерией.
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||