в каком возрасте делают акш
Коронарное шунтирование у пациентов старческого возраста. Является ли возраст противопоказанием?
Дата доклада: 21.05.2013
Секция: Круглый стол. Хирургическая реваскуляция миокарда у пациентов высокого риска
Аринчев Р.С., Малышенко Е.С., Иванов С.В., Зинченко С.С., Сотников А.В., Беленькова Ю.А., Попов В.А.
НИИ КПССЗ СО РОАМН (Кемерово, Россия);
Актуальность:
В последнее время продолжает увеличиваться когорта пациентов старческого возраста перенесших реваскуляризацию миокарда, которая отличается повышенной морбидностью и летальностью. В связи с этим возникает вопрос о целесообразности вмешательства у этой категории пациентов.
Цель:
изучить госпитальные результаты хирургического лечения ИБС больных старшей возрастной группы.
Результаты:
периоперационная летальность составила 2,7% (n=11) случаев. Причинами госпитальной летальности явились: ИМ 45,5% (n=5), прогрессирование сердечной недостаточности 27,3% ( n=3), ОНМК 18,2% ( n=2), абдоминальный сепсис 9,1% (n=1). Также отмечен ряд не фатальных осложнений: ОНМК 1,0% (n=4), усугубление хронической почечной недостаточности 1,2% (n=5), прогрессирование сердечной недостаточности 3,0% (n=12), пароксизмы фибрилляции предсердий 8,6% (n=35). Рестернотомия по поводу кровотечения проведена в 2,2% (n=9) случаях.
Вывод:
результаты коронарного шунтирования у больных старшей возрастной группы не сопровождаются повышенной летальностью и дополнительными осложнениями, что позволяет говорить о возможности и целесообразности открытой реваскуляризации у данной категории больных.
Аортокоронарное шунтирование у пациента молодого возраста
Пайвин А.А., Юрченко Д.Л., Кабанов В.О.
Пациент 40 лет поступил на кардиохирургическое отделение городской больницы №40 20.11.2013. При поступлении жалобы активно не предъявлял, болей ангинозного характера не отмечал, одышку, перебои в работе сердца, сердцебиения отрицал. Сохранялся дискомфорт за грудиной при незначительных физических нагрузках.
Из анамнеза известно, что артериальной гипертензией страдает около 10 лет с максимальными цифрами давления до 160/100 мм рт.ст. при фоновом – 130-140/85-90 мм рт.ст. В 2008 году проходил стационарное лечение в одной из городских больниц по поводу прободной язвы, было выполнено оперативное вмешательство в экстренном порядке (ушивание язвенного дефекта), выписан со стабилизацией состояния. Непродолжительное время получал гастропротективную терапию с положительным эффектом. В 2012 году вновь госпитализирован в хирургическое отделение с желудочно-кишечным кровотечением. На фоне проведенной консервативной терапии кровотечение купировано. В ходе госпитализации осмотрен кардиологом, принимая во внимание изменения на ЭКГ, динамику маркеров некроза миокарда, данные ЭхоКГ верифицирован инфаркт миокарда, коронарография не проводилась в связи с обострением язвенной болезни желудка. Рекомендовано выполнение коронарографии в плановом порядке.
С октября 2013 года стали беспокоить короткие эпизоды ангинозных болей на уровне клинической картины стенокардии напряжения второго функционального класса. К врачам не обращался, самостоятельно принимал нитроспрей с хорошим клиническим эффектом. Резкое ухудшение самочувствия с конца октября 2013 года, в виде нарастания болей ангинозного характера, одышки при незначительной физической нагрузке. За медицинской помощью не обращался.
08.11.2013 у пациента затяжной ангинозный приступ длительностью 20-30 минут, купированный приемом нитропрепаратов. За медицинской помощью не обращался. В течение недели отмечал рецидивы болей ангинозного характера, в связи с чем обратился в поликлинику по месту жительства. На ЭКГ выявлены острые очаговые изменения, пациенту рекомендована госпитализация в экстренном порядке. От госпитализации больной категорически отказался.
18.11.2013 скорой медицинской помощью пациент в экстренном порядке доставлен в Елизаветинскую городскую больницу. Учитывая клиническую картину, изменения на ЭКГ, вираж маркеров некроза миокарда, верифицирован инфаркт миокарда левого желудочка. По экстренным показаниям выполнена коронарография, по результатам которой выявлено многососудистое поражение коронарного русла: стеноз ствола левой коронарной артерии 50%. Передняя межжелудочковая артерия – стеноз проксимальной трети от устья до субокклюзии, стеноз в средней трети до 45%. Огибающая ветвь – стеноз в проксимальной трети до 80%, стеноз первой маргинальной ветви в проксимальной трети до 90%. Правая коронарная артерия диффузно изменена, хроническая окклюзия средней трети. Одномоментно выполнена ангиография брахиоцефальных артерий: правая и левая сонные артерии без гемодинамически значимого стенозирования.
Учитывая данные обследования, пациенту рекомендовано выполнение хирургической реваскуляризации миокарда в плановом порядке. Однако, при расширении двигательного режима, произошел рецидив болей ангинозного характера на фоне оптимальной антиангинальной терапии. Для срочной реваскуляризации миокарда 20.11.2013 в удовлетворительном состоянии переведен на отделение кардиохирургии ГБ №40.
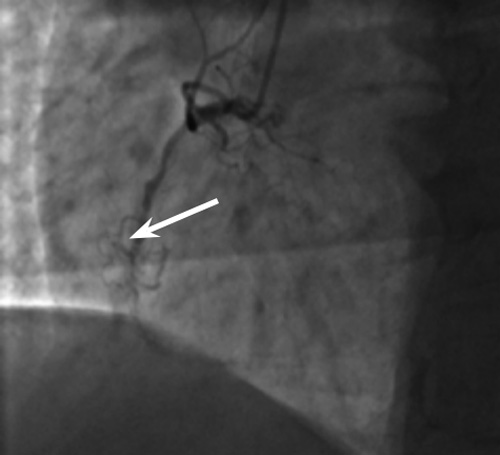 | 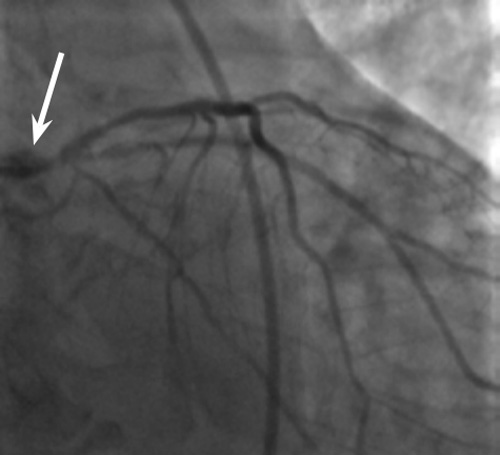 |
| Окклюзия правой коронарной артерии (отмечено стрелкой) | Стволовое поражение ствола левой коронарной артерии (отмечено стрелкой) |
По данным ЭхоКГ: Левый желудочек не расширен. Миокард левого желудочка симметрично утолщен, фракция выброса левого желудочка (В-режим) 45%, левое предсердие 42 мм.
Глобальная сократительная способность миокарда левого желудочка незначительно снижена. Правые камеры не расширены. Аорта расширена, стенки уплотнены. Полулуния аортального клапана уплотнены. Аортальная недостаточность–приклапанная. Митральный клапан: створки уплотнены, митральная недостаточность 1 ст. Трикуспидальный клапан без особенностей. Недостаточность на трикуспидальном клапане приклапанная. Легочная артерия не расширена. Давление в ней не повышено. Акинезия базальных сегментов нижней стенки и межжелудочковой перегородки. Гипокинезия задней, боковой стенок левого желудочка.
После проведенного обследования в кардиохирургическом отделении по протоколу подготовки к оперативному вмешательству был сформулирован клинический диагноз: генерализованный атеросклероз аорты, ветвей аорты, коронарных артерий. Ишемическая болезнь сердца. Острый Q-инфаркт миокарда передней стенки ЛЖ от 18.11.2013. Ранняя постинфарктная стенокардия. Постинфарктный кардиосклероз (инфаркт миокарда нижней стенки ЛЖ неизвестной давности). Гипертоническая болезнь III стадия, артериальная гипертензия 2 степени, риск сердечно-сосудистых осложнений 4.
Учитывая характер поражения коронарного русла, операцией выбора в данном случае является аортокоронарное шунтирование. Больному выполнено маммарокоронарное шунтирование передней межжелудочковой ветви, аутовенозное аортокоронарное шунтирование ветви тупого края, задней межжелудочковой ветви на работающем сердце с использованием системы стабилизации миокарда.
Ранний послеоперационный период протекал без особенностей. Пациент получал кардиотропную (дезагреганты, бета-блокаторы, диуретики, ингибиторы АПФ), антибактериальную, антикоагулянтную, гастропротекторную терапию, ЛФК, ингаляции с бронхолитиками.
По данным контрольного УЗИ: минимальное количество жидкости в плевральных полостях.
Раны зажили первичным натяжением. Эпикардиальные электроды удалены. Приступов стенокардии отмечено не было. Для дальнейшего лечения пациент был переведен на отделение кардиологии.
Комментарий к клиническому случаю
Частота ишемической болезни сердца в молодом возрасте возрастает год от года, причем клинические проявления ИБС в большинстве случаев начинаются с острого инфаркта миокарда. Это обусловлено ранней манифестацией артериальной гипертензии, дислипидемией и наследственной предрасположенностью к сердечно-сосудистой патологии.
При выполнении коронарографии, выявляется, как правило, многососудистое поражение коронарного русла, нередко с вовлечением ствола левой коронарной артерии. Операцией выбора в данном случае является АКШ. В исследовании CRAGS (Coronary aRtery diseAse in younG adultS study) показано, что выживаемость пациентов на 1, 3 и 5 год после операции составляет 98.3%, 96.3%, и 94.9% соответственно, свобода от инфаркта миокарда – 96.3%, 95.1%, и 92.5%, а свобода от повторной реваскуляризации в те же сроки – 96.3%, 95.1%, и 92.5%.
Таким образом, АКШ у молодых пациентов с многососудистым поражением коронарного русла является крайне перспективным, позволяет улучшить качество жизни, снизить вероятность инфаркта миокарда и повторной реваскуляризации.
Аортокоронарное шунтирование – что нужно знать
Аортокоронарное шунтирование (АКШ) – операция на сердце, направленная на восстановление нормального кровоснабжения сердца путем создания «новых сосудов» в обход поврежденных, не способных обеспечивать достаточную перфузию артериальной крови. Операция АКШ позволяет устранить.
В настоящее время, в связи со сложностями, связанными с организацией лечения в Турции, Швейцарии, Южной Корее и Индии, мы приостановили обработку заявок по этим направлениям.
Если вас интересует организация лечения в Германии, оставьте, пожалуйста, заявку, и наши специалисты свяжутся с вами в ближайшее время.
Аортокоронарное шунтирование (АКШ) – операция на сердце, направленная на восстановление нормального кровоснабжения сердца путем создания «новых сосудов» в обход поврежденных, не способных обеспечивать достаточную перфузию артериальной крови.
Благодаря современному оборудованию и высокой квалификации врачей, ведущие позиции в проведении аорто-коронарного шунтирования (АКШ) занимают такие клиники:
Стоимость медицинской программы будет зависеть от объема предварительного обследования и выбранной тактики лечения. Ориентировочные цены на АКШ представлены ниже:
Операция АКШ позволяет устранить симптомы ишемической болезни сердца и предотвратить инфаркт миокарда. Поговорим о том, что такое АКШ в кардиологии.
Содержание
Показания
АКШ – операция, которая требуется в первую очередь пациентам с тяжелой стенокардией, резистентной к медикаментозной терапии. Кроме того, хирургическое лечение может быть рекомендовано и при отсутствии симптомов. Существует безболевая ишемия миокарда, которая не менее опасна. Она не ощущается пациентом, но может быть диагностирована с помощью ЭКГ и холтеровского мониторирования.
Показания к АКШ могут быть определены и при помощи коронарографии. Это рентгенологическое исследование, при котором в артерии сердца вводится контраст. Основной причиной смертности от ишемической болезни является атеросклероз и нарушение целостности атеросклеротической бляшки. Кровеносный сосуд надрывается, в месте повреждения формируется тромб. Он закупоривает венечную артерию, результатом чего становится инфаркт миокарда.
Коронарография позволяет определить больших размеров препятствия на пути кровотока (атеросклеротические бляшки) и оценить риск острых сердечно-сосудистых событий. Высокая степень поражения коронарных артерий требует проведения АКШ сердца.
По итогам коронарографии основные показания к АКШ это:
Оценивается также расположение стеноза (нарушения проходимости) коронарных артерий. Чем оно проксимальнее (ближе к сердцу), тем хуже кровоснабжение миокарда. Наиболее успешной будет операция АКШ на сердце, если дальше сужения наблюдается нормальная циркуляция крови.
Противопоказания
Аортокоронарное шунтирование (АКШ) может не проводиться пациентам даже в случае, когда к хирургическому вмешательству имеются показания. Виной тому может стать наличие противопоказаний. Это заболевания и состояния организма, которые делают операцию слишком опасной или безрезультатной.
Основные противопоказания к АКШ на сердце:
В случае нарушения кровообращения во всех коронарных артериях предпочтение отдают лазерной реваскуляризации миокарда или клеточной терапии.
Как проводится операция?
Операция может проводиться с использованием аппарата искусственного кровообращения. Кроме того, в развитых странах, включая Германию, все чаще применяется АКШ на работающем сердце.
Суть хирургического вмешательства состоит в том, чтобы создать для движения крови обходной путь. Для этого создаются шунты – дополнительные сосуды, которые выходят из аорты и впадают в коронарные артерии – дальше уровня сужения. В качестве протезов используются собственные вены или артерии человека. Это может быть большая подкожная вена или лучевая артерия.
Обычно создается 3 шунта – для наиболее крупных коронарных артерий:
У 20% пациентов устанавливается 4-8 анастомозов. Более предпочтительной является АКШ (аортокоронарное шунтирование) на работающем сердце.
В этом случае осложнения после АКШ на сердце встречаются реже. Потому что отсутствует риск тех из них, что напрямую связаны с применением аппарата искусственного кровообращения. Это отёк лёгких, эмболические поражения сосудов головного мозга или почек, гипоксия (кислородное голодание) внутренних органов.
Восстановление после АКШ на сердце
Непосредственно после хирургического вмешательства пациент определенное время находится на искусственной вентиляции легких. А после восстановления естественного дыхания требуется профилактика застойных явлений. Для этого пациенту предлагается несколько десятков раз за день надувать резиновые шарики. В результате лёгкие расправляются.
Восстановление после АКШ на открытом сердце предполагает уход за послеоперационной раной. Разрез проходит посередине грудины. Кроме того, имеется повреждение на нижних конечностях – там, где врач брал материал для шунтирования (большую подкожную вену). Раны кожи заживают через 1-2 недели. После этого человеку разрешают мыться в душе.
Бандаж после АКШ является не обязательной, но предпочтительной мерой, позволяющей снизить риск расхождения швов грудины. В то время как кожа заживает в среднем за 10 дней, кость срастается несколько месяцев. Часто пациенты спрашивают, сколько носить бандаж после АКШ. Обычно его используют в течение 4-6 месяцев.
Аритмия после АКШ должна отсутствовать. Если она возникает, то не является следствием операции. Аритмий существует большое количество. Некоторые могут быть вызваны ишемией миокарда, другие – самостоятельными патологиями, третьи – перенесенным инфарктом миокарда. Обычно ритм сердца нормализуется после операции за счет улучшения кровоснабжения сердечной мышцы.
Последствия операция АКШ оценивают через 2-3 месяца после её проведения. К этому времени стенокардия уже не должна беспокоить пациента. Человеку назначают нагрузочный тест и снимают ЭКО, чтобы понять, насколько улучшилось кровоснабжение миокарда. Если боли после АКШ при физической нагрузке отсутствуют, операция считается успешной.
Восстановление после АКШ можно проводить в клинике, в санатории или дома. Естественно, наиболее успешной реабилитация будет под руководством специалиста. Но некоторые пациенты проходят реабилитацию после АКШ в домашних условиях, что обычно связано с желанием сэкономить. Если на качественное восстановление денег нет, нужно заниматься собой самостоятельно. Очень важны упражнения после АКШ. Начать нужно с ходьбы – хотя бы по 1 километру в сутки. Затем – постепенно увеличивать нагрузку.
Часто пациенты спрашивают, когда можно спать на боку после АКШ. Ложиться на бок можно практически сразу, если вам так удобно. Большинство врачей не запрещают это своим пациентам, так как на результатах операции сон на боку не сказывается.
Жизнь после АКШ на сердце
После АКШ жизнь человека меняется только в лучшую сторону. Полное восстановление занимает около 6 месяцев. За это время срастается грудина и повышается толерантность к физическим нагрузкам. Инвалидность после АКШ сердца не выдается. Более того, инвалидность после АКШ могут снять, если вы снова стали трудоспособным человеком. А в случае успеха операции и отсутствия сопутствующей патологии, это так и случится.
Несколько важных вопросов, которыми часто интересуются пациенты относительно образа жизни после операции:
Проведенная хирургическая операция не дает вам гарантии отсутствия стенокардии или инфаркта миокарда в будущем. Потому что АКШ лишь позволяет обойти суженные участки сосудов. Но через несколько лет могут появиться новые атеросклеротические бляшки. Поэтому важно придерживаться здорового образа жизни и принимать назначенные врачом препараты.
Где лучше делать АКШ?
Аортокоронарное шунтирование делают во всем мире. Многие жители СНГ делают АКШ в Москве. Часто жители развивающихся стран стремятся выехать за границу для проведения операции. Потому что она весьма опасна, требует длительного восстановления. А более качественная операция обеспечивает лучшие результаты лечения и менее болезненный реабилитационный период.
Жители многих стран отправляются на операцию АКШ в Штаты. Там медицина действительно качественная, но очень дорогая. Дешевле делать АКШ в Израиле. Мы же рекомендуем Германию. Это «золотая середина» – немецкие клиники способны обеспечить столь же высокое качество медицинских услуг, что и США, но приехать сюда на лечение проще, да и услуги врачей обходятся дешевле.
Основные преимущества проведения аортокоронарного шунтирования в Германии:
Безопасную и эффективную операцию на аорте можно пройти в Клинике Гелиос Крефельд – медицинском центре максимального обеспечения, непрерывно сотрудничающем с ведущими университетами и научно-исследовательскими центрами мира. Отделение взрослой и детской кардиохирургии под руководством профессора, доктора медицины Юргена Эннкера имеет ряд собственных разработок в сфере хирургических вмешательств на грудном и брюшном отделах аорты. Это аортокоронарное шунтирование с применением минимизированного экстракорпорального кровообращения (используется специальный аппарат искусственного кровообращения), аортокоронарное шунтирование на работающем сердце и минимально инвазивное прямое шунтирование коронарных артерий. Также в отделении применяются гибридные эндопротезы грудного и брюшного отделов аорты, проводятся классические реконструктивные вмешательства с установкой саморасширяющихся стентов. При этом специалисты отделения проводят как первичные, так и более сложные ревизионные вмешательства у пациентов всех возрастов.
Лечение в Германии для вас может организовать компания Booking Health. Мы давно работаем на рынке медицинского туризма, поэтому сможем подобрать для вас лучшую клинику. Вы будете лечиться у самых авторитетных немецких специалистов.
Благодаря нашей помощи вы сможете сэкономить до 70% от общих расходов на лечение и его организацию. У нас заключены прямые договора со всеми крупными клиниками Германии. Для лечения вам не придется оформлять страховку для иностранных пациентов. Вы получите страховку Booking Health, которая покроет все непредвиденные медицинские расходы в период лечения и в течение 4 лет после него.
Для чего производится операция коронарного шунтирования? Целью операции шунтирования является улучшение кровотока, направленного к сердечной мышце. Основной стратегической задачей решаемой хирургами является создание нового русла, обеспечивающего полноценное получение артериальной крови сердечной мышцей в зоне пораженного коронарного сосуда. Основой стратегии данной операции является значительное снижение риска возникновения инфаркта миокарда в последующем. Решение данной задачи обеспечивает меньшее количество или полное отсутствие приступов загрудинных болей(стенокардии). Кроме того, снижается потребность в медикаментах, улучшается физическая выносливость.
Нормально ли испытывать страх и волнение перед операцией? Это совершенно нормальное состояние. Ваше волнение уменьшится, если Вы осознаете необходимость и своевременность данной операции. Поговорите с врачами, задайте все интересующие Вас вопросы. В случае необходимости они дадут Вам не сильное успокаивающее средство.
Сколько продолжается операция? Операция шунтирования коронарных артерии обычно продолжается от 3 до 6 часов. Продолжительность операции зависит от её сложности и индивидуальных особенностей пациента. Поэтому невозможно заранее точно сказать, сколько времени продлится та или иная операция. Закономерно, чем больше артерий необходимо шунтировать, тем дольше будет длиться операция.
Что происходит сразу после операции? Когда операция закончится, Вас перевезут в реанимационное отделение или в отделение интенсивной терапии. Там Вы проснётесь. Вполне вероятно, что, проснувшись, Вы не сразу сможете двигать руками и ногами. Не исключено, что незначительная длительность операции и хорошее состояние сразу после нее позволят врачам разбудить вас уже в операционной. Первое время после пробуждения вы не будете чувствовать своих конечностей и вряд ли будете властны над их движениями. В этом нет ничего необычного, это нормальное следствие анестезии. Через небольшой промежуток времени чувствительность и координация движений восстановится.
Где будут сделаны разрезы? Разрез, обеспечивающий доступ к сердцу, будет выполнен по середине грудной клетки, он пройдёт по средней линии грудины. Второй разрез или разрезы, обычно выполняют на ногах. Именно там хирурги возьмут отрезок вены, которая будет использована для шунтирования. Если потребуется сделать несколько шунтов, на Вашей ноге (или ногах) будет несколько разрезов. Иногда делают разрез в паху. При заборе артерии, разрез будет выполнен на предплечье. В последнее время довольно часто используется методика использования для шунтов вместо вены артерии. Это обеспечивает более полноценное функционирование шунта (его функциональность и долговечность). Одной из таких артерий является радиальная артерия руки, она располагается на внутренней поверхности предплечья ближе к большому пальцу. В случае если Вам предложат использовать данную артерию, Ваш доктор проведет дополнительные исследования исключающие возникновение каких либо осложнений связанных с забором данной артерии. Поэтому один из разрезов может располагаться на руке обычно, на левой.
Почему врачи берут вены с ног? Вены с ног берутся не во всех случаях, но очень часто. Дело в том, что вены ног обычно бывают относительно «чистыми», не пораженными атеросклерозом. Кроме того, эти вены длиннее и крупнее чем иные доступные для взятия вены организма. Наконец, после взятия отрезка вены с ноги, обычно не возникает каких либо проблем в дальнейшем. Кровообращение не нарушается. В первые недели после операции у больного может немного побаливать нога особенно при ходьбе или длительном стоянии. Со временем это неудобство проходит, и больной чувствует себя совершенно нормально.
Какой вид активности обычно предписывается больным? В каждом конкретном случае уровень рекомендуемой активности будет индивидуальным. Прежде всего Вам разрешат только сидеть на стуле или ходить по комнате. Позже Вам позволят ненадолго выходить из палаты. По мере приближения дня выписки Вам порекомендуют ходить по лестнице или долго гулять по коридору. Сразу же после операции у Вас не будет сил умыться самому, но уже через неделю полторы больным разрешают принять душ и вымыть голову.
В каком положении предпочтительней находиться в постели? Лучше всего лежать на боку хотя бы часть времени и каждые несколько часов поворачиваться. Если Вы будете долгое время неподвижно лежать на спине у Вас в легких, может скапливаться секрет.
Будет ли мне больно после операции? Большинство больных жалуются на неприятные ощущения, но сильных болевых ощущений Вам помогут избежать с помощью современных обезболивающих препаратов. Неприятные ощущения вызываются разрезом и мышечными болями. Вам будет легче, если Вы подберёте себе удобное положение и будете настойчивы в активизации своего состояния. Если Вы почувствуете сильную боль, сообщите врачу или сестре. Вам будет сделано адекватное обезболивание.
Может ли выписка из больницы вызвать у меня тревогу? Довольно часто больные чувствуют при выписке страх и растерянность. Иногда это происходит потому, что они боятся покинуть больницу, где чувствовали себя в безопасности под присмотром опытных врачей. Они думают, что возвращение домой сопряжено для них с риском. Вы должны помнить, что врач не выпишет Вас из клиники до тех пор, пока не будет уверен в стабилизации Вашего состояния и в том, что дальнейшее выздоровление должно проходить в домашних условиях.
Что ждет меня в будущем? По мере того, как Вы будете поправляться после операции. Вы сможете в полной мере оценить ее благотворное влияние. Увеличение кровотока в Ваших коронарных артериях будет означать уменьшение боли, ослабление или полное исчезновение стенокардии. Вы увидите, что Вам нужно всё меньшее количество лекарств, может быть, сможете вообще отказаться от их приема, а физическая нагрузка будет все меньше утомлять Вас. Улучшится общее качество Вашей жизни.

