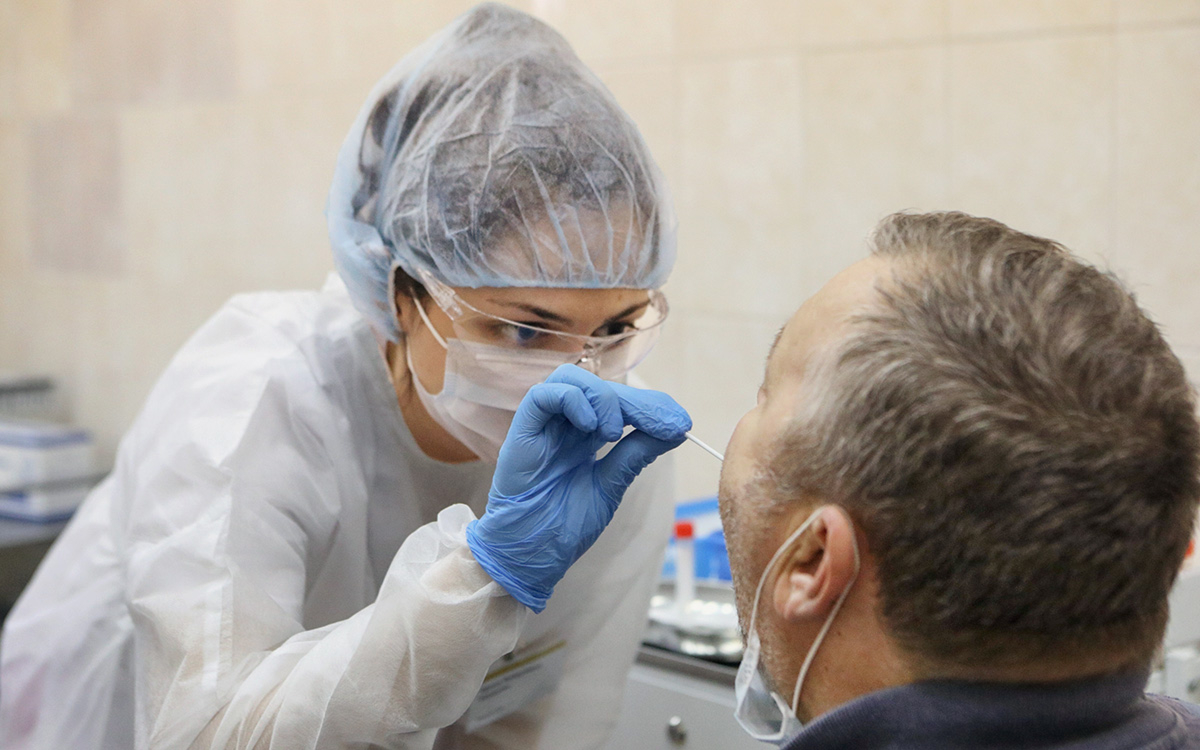
можно ли второй раз заболеть коронавирусом если есть антитела
Врачи оценили риск повторно заразиться COVID-19 при высоком титре антител
У пациента с любым титром антител вероятность повторно заболеть коронавирусом крайне низкая, так как любые антитела при любом титре обладают защитными свойствами. Об этом РБК сообщил врач-иммунолог Владимир Болибок.
«Если у человека после болезни был низкий титр антител, а потом они вообще исчезли, он может заразиться. Но, во-первых, это маловероятно, а во-вторых, он будет болеть не в тяжелой форме», — сказал он.
«Чем выше титр антител, тем менее вероятно, что человек заразится и заболеет. Но основой противовирусного иммунитета является клеточный иммунитет, на наличие которого мы не тестируем. Наличие антител говорит о том, что иммунная система человека знакома с этим возбудителем, но, если у него ослаблен клеточный иммунитет, он все равно может заболеть. Если титр высокий, болезнь будет проходить в легкой или бессимптомной форме», — уточнил Болибок.
По словам Болибока, у людей с онкологическими или аутоиммунными заболеваниями, которые принимают иммуносупрессивные препараты, вероятность заразиться выше, но по поводу тяжелой формы нет однозначного ответа.
Врач объяснил, что тяжелую форму заболевания вызывает цитокиновый шторм, который развивается при достаточно высокой активности иммунитета. «У таких людей чаще развивается так называемый длинный ковид — постковидный синдром, но шансы заболеть тяжело у них такие же, как у всех остальных», — сказал Болибок.
Иммунолог, заведующий лабораторией вакцинопрофилактики и иммунотерапии аллергических заболеваний ФГБНУ НИИ вакцин и сывороток им. И.И. Мечникова РАМН Михаил Костинов считает, что вероятность заболеть есть в случае значительного изменения штаммов коронавируса. Однако, по его словам, человек с высоким титром никогда не будет болеть тяжело.
Костинов подчеркнул, что говорить о защитных антителах именно к коронавирусу на данный момент некорректно из-за отсутствия международной системы, определяющей их наличие.
«Но, действительно, наличие антител не гарантия защиты, потому что они могут не полностью выполнять свою функцию. Важна степень аффинности антител — то есть могут ли они «прилипать» к вирусу и нейтрализовывать его или нет», — сказал он.
По словам Костинова, у человека с дефектами иммунной системы антитела могут выделяться, но не работать. «Сказать, что у людей с иммуносупрессией или онкологией не вырабатывается иммунитет, нельзя. Их организм реагирует на болезнь и на введение вакцины другим путем. У них может быть клеточный, другими словами, суррогатный иммунитет», — отмечает иммунолог.
Костинов утверждает, что при создании вакцины этот механизм должен быть изучен ради доказательства не только эффективности, но и безопасности вакцины.
Человек с высоким титром антител к коронавирусу может заболеть, если «заражающая доза будет какая-то запредельная», рассказал РБК врач-иммунолог «Клиники Здоровья», доктор медицинских наук Владислав Жемчугов. «Заболеет человек или нет при повторном контакте с микробом — вирусом, определяется его уровнем иммунной защиты и заражающей дозой. Например, есть такая инфекция — туляремия. Мыши к ней очень чувствительны, им достаточно одной бактерии, чтобы умереть. А если мы мышь провакцинируем, ей и 10 млн бактерий будут не страшны. Любая иммунизация вызывает повышение заражающей дозы», — рассказал он.
По словам врача, вероятность «запредельной» дозы «очень маленькая». «А титр антител связан с уровнем защиты организма только очень отдаленно, нельзя
сказать, что чем он выше, тем сильнее иммунитет, реальная защита обеспечивается всей иммунной системой, а это тысячи компонентов. И она всегда реагирует вся, целиком», — рассказал Владислав Жемчугов.
Что важно знать об антителах к SARS-CoV-2 и повторном заражении
Ограничения, введенные в Москве на фоне пандемии, должны соблюдать и те жители, которые уже переболели COVID-19, сообщил мэр города Сергей Собянин.
Это распоряжение обусловлено тем, что ученым еще неизвестно, сколько сохраняется иммунный ответ на коронавирус, объяснил он. «Ученые еще слишком мало знают о COVID-19. Нет данных, насколько длительным является иммунитет, приобретенный в результате болезни. Неизвестно, много ли людей в силу особенностей организма не приобретают иммунитета и могут заболеть повторно», — сказал мэр.
Тема антител не до конца изучена из-за недостаточного периода существования SARS-CoV-2, объяснил «Газете.Ru» доцент кафедры инфекционных болезней у детей РНИМУ им. Н.И. Пирогова Иван Коновалов.
«Изучать особые клетки иммунной памяти очень сложно. Более того, наличие или отсутствие антител не всегда при определенных инфекционных процессах говорит о наличии или отсутствии защиты. Для изученных инфекций подобные корреляции выстроены. Коронавирусная инфекция несмотря на то, что просуществовала более полугода, с точки зрения наблюдения за заболеванием, это очень новый и малоизученный вирус», — уточнил медик.
Однако некоторые исследования иммунитета к коронавирусу нового типа все же есть — «Газета.Ru» ознакомилась с ними и постаралась ответить на вопросы об антителах и повторном заражении COVID-19.
Как образуются антитела к SARS-CoV-2?
Антитела по-другому в научном сообществе называют иммуноглобулинами. На первой неделе заболевания COVID-19 в организме образуется иммуноглобулин М (IgM). Он первым отражает инфекцию. При стандартном течении заболевания антитела IgM исчезают через месяц, но при коронавирусе могут сохранится и дольше — до 1,5-3 месяцев от появления симптомов.
На пятый-седьмой день к IgM присоединяется ммуноглобулин А (IgA). Его основная цель – защитить слизистые оболочки от коронавируса. Уровень антител IgA начинает падать к 1,5-2 месяцам после того, как вирус попал в организм.
Последним появляется в организме иммуноглобулин G (IgG) — через пять-шесть недель с момента попадания вируса в организм. Именно наличие этого иммуноглобулина свидетельствует об иммунном ответе организма.
Сколько иммуноглобулина IgG нужно для формирования иммунитета?
Иммунитет считается сформированным, если анализ на IgG показал более 1,1 ОЕ/мл (оптическая плотность антител на миллилитр). При этом IgM и IgA должны отсутствовать в организме. Если IgA или IgM все-таки зафиксированы при наличии 1,1 ОЕ/мл IgG — значит человек находится в стадии выздоровления или перенес инфекцию недавно.
Пока неизвестно, какой должен быть показатель IgG, чтобы не заразиться дважды. «У нас нет точной корреляции титров антител с тем, насколько возможны повторные случаи заражения», — заявил доцент кафедры РНИМУ им. Н.И. Пирогова Иван Коновалов.
Также ученым не удалось выяснить, влияет ли вообще число антител на вероятность повторного заболевания. «У вас может быть большое количество антител IgG, но способностью нейтрализовать вирусы они не будут обладать, и их наличие не дает гарантий от повторного заражения», — пояснил замдиректора по научной работе ЦНИИ Эпидемиологии Роспотребнадзора Александр Горелов «Российской газете».
Кто рискует заразиться повторно?
Заразиться повторно могут пациенты, у которых за весь период заболевания так и не появился иммунитет, заявила доктор биологических наук, профессор Школы системной биологии GMU в США Анча Баранова РИА «Новости». Его отсутствие означает то, что организм человека справился с вирусом, не задействуя антитела — с помощью интерферонов (белки, которые выделяют клетки организма для борьбы с вирусом — «Газета.Ru»).
Такая реакция организма может возникнуть, если человек получил маленькую дозу вируса или переболел ранее сезонными простудами, чем вызвал перекрестный иммунитет, пояснил иммунолог Николай Крючков kp.ru.
Под угрозой повторного заражения находятся и пациенты, у которых уровень антител заметно падает в течение месяца. Это происходит, если человек переболел слабо выраженными симптомами инфекции или без них, гласят результаты исследования китайских ученых из Медицинского университета Чунцина. Отчет опубликован в журнале Nature Medicine.
В настоящее время известно, что чаще всего бессимптомно или малосимптомно болеют дети. Однако, по мнению медицинского сообщества, наличие симптомов зависит от индивидуальных генетических данных каждого человека.
«У кого-то более сильный иммунитет, у кого-то более слабый. Также это зависит и от массивности заражения. Например, у кого-то доза вируса для заражения могла быть совсем незначительной. Может и генетическая предрасположенность влиять – из-за измененной структуры генов некоторые люди могут быть вообще невосприимчивы к вирусам», — пояснил профессор-вирусолог Александр Бутенко «Газете.Ru».
Если человек получил сильный иммунитет, тогда в чем причина повторного заражения?
Проблема может заключаться в мутации вируса, из-за которого антитела в организме человека, распознающие предыдущий штамм, не могут подстроиться под новую версию коронавируса, гласит исследование Школы общественного здравоохранения имени Мейлмана Колумбийского университета.
Кому не грозит повторное заражение?
Сильный и продолжительный иммунитет формируется лишь у 7-8% подхвативших COVID-19. Ученые выяснили, что наиболее крепкий иммунитет формируется у пожилых людей, тяжело перенесших коронавирусную инфекцию. Такой результат получили исследователи Шанхайского медицинского центра под руководством профессора Фан Ву, изучившие медицинские данные 171 пациента с вирусом.
Сколько случаев повторного заражения зарегистрировано в мире?
В сентябре глава Минздрава Михаил Мурашко сообщил, что в РФ нет зарегистрированных случаев повторного заражения коронавирусом нового типа, а достоверно подтвержденных случаев за рубежом лишь один. «Рассматривается еще несколько», — добавил министр.
Официально зарегистрированное повторное заражение выявили у мужчины из Гонконга. Об еще двух сообщали в Нидерландах и Бельгии. Последний раз такого пациента нашли в США.
Тяжело ли болеть во второй раз?
В научном сообществе история с повторным заражением в Гонконге не вызывала опасений, так как болезнь у пациента протекала бессимптомно. Однако уже в августе врачи из США сообщили о повторном тяжелом течении болезни у 25-летнего жителя Невады.
В первый раз он переболел в апреле — тогда у молодого человека наблюдались кашель, головная боль, тошнота, рвота и диарея. Медикам удалось вылечить заразившегося, после чего он сдал два отрицательных на SARS-CoV-2.
Но примерно через 48 дней у американца вновь появились головные боли, кашель и другие симптомы, а главное — пневмония. Анализы показали наличие вируса в организме.
До сих пор специалисты не осмеливаются предположить, почему во второй раз заболевание проходило тяжелее. «Возможно, для этого существуют биологические причины, но в данный момент мы не можем говорить об этом с уверенностью», — заявлял директор лаборатории в штате Невада Марк Пандори изданию The New York Times.
Медицине еще многое неизвестно о действии вируса SARS-CoV-2 и реакции иммунной системы. Однако есть все основания утверждать, что перенесенное заболевание не гарантирует защиту от повторного заражения. Через какое время возможно повторное заражение коронавирусом и следует ли прививаться переболевшим, рассказала корреспонденту БЕЛТА доцент кафедры детских инфекционных болезней Белорусского государственного медицинского университета, кандидат медицинских наук Екатерина Сергиенко.
— Повторное заражение коронавирусом считается скорее исключительным случаем или рецидив COVID-19 уже не редкость? О чем свидетельствуют наблюдения?
— В первые месяцы пандемии считалось, что повторное заражение не должно происходить. Однако вторая волна коронавирусной инфекции показывает, что повторное заражение происходит, и на сегодня специалисты в области вирусологии разных стран полагают, что реальное количество пациентов с реинфекцией намного больше, чем задокументировано. Также неизвестным остается число пациентов, у которых повторное заболевание протекает бессимптомно. Кроме того, вирус очень быстро мутирует, появляются новые штаммы, они еще более заразны и быстрее распространяются, чем исходный, поэтому не стоит исключать возможность инфицирования одного человека несколькими штаммами коронавируса.
— Правда ли, что при бессимптомном течении болезни вероятность повторного заражения больше?
— Да, так как при бессимптомном течении не происходит формирование напряженного иммунитета. У таких пациентов он быстро уменьшается, и при столкновении с вирусом у человека существует высокий риск повторного заболевания.
— Можно ли утверждать, что случаи повторного заражения коронавирусом в целом протекают серьезнее, пациентам чаще требуется кислородная поддержка? С чем это связано?
— Это не обязательно. На практике мы видим, что пациенты при повторном заражении болеют легче или так же, как и в первый раз. Надо понимать, что риск заболеть во второй раз, а также тяжесть течения инфекции будут зависеть от ряда факторов, и немаловажно состояние иммунной системы человека во время второй встречи с инфекцией, уровень вирусной нагрузки и т.д.
— Играют ли в этом случае роль возраст пациента, наличие сопутствующих заболеваний?
— Безусловно, на риск повторного инфицирования влияет множество факторов: возраст пациента, наличие фоновой патологии, состояние иммунной системы. Так, например, исследования показывают, что у людей старше 75 лет концентрация антител в организме уменьшается значительно быстрее, чем у молодых людей. Кроме того, чем старше человек, чем больше у него хронических заболеваний и выше вероятность более симптомного и более тяжелого течения инфекции.
— Через какое количество месяцев или даже дней после выздоровления возможно повторное заражение коронавирусом? Гарантирует ли наличие антител защиту? Есть ли зависимость между их количеством в организме переболевшего человека и вероятностью повторного заражения?
Часть исследований показывают, что титр антител у пациентов, которые переносили коронавирусную инфекцию в стертой или клинически не тяжелой форме, снижается уже через 3-4 месяца и поэтому возможно повторное инфицирование. А вот у пациентов, которые перенесли первый эпизод заболевания тяжело, было установлено, что вырабатывается достаточное количество антител, которые и способны обеспечить более длительную защиту от повторной инфекции, а, столкнувшись с вирусом снова, люди имеют низкие шансы заболеть вновь.
— На ваш взгляд, стоит ли вакцинироваться тем людям, которые уже переболели коронавирусом (в так называемую первую либо вторую волну)?
— Как было уже отмечено, на сегодняшний день нет однозначных данных в отношении максимального срока, в течение которого сохраняется полноценный иммунитет к SARS-CoV-2, но большое количество проведенных исследований показывают, что титр антител у пациентов начинает снижаться через 3-4 месяца, и переболевший коронавирусной инфекцией может быть подвержен повторному инфицированию. Поэтому даже если пациент переболел, ему все равно показана вакцинация, что позволит сформировать более стойкий иммунный ответ.
— Есть ли данные, насколько длителен защитный эффект от вакцин?
— Длительность сохранения поствакцинального иммунитета еще предстоит оценить, но имеющиеся первоначальные результаты исследований показывают, что на протяжении 2-4 месяцев сохраняется хороший иммунный ответ. Кроме того, следует понимать, что ни одна вакцина на сегодня не сделана так, чтобы предотвращать заражение в 100% случаев. Вакцинация, в том числе и от коронавируса, направлена на снижение риска тяжелого течения заболевания и неблагоприятного (летального) исхода. То есть, если привитый заболеет, то заболевание будет протекать в более легкой или бессимптомной форме.
— Должен ли переболевший соблюдать все те же меры предосторожности, что и здоровый человек?
— Безусловно, человек должен в полной мере соблюдать профилактические мероприятия, направленные на минимизацию рисков инфицирования. Необходимо воздержаться от посещения общественных мест: торговых центров, спортивных и зрелищных мероприятий и т.д. Важно соблюдать меры социального дистанцирования в общественных местах, использовать одноразовую медицинскую маску (респиратор) в общественных местах, меняя ее каждые 2-3 часа. Следует избегать близких контактов и пребывания в одном помещении с людьми, имеющими видимые признаки ОРВИ (кашель, чихание, выделения из носа). После возвращения с улицы, контактов с посторонними людьми следует тщательно мыть руки с мылом и водой. Кроме того, важно дезинфицировать гаджеты, оргтехнику и поверхности, к которым прикасаетесь, пользоваться только индивидуальными предметами личной гигиены.
Можем повторить? Случаются ли новые заражения у переболевших COVID-19 и как работает иммунный ответ
Игорь Соколов
Один из наиболее актуальных вопросов о коронавирусе – можно ли заболеть во второй раз? Скорее «нет», но эта тема сложнее, чем многим кажется. И все же у исследователей уже есть немало данных о том, как работают иммунные механизмы, почему высокий уровень антител не всегда гарантирует защиту и как долго переболевшие коронавирусом будут защищены.
Надо четко понимать, что мы подразумеваем под реинфицированием (повторным случаем) Covid-19. Повторное заболевание – это заражение коронавирусом с другим генетическим составом, которое нельзя объяснить простой циркуляцией инфекции у человека. И это существенное различие: защитившись от одного варианта вируса с помощью антител, клеточного иммунитета или вакцинации, мы можем быть потенциально беззащитны против второго в другом месте или стране.
В России о повторных заражениях сообщают и практикующие врачи, и сами пациенты. Эти эпизоды требуют осторожного подхода, но ряд историй (с губернатором Тувы, например) весьма реалистичны. Правда, в этих случаях определение генетической структуры вируса не проводилось и доказательно говорить о повторном заражении не приходится: это могла быть простая активация циркулирующего, затаившегося вируса. Кроме того, в подобных примерах надо рассматривать вероятность повторного инфицирования тем же вирусом, с тем же генетическим составом. В России врачи тоже сталкиваются со случаями, подобными зафиксированному в Пакистане повторному заболеванию кардиохирурга, дважды столкнувшегося с ковид-пациентами. Речь идет о повторной симптоматике при новой встрече с инфицированным человеком.
Такие случаи «реинфицирования» без анализа генома можно рассматривать с разных позиций: слабый иммунный ответ в первый эпизод болезни, индивидуальные особенности, которые не привели к формированию стойкого иммунитета, циркуляция вируса в кишечнике и усиление инфекции при повторной встрече, включая феномены ADE (antibody-dependent enhancement, антитело-зависимое усиление инфекции) и импринтинга. Это очень индивидуальные и редкие явления, которые, тем не менее, пристально изучаются.
Нас же интересуют, в первую очередь, случаи истинного повторного заражения. Разумно спросить: «Насколько частое это явление?». Неужели все, кто переболел, находятся в одинаковой ситуации с не болевшими? Если так – о каком коллективном иммунитете мы говорим? К счастью, ситуация здесь достаточно прозрачная, с точки зрения большинства исследователей и клиницистов: вероятность истинного повторного заболевания ничтожно мала.
Вероятность истинного повторного заболевания ничтожно мала
Если попробовать рассчитать вероятность данного события исходя из описанных случаев и числа выздоровевших (более 30 млн), то получится весьма незначительная цифра, которой можно пренебречь. Но в реальности мы точно не знаем количество реинфицированных. Впрочем, даже если цифру увеличить в 1000 раз, частота реинфекции все равно останется на уровне 0,066%.
Исследователи из Катара и Imperial College of London попытались найти случаи реинфицирования и рассчитать их частоту на группе из 133 266 ПЦР-положительных пациентов. Было выявлено 54 эпизода, которые расценивались как повторное заболевание. Из них 31 пациент был выявлен при случайном тестировании. 1 человек с мягкой формой был госпитализирован. После анализа данных генетического аппарата вируса исследователи пришли к выводу, что реальная частота реинфекции составляет 0,01%.
Новый тип
И это очень серьезные данные, которые пока косвенно указывают на то, что ситуация повторного заражения другим типом вируса не только потенциально возможна, но и молекулярно обоснованна. Подобные вариации встречаются, например, при кори. Нас в этой ситуации спасают многофункциональные (поликлональные) антитела и клеточный иммунитет, на котором надо остановиться подробнее.
Клеточный иммунитет важнее антител?
Какова длительность защиты после перенесенного заболевания? Чтобы ответить на этот вопрос, надо разобраться, что происходит в организме пораженного человека и так ли важны антитела. Для начала посмотрим на весь процесс иммунного ответа организма. В то время, как большинство из нас ориентируются на уровень антител как принципиальный фактор защиты, упускается из вида факт, что кроме антител (которые относятся к гуморальной защите, от латинского humor – влага, т.е. через водную среду) человек обладает клеточным иммунитетом. Эти два вида иммунитета кардинально отличаются. Антитела, которые являются продуктом B-лимфоцитов, способны обездвижить вирус и не дать ему прикрепиться к клетке, тем самым нейтрализуя его. К примеру, главные нейтрализующие антитела к шиповидному S-белку, соединяясь с мотивом, просто препятствуют его работе. Но стерилизация, разрушение вирусных частиц – это прерогатива клеточного иммунитета, происходящего из Т-лимфоцитов.
Можно представить следующую аналогию: если возникнет инфекционный пожар, заливать его можно водой или пеной (это антитела), а можно задействовать технику и засыпать пожар песком, землей, попробовать прекратить доступ кислорода к огню. Эти задачи решает клеточный иммунитет. Во втором случае нужны четкие и продуманные действия, подбор материала и опыт в тушении аналогичных ситуаций. Более того, лить воду или пену – тоже во многом решает клеточный иммунитет. И он, реализованный через Т-лимфоциты, успешно с этой задачей справляется через четкую субординацию, разграничение функций отдельных клеток (субклеточных популяций). Иногда, ловишь себя на мысли, что Т-клеточный иммунитет обладает вполне самостоятельным, разумным мышлением…
Иногда ловишь себя на мысли, что Т-клеточный иммунитет обладает вполне самостоятельным, разумным мышлением
Определить уровень антител против коронавируса можно достаточно легко, а оценить уровень Т-клеточного иммунитета значительно сложнее. Мы можем ответить на вопрос, помнят ли Т-лимфоциты эту инфекцию, проведя определенные, логически простые исследования: добавляя в кровь определенные части вируса следим за концентрацией гамма-интерферона. Именно его Т-лимфоциты памяти начинают усиленно производить, когда хотят что-то рассказать о знакомом объекте, и нам это известно. Это происходит только тогда, когда весьма сложная система распознавания образов сработала верно, и такой вирус уже был зашит в картотеку памяти. Но определить, как именно организм ответит, нам пока не под силу.
То есть даже без определения значимого количества антител, или когда они существенно упали, у нас остается клеточный иммунитет, который будет самостоятельно решать вопрос: заново запустить производство антител – решить задачу своими, клеточными силами – воспользоваться неспецифической защитой. Данные по атипичной пневмонии (SARS-CoV-1) говорят о следующем: вирусспецифичный Т-клеточный иммунитет присутствует от 6 до 11 лет (!). Поэтому ряд исследователей весьма оптимистичны в вопросе длительной невосприимчивости, хотя прямых данных по новому вирусу, разумеется, пока нет.
Т-клеточный иммунитет после атипичной пневмонии сохраняется до 11 лет
А вот антитела, которые нейтрализуют вирус, достаточно быстро исчезают. У кого-то они изначально определяются в небольшой концентрации, у кого-то существенно снижаются через 2-4 месяца. Тем не менее, уже есть несколько независимых данных по изучению нейтрализующих антител после Covid-19. Исследования, проведенные в Аризоне, точно так же, как и широкомасштабное (30 082 образца) исследование на базе Icahn School of Medicine at Mount Sinai показали одно и то же: нейтрализующие антитела присутствуют в организме перенесших коронавирус как минимум 5-7 месяцев.
Именно поэтому все специалисты очень осторожны в высказываниях, насколько длительным будет иммунитет. С одной стороны, не столь длительный иммунитет со стороны антител (5-7 месяцев), с другой – длительный (6-11 лет), но не столь изученный Т-клеточный иммунитет и ответ клеток памяти (несколько лет). Скорее всего устойчивость к повторному заражению будет сохраняться до 24 месяцев с частичной защитой дальше.
Скорее всего устойчивость к повторному заражению будет сохраняться до 2 лет в с частичной защитой дальше
Откуда берутся и куда исчезают антитела
Если коронавирус проникает в организм, то его достаточно быстро обнаружат клетки-разведчики (которые красиво называются антигенпрезентирующими клетками), захватят, порежут на кусочки и выставят на своей поверхности определенные его фрагменты: вот он враг, смотрите. Это даст возможность Т-лимфоцитам начать специфические действия, которые через 7-14 дней приведут к последовательному синтезу антител, нарастанию их специфичности и силы захвата конкретного белка вируса.
Какую же часть вируса выставят клетки-разведчики в первую очередь? Если это будет внутренняя часть вируса, нуклеокапсид, N-белок (и это очень вероятно, с генетического материала и начинают характеристику врага), то первыми начнут синтезироваться антитела к нему. И лишь позже – антитела к главному S-белку. Понимание роли этих антител позволяет сделать много потрясающих выводов относительно прогноза реинфекции.
В противоположность этому, антитела к нуклеокапсиду совсем не нейтрализующие. Они направлены на внутренние структуры вируса и не могут атаковать вирус без разрушения другими клетками или антителами. В каком-то смысле это самые «бесполезные» антитела. Но только в каком-то смысле. Только что вышла работа, которая связывает Т-клеточный иммунитет как раз с нуклеопротеидом вируса, и большое количество антител к нуклеопротеиду хоть напрямую и не нейтрализует вирус, но служит косвенной характеристикой напряженности клеточного иммунитета. В общем, следить в динамике просто за концентрацией IgG – оказывается, не самая лучшая идея.
Следить в динамике за концентрацией IgG – оказывается, не самая лучшая идея
Вакцины
Итак, переболев коронавирусом или сделав прививку, мы скорее всего ожидаем бессимптомных или минимальных проявлений болезни при встрече с коронавирусной инфекцией и уж точно – не тяжелую, стационарную форму поражения легких. Кроме того, мы надеемся, что такая защита будет продолжаться несколько лет. Все производители вакцин сегодня работают над созданием эффективных уровней нейтрализующих антител к S-белку и области «мотив». Неважно, будет она на основе аденовируса, мРНК или другого способа синтеза антител. Несмотря на то, что обнаружены новые, измененные области в структуре коронавируса, пока нет данных, что вакцины могут оказаться малоэффективными.