Как сымитировать перелом на рентгене
Лечение переломов лучевой кости
Перелом лучевой кости – один из «любимых» переломов травматологов. Переломы нижней трети лучевой кости даже называют «переломами в типичном месте», настолько часто с ними встречаются врачи-травматологи. По статистике, почти 20% случаев переломов связано именно с лучевой костью.
Лучевая кость – это парная кость в составе предплечья, которая на пару с локтевой костью участвует в образовании двух суставов: локтевого и лучезапястного. Перелом лучевой кости случается, как правило, ближе к лучезапястному или, как еще говорят, кистевому суставу.
Какие действия при переломе?
Важно помнить, что срок лечения перелома составляет 3 дня, поэтому не затягивайте с обращением к врачу.
Если после травмы у вас есть подозрение на перелом, то вам необходимо обратиться в травмпункт. Там вам сделают рентген и в случае, если перелом произошел без смещения, то наложат гипс. В нашей клинике вы также можете сделать рентген и наложить современный полимерный гипс. Если же перелом произошел со смещением, то необходима операция, чтобы правильно установить кости на место.
В нашей клинике мы можем предложить оперативное лечение перелома лучевой кости. Как правило операция стоит около 140 тысяч рублей. Сюда включена стоимость пластины для фиксации кости, пребывание, наркоз, наблюдение и медицинское сопровождение.
Причины переломов лучевой кости
Количество подобных травм возрастает при гололеде. Такая сезонность не удивительна, ведь именно в этот период случаются самые неудачные приземления. А травмы лучевой кости чаще всего случаются именно «в полете» – когда человек автоматически вытягивает руку, чтобы предотвратить падение.
Лучевая кость в принципе не отличается достаточной прочностью, но, кроме того, имеет и весьма слабое место – у лучезапястного сустава. Именно там чаще всего случается перелом, поскольку это «звено» достаточно легко ломается под тяжестью тела при падении.
Травмы не редки при активных занятиях спортом – лыжи и коньки, велосипед и мотоцикл. Кроме того, подобные переломы часто встречаются при «легких» авариях, когда человек инстинктивно выпрямляет руки даже при небольшом ударе по машине сзади.
Пожилые люди более подвержены переломам, поскольку тонкая лучевая кость становится еще более хрупкой с возрастом.
Виды переломов лучевой кости
1) В зависимости от направления смещения отломка (сломанного фрагмента кости):
2) В зависимости от локализации перелома:
Классификация переломов лучевой кости
Переломы лучевой кости настолько многообразны, что существует даже их квалификация – от типа А (самых простых) до С (сложных, раздробленных, со смещением). Если сильно не углубляться в систематизацию, можно разделить все травмы на несколько основных блоков:
Блок I.
Блок II.
Блок III.
Симптомы переломов лучевой кости
Перелом лучевой кости (особенно если это закрытый перелом) может не сопровождаться яркими симптомами. Но если у вас была травмирующая ситуация, следует обратить внимание на следующие моменты:
Клиническая картина при закрытом переломе без смещения достаточно невыразительна и может проявляться только припухлостью и небольшими болезненными ощущениями в запястье. В этом случае основные двигательные функции сохраняются, хоть и немного ограничиваются.
Первая помощь при переломе лучевой кости
Первое, о чем нужно знать – поврежденная рука должна находиться в покое.
Диагностика перелома лучевой кости
Как правило, для подтверждения перелома достаточно обычной рентгенографии.
Дополнительные диагностические методы – такие, как компьютерная томография (КТ) или магнитно-резонансная томография (МРТ) – необходимы только при сложных переломах для точной оценки сочетанных повреждений. Кроме того, подобные методы используются для предоперационного планирования и послеоперационного контроля.
Лечение перелома лучевой кости
Основные методы лечения переломов: консервативные и оперативные.
Консервативное лечение
Консервативное лечение – это наложение на травмированную руку иммобилизационной повязки (стандартной гипсовой или облегченной полимерной). Такое лечение сопровождает переломы, не требующие хирургического вмешательства. После наложения гипса необходимо, во-первых, следить за тем, насколько вам комфортно (не сдавливает ли гипс руку), а во-вторых, обязательно после спадения отека (на 5-7 сутки) сделать рентген, чтобы вовремя выявить непреднамеренное смещение.
Хирургическое лечение
Хирургическое лечение проводится при нестабильном переломе, склонном к смещению, при серьезных внутрисуставных повреждениях и многочисленных отломках.
Основной метод лечения переломов – репозиция (сопоставление костных фрагментов).
Закрытая репозиция. Закрытая репозиция, по сути, больше относится к консервативному лечению, поскольку вправление отломков происходит при помощи исключительно рук специалиста, без хирургического вмешательства – врач-травматолог специальными движениями «собирает» ваш перелом.
Закрытая репозиция должна быть осуществлена с высокой точностью, поскольку очень важно полностью восстановить анатомию лучевой кости. Именно от этого зависит успех лечения.
Открытая репозиция. Открытая репозиция проводится при отсутствии возможности устранить перелом другим методом – это чисто хирургическое лечение. Во время операции делают разрез над местом травмы, чтобы был доступ к сломанной кости и проводят мобилизацию костных отломков, устраняют смещение и фиксируют его при помощи специальной конструкции – проводят остеосинтез.
Остеосинтез, проведенный вовремя и хорошим специалистом, дает возможность выздороветь в достаточно короткие сроки, в некоторых случаях, даже раньше, чем при обычном консервативном лечении.
Существует несколько методик остеосинтеза:
После лечения перелома лучевой кости
После наложения гипса некоторое время могут сохраняться болезненные ощущения различной интенсивности. Как правило, прием обезболивающих препаратов помогает устранить боль на первоначальном этапе, а с течением времени болевой синдром стихнет. Руку желательно держать в приподнятом положении, чтобы не усугубить отек.
Необходимо следить за своими ощущениями – не перетягивает ли гипс руку, не бледнеют ли пальцы и сохраняется ли их чувствительность. В случае возникновения подобных симптомов, важно быстро обратиться к врачу.
Реабилитация
После того, как будет снят гипс, обязательно нужно потратить время, чтобы добиться полного восстановления. Оно будет невозможно, если не прислушаться к рекомендациям вашего лечащего врача и не провести полный реабилитационный курс. В каждом конкретном случае количество занятий, их интенсивность, а также подбор упражнений строго индивидуальны.
Как правило, к реабилитационным методам, позволяющим быстрее восстановиться, относится лечебная физкультура (ЛФК), физиотерапевтические средства, массаж.
Как симулировать перелом ноги на рентгене
Возможно, вы решили симулировать травму, чтобы пару дней отдохнуть от работы или занятий по физкультуре, а возможно, вас интересует вопрос, как лучше сыграть травмированного человека в какой-либо пьесе. Какова бы ни была ваша причина, зная симптомы травм и соответствующие методы их лечения, вы без труда реалистично сымитируете необходимую травму, так что никто вас не заподозрит во лжи. Тем не менее помните, что не следует симулировать травму, чтобы обвинить кого-нибудь в этом или получить компенсацию от работодателя, так как это противозаконно и может привести вас к проблемам с полицией и серьезным последствиям.
Симуляция травмы лодыжки или колена
На 3–4 недели сымитируйте растяжение связок голеностопа. Растяжение связок голеностопа является достаточно распространенной травмой, которую всегда можно легко объяснить и сымитировать. Период восстановления после такой травмы в среднем занимает около 6 недель, но вам лучше ограничиться 3–4 неделями, чтобы окружающие не начали лишний раз беспокоиться.[1]
Притворитесь, что у вас болит колено, если вам необходимо сымитировать травму на длительное время. Симулировать боль в колене можно так долго, как вы того захотите, так как такие проблемы могут быть хроническими, а также приходящими и уходящими. В качестве основной причины проблем с коленом можно назвать плохую наследственность или прошлые спортивные травмы, например, от катания на горных лыжах, футбола или бега.[2]
В первые несколько дней приподнимайте “травмированную” ногу, когда сидите. Если вы имитируете свежую травму, говорите окружающим, что вам следует как можно меньше находиться на ногах в первые 4–5 дней. Где бы вы ни находились (в школе, на работе или дома), как можно больше сидите и держите “травмированную” ногу или колено в приподнятом положении на стуле или коробке.[3]
Наложите компрессионную повязку на “травмированное” место. Купите эластичный бинт и плотно обмотайте им лодыжку или колено. Такой бинт необходим, чтобы создать давление на поврежденный участок и снять отек. Его наличие послужит явным признаком того, что у вас травма. Откройте ногу, надев шорты или отказавшись от обуви, чтобы все увидели вашу повязку. Объясните этот шаг тем, что брюки или ботинки слишком давят на травмированное место.[4]
Используйте холодный компресс, чтобы охлаждать “травму” каждые несколько часов. Припасите пакет со льдом в холодильнике на работе или попросите лед у медсестры в школе. Прикладывайте холодный компресс к лодыжке или колену на 15–20 минут каждые 2–3 часа как минимум в первую неделю травмы. Холодный компресс со льдом — популярное домашнее средство против боли и воспаления, применение которого является явным признаком того, что у вас травма.[5]
В первые 1–2 недели ходите на костылях, чтобы показать серьезность травмы. Без сомнения, вы убедите всех в том, что у вас травма, если несколько недель будете передвигаться на костылях. Если вы решили сымитировать растяжение лодыжки, держите “травмированную” ногу в приподнятом положении и прыгайте на другой ноге с помощью костылей. Если вы имитируете травму колена, легонько опирайтесь “травмированной” ногой на землю, но большую часть веса переносите на другую ногу и костыли.[6]
Прихрамывайте, если у вас нет костылей. Если вам не удастся найти костыли в первые несколько дней или вообще в течение всего периода “травмы”, попробуйте хромать. Перенесите весь свой вес на здоровую ногу и лишь слегка опирайтесь на землю “больной” ногой, чтобы передвигаться вперед. Больше времени проводите на здоровой ноге, а “травмированную” ногу используйте лишь для того, чтобы быстро и легонько отталкиваться ею, когда ходите.[7]
Старайтесь не скрещивать ноги и не переносить весь вес на “больную” ногу. Хромаете ли вы, ходите на костылях или просто двигаетесь в положении сидя, перемещайте “травмированную” ногу очень осторожно. Не нагружайте ее и не скрещивайте со здоровой ногой, так как подобные действия способны усугубить настоящую травму. Если вы случайно наступили на “больную” ногу или внезапно передвинули ее, вскрикните, как будто бы вам больно.
Не пытайтесь сымитировать серьезную травму, например, перелом ноги. Серьезные травмы, такие как переломы или разрывы связок нередко требуют наложения гипса, дорогих коленных фиксаторов и частых визитов к врачу, а все это будет трудно качественно сымитировать. Вместо этого ограничьтесь мелкими травмами, которые вполне реально вылечить дома, например, болью в колене или растяжением лодыжки.
Никогда не имитируйте травму, чтобы обвинить кого-то. Некоторые люди пытаются сымитировать травмы, чтобы получить выплаты за утрату трудоспособности или засудить компанию, которая не пришлась им по душе. Любые подобные действия считаются мошенничеством, и если вас поймают на этом, все может закончиться даже тюремным сроком. Одно дело, когда вы пытаетесь сымитировать травму, чтобы избежать определенной работы или отдохнуть от школы, но делать это ради личной финансовой выгоды противозаконно.[8]
Симуляция травмы руки
Притворитесь, что вы травмировали запястье, если хотите изобразить небольшую, но эффектную выдуманную травму. Сымитировать травму запястья будет гораздо проще, так как при этом вы не утратите способности нормально ходить и перемещаться. В зависимости от того, какая именно рука будет “травмирована”, вероятно, вам придется лишь немного иначе пользоваться шариковой ручкой или столовыми приборами. Объясните мнимую боль в запястье ушибом из-за того, что вы упали на вытянутую руку, что и вызвало у вас растяжение.
Притворитесь, что у вас болит плечо, чтобы выделить себе более длительный период на восстановление. Если вы решили сымитировать более серьезную травму, скажите, что вы потянули плечевую мышцу. Объяснить травму можно неудачным падением у себя дома или участием в игровом виде спорта. Время восстановления плечевой мышцы после травмы может варьироваться, но если вам необходимо, можно отвести себе на это вплоть до 6 недель.[9]
Наложите на запястье или плечо плечо повязку из эластичного бинта. Повязка на травмированном запястье или плече визуально будет сообщать окружающим о вашей “травме”. Купите эластичный бинт (его можно приобрести в аптеке) и плотно обмотайте им запястье или плечо. Убедитесь в том, что повязка получилась достаточно плотной, но не слишком тугой, чтобы не мешать кровообращению.[10]
Прикладывайте к “травме” холодный компресс по несколько раз в день. Прикладывайте к “травмированному” месту пакет со льдом или замороженными овощами каждые 2–3 часа на 15–20 минут. Если есть такая возможность, делайте это на протяжении всего дня, даже в школе или на работе. Предварительно заворачивайте лед в тонкое полотенце, чтобы не вызвать раздражение кожи.[11]
Используйте поддерживающую повязку для руки, чтобы сделать “травму” более заметной. Простую поддерживающую повязку на руку можно найти в большинстве аптек или приобрести онлайн. Пользуйтесь ею минимум в первые 2–3 недели, чтобы показать серьезность травмы. Кроме того, такая повязка будет выполнять двойную роль и напоминать вам о том, что нельзя пользоваться “травмированной” рукой!
Демонстрируйте, что вам больно, когда двигаете рукой. Если вам необходимо будет пошевелить запястьем или плечом, едва уловимо изобразите на лице гримасу боли и двигайтесь очень медленно и осторожно. Старайтесь как можно меньше использовать “травмированную” руку, чтобы этим также напоминать людям о своей травме.
Имитация легкой травмы головы
Сымитируйте легкое сотрясение, чтобы избежать демонстрации явных физических симптомов. Преимущество легкого сотрясения заключается в том, что для его имитации вам не нужно прихрамывать, использовать костыли или поддерживающую повязку, как это необходимо при травме ноги или руки. Вместо этого вам придется демонстрировать свою травму тем, как вы говорите или реагируете на определенные вещи.
Позвоните на работу или в школу и отпроситесь на несколько дней. Врачи в случае сотрясения рекомендуют брать больничный или, по крайней мере, сокращать продолжительность учебного или трудового дня. Объясните свою ситуацию в школе или на работе и попросите дать вам несколько дней отгулов (если есть такая возможность). Если у вас нет возможности взять полные отгулы, постарайтесь работать только половину рабочей смены или устраивайте себе отдых в течение дня.[12]
Скажите, что вы получили сотрясение, когда ударились головой или неудачно упали. Сотрясение обычно происходит из-за удара по голове и характерно для контактных видов спорта (например, для классического или американского футбола). Однако, если вы не занимаетесь игровым спортом, сотрясение можно получить и из-за случайного удара головой об стену или из-за падения и удара головой об пол.[13]
Имитируйте головную боль по несколько раз в день. Несколько раз в день беритесь за голову и изображайте легкую гримасу боли. Говорите меньше обычного, слегка потирайте лоб и прикрывайте глаза, чтобы показать, что у вас болит голова.[14]
Жалуйтесь на беспокойный сон. Сотрясение зачастую нарушает ночной сон человека. В дневное время ведите себя подавленно и устало, жалуйтесь на утомление коллегам, одноклассникам или друзьям, если они будут интересоваться вашим состоянием.[15]
Ведите себя так, как будто бы вам трудно концентрироваться. Постарайтесь казаться рассеянным на работе или занятиях, периодически отвлекаясь от непосредственных дел. Если кто-то окликнет вас, не отзывайтесь сразу, а потом притворитесь, что вас застали врасплох. Можно даже работать медленнее обычного или сделать вид, что вам стало труднее выполнять свои задачи, чтобы показать, насколько сотрясение выбило вас из колеи.[16]
Говорите мягче и надевайте очки при ярком свете. При сотрясении люди становятся более чувствительными к свету и шуму. Носите солнечные очки на улице и даже в помещениях с ярким освещением, а также говорите мягче, чем обычно, и просите собеседников поступать так же. Избегайте шумных мест, таких как концерты или большие кафе, и ограничьте время, которое проводите на прямом солнечном свете.[17]
Не имитируйте серьезное сотрясение. Травматические повреждения мозга — отнюдь не шутки. В самых крайних случаях сотрясения могут приводить к серьезной травме мозга и даже к смерти. Не пытайтесь изобразить симптомы сильного сотрясения, включая рвоту, сонливость или заторможенную речь, которые вызовут лишнее беспокойство у окружающих вас людей.[18]
Создание фальшивого синяка
Нарисуйте себе синяк, чтобы сделать “травму” ноги или “растяжение” руки более правдоподобным. Если вы решили сымитировать такую травму, как растяжение или перенапряжение лодыжки, колена, запястья либо плеча, особенно в результате ушиба, нарисованный синяк сделает вашу “травму” еще более правдоподобной. Грим должен быть легким и правдоподобным. Воздержитесь от желания нарисовать кровавые порезы, которые будут излишни.
Купите сценический грим в местном магазине, который торгует карнавальными костюмами и сопутствующими товарами. Вам потребуются красная, фиолетовая, зеленая и желтая гримерные краски, а также кисти для теней или румян. Сценический грим позволит вам создать наиболее реалистичный синяк, но если у вас нет гримерных красок, допустимо использовать обычные тени для век.[19]
Закрасьте всю площадь будущего синяка красной гримерной краской, тенями или румянами. Закрасьте кистью необходимую область красным цветом. Добавьте фиолетовый цвет по периметру “синяка” и растушуйте его кистью. Это поможет создать видимость того, что синяк расположен под кожей, а не на ней.[20]
Добавьте по краям синяка кольцо темно-зеленого или синего цвета. Растушуйте краски, чтобы сделать переход цвета плавным. Если вы решили использовать зеленую краску, также добавьте по краям желтые пятна. Оставьте края синяка неровными, так как опрятный симметричный синяк будет выглядеть менее правдоподобным.[22]
Зафиксируйте грим тонким слоем пудры или финишным спреем для закрепления макияжа. Вам следует сделать так, чтобы синяк сохранился на весь день и вам не пришлось волноваться о том, что он сотрется и будет необходимо обновить грим. Чтобы синяк никуда не делся, покройте его тонким слоем пудры. Затем воспользуйтесь финишным спреем для закрепления макияжа, чтобы все окончательно зафиксировать.[23]
Ходите с синяком одну-две недели. Примерно столько времени требуется на то, чтобы синяк зажил. С течением времени уменьшайте красно-фиолетовую зону синяка и постепенно замещайте ее зеленовато-желтыми участками. Как только красно-фиолетовой зоны больше не останется, начните уменьшать размеры зеленовато-желтой отметины, пока и она не исчезнет полностью.[24]
Рентген пальца – большого, указательного: что показывает при переломе?
Рентген пальцев ноги или руки
Что такое рентген пальца?
Рентген пальцев – это диагностический метод, который имеет достаточное количество преимуществ:
Показания для проведения
Рентген пальца на руках или ногах могут назначать в следующих ситуациях:
Что покажет рентген пальца?
Рентген поможет выявить:
Подготовка к рентгенографии
Чтобы сделать рентген фаланг большого, указательного пальцев рук или снимок пальцев ног, не требуется предварительной подготовки. Нужно только снять всевозможные металлические украшения и аксессуары, которые могут попасть в зону съёмки.
Для защиты других частей тела от рентгеновского излучения на пациента надевают свинцовый фартук или жилет. Область щитовидной железы могут закрыть специальной накладкой.
Как проводится обследование?
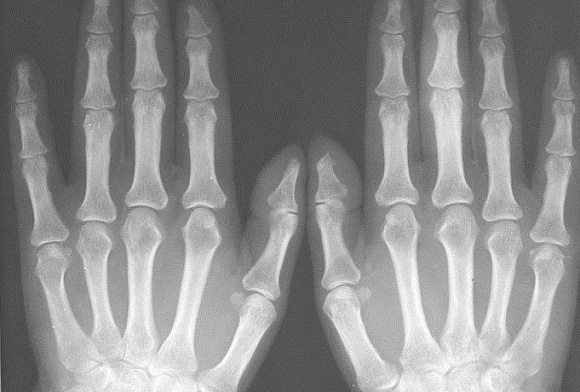
При сложных повреждениях делают снимки в двух проекциях (прямой и косой, под углом в 45 градусов). Возможны снимки в нетипичных проекциях, чтобы получить ясный результат. Для изучения мелких структур (фаланг пальцев) делаются снимки с небольшим фокусным расстоянием (близкофокусная рентгенография, или плезиография).
Рентген большого пальца руки
Травмы большого пальца руки – довольно частое явление. Для правильной оценки повреждения рекомендуется делать не просто общий снимок кисти и пальцев рук, а прицельный снимок большого пальца. Для этого ладонь укладывается на специальный стол или подставку, большой палец максимально отводится в сторону. Кроме прямой проекции, могут применять ещё и боковую или аксиальную.
Если для съёмки используется цифровое рентгеновское оборудование, прицельный снимок большого пальца могут и не делать, так как есть возможность увеличения ранее сделанного общего.
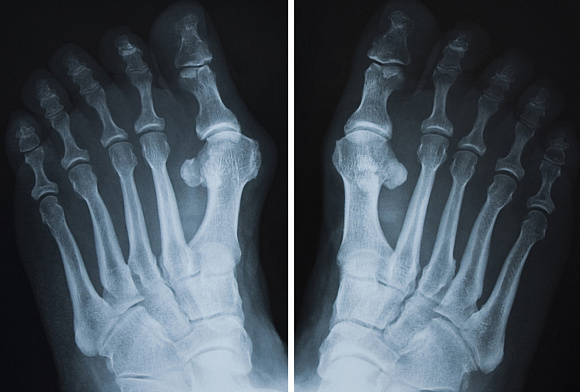
Рентген пальца ноги
Требуемая для исследования конечность – нога – обнажается и ставится на специальную подставку. В некоторых случаях снимок делается с нагрузкой. Для этого пациент поднимает здоровую ногу вверх, сгибая ее в колене, чтобы вес тела приходился на исследуемую ногу.
Рентген пальцев ног или стопы часто проводится в нескольких проекциях, это позволит врачу получить максимальное количество информации о характере повреждения или течении патологического процесса.
Расшифровка результатов
Симптомы перелома
Главным симптомом перелома пальцев является боль в месте повреждения костной ткани. При пальпации зоны повреждения боль усиливается. Также утрачивается полноценная функция руки или ноги. Возникший отёк или гематома на месте повреждения – ещё один симптом перелома.
Для подтверждения перелома пальцев рук или ног делают рентген. На снимке повреждение будет визуализировано как небольшое затемнение с неровными контурами. Если перелом сложный, оскольчатый, снимок покажет, как смещены осколки.
Противопоказания для проведения
Рентген пальцев не рекомендуется делать беременным женщинам (особенно в 1 и 3 триместрах). По возможности эту диагностическую процедуру лучше перенести на послеродовой период.
Также редко назначают рентген пациентам в тяжёлом состоянии, не транспортабельным больным.
С осторожностью стоит выдавать направление на рентген детям в возрасте до 15 лет. Рентген назначается только тогда, когда потенциальный вред от неверно поставленного диагноза значительно превышает вред от влияния ионизирующего излучения.
Переломы лучевой кости руки в типичном месте
Переломы дистального отдела лучевой кости руки являются наиболее распространенными переломами предплечья и составляет около 16% от всех переломов костей скелета. Как правило, вызваны падением на вытянутую руку. Описание и классификация этих переломов основывается на наличии осколков, линии перелома, смещении отломков, внутрисуставной или внесуставного характера и наличием сопутствующего перелома локтевой кости предплечья.
Неправильное сращение дистального отдела лучевой кости после нелеченных переломов, либо вторично сместившихся, достигает 89% и сопровождается угловой и ротационной деформацией области лучезапястного сустава, укорочением лучевой кости и импакцией (упирается) локтевой кости в запястье. Оно вызывает среднезапястную и лучезапястную нестабильность, неравномерное распределение нагрузки на связочный аппарат и суставной хрящ лучезапястного и дистального лучелоктевого суставов. Это обусловливает боль в локтевой части запястья при нагрузке, снижение силы кисти, уменьшение объема движений в кистевом суставе и развитие деформирующего артроза.
Рентген анатомия лучезапястного сустава
Наклон суставной поверхности лучевой кости в прямой проекции в норме составляет 15-25º. Измеряется он по отношению перпендикуляра оси лучевой кости и линии вдоль суставной поверхности. Изменение угла наклона суставной поверхности нижней трети лучевой кости является признаком перелома, как свежего так и давно сросшегося. 
Ладонный наклон измеряется в боковой проекции по отношению касательной линия проведенной по ладонному и тыльному возвышениям суставной поверхности лучевой кости к осевой линии лучевой кости. Нормальный угол составляет 10-15º. Явное изменение углов является признаком перелома.
Виды переломов луча (краткая классификация)
Перелом дистального отдела лучевой кости почти всегда происходит около 2-3 см от лучезапястного сустава.
Перелом Коллеса
Один из наиболее распространенных переломов дистального отдела лучевой кости – «перелом Коллеса», при котором отломок (сломанный фрагмент) дистального отдела лучевой кости смещен к тыльной поверхности предплечья. Этот перелом был впервые описан в 1814 году ирландским хирургом и анатомом, Авраамом Коллесом.
Перелом Смита
Роберт Смит описал подобный перелом лучевой кости в 1847 году. Воздействие на тыльную поверхность кисти считается причиной такого перелома. Перелом Смита – это противоположность перелома Коллеса, следовательно, дистальный отломок смещается к ладонной поверхности.
Причины переломов луча
Наиболее распространенной причиной переломов дистального отдела лучевой кости является падения на вытянутую руку. 
Остеопороз (заболевание, при котором кости становятся хрупкими и более вероятно ломкими при значительных нагрузках, ударах) может способствовать перелому при незначительном падении на руку. Поэтому чаще данные переломы возникают у людей старше 60 лет.
Перелом лучевой кости, безусловно, может произойти и у здоровых, молодых людей, если сила воздействия достаточно велика. Например, автомобильная аварии, падения с велосипеда, производственные травмы.
Симптомы переломов лучевой кости руки
Перелом дистального отдела лучевой кости обычно вызывает:
• Немедленную боль;
• Кровоизлияние;
• Отек;
• Крепитация отломков (хруст);
• Онемение пальцев (редко);
• Во многих случаях сопровождается смещением отломков и как следствие деформации в области лучезапястного сустава.
Диагностика переломов
Большинство переломов дистального отдела лучевой диагностируются обычной рентгенографией в 2-х проекциях. Компьютерная томография (КТ) необходима при внутрисуставных переломах. 
Задержка диагностики переломов дистального отдела лучевой кости руки может привести к значительной заболеваемости.
Компьютерная томография (КТ) используется для планирования оперативного ремонта, обеспечивая повышенную точность оценки выравнивания суставной поверхности при внутрисуставном переломе. Так же в послеоперационном периоде, для определения состоявшегося сращения перелома.
После травмы запястья необходимо исключить перелом, даже если боль не очень интенсивная и нет видимой деформации, просто в данной ситуации экстренности нет. Нужно приложить лед через полотенце, придать руке возвышенное положение (согнуть в локте) и обратиться к травматологу.
Но если травма очень болезненна, запястье деформировано, имеется онемение или пальцы бледные, необходимо в экстренном порядке обратиться в травматологический пункт или вызвать скорую помощь.
Для подтверждения диагноза выполняются рентгенограммы лучезапястного сустава в 2-х проекциях. Рентген являются наиболее распространенным и широко доступным диагностическим методом визуализации костей.
Лечение переломов лучевой кости
Лечение переломов любых костей состоит оценки характера перелома и выборе тактики.
Цель состоит в том, чтобы вернуть пациента до уровня функционирования. Роль врача в том, чтобы разъяснить пациенту все варианты лечения, роль пациента в том, чтобы выбрать вариант, который лучше всего отвечает его потребностям и пожеланиям.
Есть много вариантов лечения перелом дистального отдела лучевой кости. Выбор зависит от многих факторов, таких как характер перелома, возраст и уровень активности пациента. Об этом подробнее описано в лечении.
Консервативное лечение переломов луча
Переломы луча в типичном месте без смещения, как правило фиксируются гипсовой или полимерной повязкой во избежание смещения. Если перелом лучевой кости со смещением, то отломки должны быть возвращены в их правильное анатомическое положение и фиксированы до сращения перелома. Иначе есть риск ограничения движений кисти, быстрейшего развития артроза поврежденного сустава.
Распространенное у обывателя понятие «вправление перелома» –неверное. Устранение смещения отломков правильно называть –репозиция.
После репозиции костных отломков рука фиксируется гипсовой лонгетой в определенном положении (зависит от вида перелома). Лонгетная повязка обычно используется в течение первых нескольких дней, в период нарастания отека. После этого имеется возможность поменять лонгету на гипсовую циркулярную повязку или полимерный бинт. Иммобилизация при переломах луча продолжается в среднем 4-5 недель.
В зависимости от характера перелома могут понадобиться контрольные рентгенограммы через 10, 21 и 30 дней после репозиции. Это необходимо для того, чтобы вовремя определить вторичное смещение в гипсе и принять соответствующие меры: повторное устранение смещения или операция.
Повязка снимается через 4-5 недель после перелома. Назначается ЛФК лучезапястного сустава для наилучшей реабилитации.
Хирургическое лечение переломов луча
Иногда смещение настолько критично и нестабильно, что не может быть устранено или держаться в правильном положении в гипсе. В этом случае может потребоваться чрескожная фиксация спицами или операция: открытая репозиция, накостный остеосинтез пластиной и винтами. В ходе этой операции устраняют смещение отломков и скрепляют кость металлической конструкцией, выбор которой определяется характером перелома. Операционный доступ: 1. Тыльный; 2. Ладонный. Сочетание обоих доступов. Положение пациента на спине. Обезболивание: проводниковая анестезия. Операция выполняется в кратчайшие сроки с использованием современных методик и имплантов. Импланты производства Швейцария и Германия. Материал имплантов: титан или медицинская сталь. Все операции ведутся под контролем ЭОПа (электронно-оптического преобразователя).
Закрытая репозиция и чрескожная фиксация спицами 
Была популярна на протяжении многих лет и продолжает оставаться одним из самых популярных методов в международном масштабе.
Сначала врач закрыто устраняет смещение отломков, затем через отломки в определенных (учитывая характер перелома) направлениях просверливаются спицы.
Плюсы: малая травматичность, быстрота, легкость, дешевизна, отсутствие разреза и как следствие послеоперационного рубца
Минусы: невозможность начала ранней разработки лучезапястного сустава, вследствие чего риск возникновения необратимой контрактуры (отсутствие движений в суставе).
Открытая репозиция перелома лучевой кости
Открытая репозиция накостный остеосинтез пластиной и винтами. Операция включает в себя хирургический разрез, доступ к сломанной кости аккуратно отводя сухожилия, сосуды и нервы, мобилизацию костных отломков, устранение смещения и фиксация в правильном положении. Сломанные кости фиксируются титановыми пластинами, ввиду этого пациенту разрешается ранняя разработка движений в лучезапястном суставе.
До операции:
После операции:
До операции:
После операции
Восстановление после перелома лучевой кости
Поскольку виды переломов дистального отдела лучевой кости настолько разнообразны, как и методы их лечения, то и реабилитация различна для каждого пациента.
Устранение боли
Интенсивность боли при переломе постепенно стихает в течение нескольких дней.
Холод местно в первые сутки по 15 минут через каждый час, покой, возвышенное положение руки (согнутую в локте на уровне сердца) и НПВП во многом устраняют боль полностью. Но болевой порог у всех разный и некоторым пациентам необходимы сильные обезболивающие препараты, приобрести которые можно только по рецепту.
Возможные осложнения
При консервативном лечении гипсовой или полимерной повязкой необходимо следить за кистью. Наблюдать, не отекают, не бледнеют ли пальцы, сохранена ли чувствительность кисти.
• Если давит гипс это может быть признаком сдавления мягких тканей, сосудов, нервов и повлечь за собой необратимые последствия. При появлении подобных симптомов необходимо срочно обратиться к врачу.
• Нагноение в области металлоконструкции (крайне редко);
• Повреждение сосудов, нервов, сухожилий (ятрогенное осложнение);
Реабилитация после перелома лучевой кости руки
Большинство пациентов возвращаются к своей повседневной деятельности после перелома дистального отдела лучевой кости через 1,5 – 2 месяца. Безусловно сроки реабилитации после перелома лучевой кости зависят от многих факторов: от характера травмы, метода лечения, реакции организма на повреждение.
Почти все пациенты имеют ограничение движений в запястье после иммобилизации. И многое зависит от пациента, его настойчивости в восстановлении амплитуды движений при переломе лучевой кости. Если пациент прооперирован с использованием пластины, то как правило врач назначает ЛФК лучезапястного сустава уже со первой недели после операции.










