что такое синдром маделунга
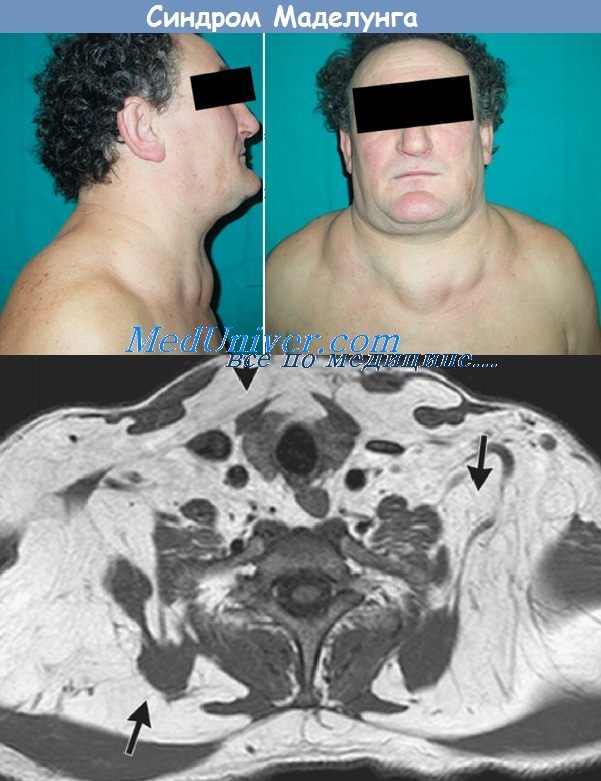
Болезнь Маделунга – это заболевание неясной этиологии, которое характеризуется прогрессирующим разрастанием жировой клетчатки в области шеи. Множественные, симметрично расположенные липомы развиваются на плечах, передне-боковых и задней поверхностях шеи, верхней части спины. В области ключиц, в проекции дельтовидных мышц и по верхней трети спины формируются выраженные жировые подушки. Постепенно нарастает тугоподвижность шеи, затрудняется глотание и дыхание. Диагноз ставится на основании клинической картины болезни и данных биопсии. Хирургическое лечение проводится с косметической целью и для устранения симптомов сдавления жизненно важных органов.
МКБ-10
Общие сведения
Причины
В настоящее время описано порядка 300 случаев болезни Маделунга, что явно недостаточно для того, чтобы достоверно установить механизм развития патологии. Большинство наблюдений не содержит сведений, позволяющих судить об условиях, в которых манифестировало заболевание. Рассматриваются четыре наиболее вероятные причины нарушения обмена липидов у больных доброкачественным липоматозом:
К числу предрасполагающих факторов развития симметричного липоматоза можно отнести наличие избыточного веса, гиподинамию, преобладание в рационе жиров при выраженном дефиците белка, употребление пищи преимущественно в вечерние и ночные часы. Активному отложению ацетилглицеролов в жировых депо способствует недостаточно высокий уровень гормона щитовидной железы трийодтиронина, разрастание бурой жировой ткани.
Патогенез
Существуют две основные теории развития болезни Маделунга. Согласно первой, в области липом идет накопление эмбрионального бурого жира. Вторая предполагает наличие дефекта адренергически стимулированного липолиза. При этом на поверхности стволовых жировых клеток липом начинают экспрессироваться по аналогии с бурой жировой тканью разобщающие белки-1. Концентрация этих белков не увеличивается в ответ на воздействие катехоламинов, несмотря на наличие в клеточной мембране адренорецепторов.
Нарастание концентрации катехоламинов не влияет на процесс распада жира в клетках липом, не стимулирует экспрессию фермента синтазы оксида азота. Вместе с тем, донаторы оксида азота ингибируют деление жировых клеток, формирующих липому, избирательно подавляют пролиферацию, стимулированную синтазой оксида азота.
Классификация
Все случаи диагностированной болезни Маделунга можно разделить по признаку локального и системного поражения. Однако нельзя исключать вероятность того, что, начавшись как местный процесс, заболевание не приобретет системный характер под влиянием провоцирующих факторов. Учитывая расположение липом на теле, выделяют три основных типа болезни:
Симптомы болезни Маделунга
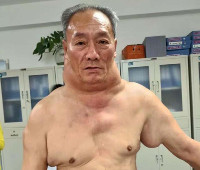
Первые признаки патологии у разных пациентов могут существенно отличаться. В большинстве случаев дебют заболевания связывают с разрастанием жировой прослойки в области затылка или же одновременно затылка и переднее-боковых областей шеи. Жировая подушка спускается по направлению к 7-му шейному позвонку, заполняет надключичные области, распространяется на верхнюю часть спины, формируя заметный «бычий» горб. Кольцевидная липома растет медленно, но с годами может достигать толщины 15 см и веса 6-8 кг.
Второй часто встречающийся вариант – развитие множественных липом по сторонам шеи или по всему туловищу. Липомы имеют мягко-эластичную консистенцию, нечеткие за счет отсутствия соединительнотканной капсулы контуры. Жировики легко смещаются относительно покрывающей их неизмененной кожи и подлежащих тканей. Появившись однажды, такие уплотнения могут существовать десятилетиями, пока под воздействием провоцирующих факторов не переходят в активный рост. Узлы с фиброзной капсулой могут формироваться на боковых поверхностях шеи по мере роста кольцевидной липомы.
Сначала узлы безболезненные, пальпация не вызывает у пациента неприятных ощущений. Затем может присоединиться чувство напряжения в основании черепа. Сдавление органов шеи и средостения проявляется целым комплексом симптомов. Больные предъявляют жалобы на головные боли, боли в области сердца, сердцебиение, одышку, затруднение дыхания, нарушение глотания и артикуляции. Размер узлов не меняется при общем снижении веса. При развитии некроза в толще липомы образование спадается. При гнойном расплавлении содержимого локальное уплотнение начинает флюктуировать.
На фоне болезни Маделунга могут появиться сенсорная, моторная и вегетативная дистонии, судорожные припадки, псевдомиопатия, сопровождающаяся нарастающей мышечной слабостью. Пациенты с поражением мышц не могут поднять руки выше определенного уровня, причесаться, заложить руки за голову, выполнить другие простые действия. У женщин часто выявляется олигоменорея.
Осложнения
Накопление жировой ткани затрудняет движения, деформирует контуры тела человека, создавая выраженное эстетическое несовершенство. Угрожающими для жизни последствиями болезни Маделунга становятся сдавление жировой тканью пищевода, трахеи и крупных бронхов, сонной артерии, ветвей верхней полой вены. Описаны случаи злокачественного перерождения изначально доброкачественных разрастаний жировой ткани.
Диагностика
Обследованием пациентов с болезнью Маделунга занимается врач-дерматолог. В случае необходимости к диагностике могут подключаться другие узкие специалисты: эндокринолог, хирург. Пациенту назначается комплексное всестороннее обследование с целью определения основного и сопутствующих заболеваний, оценки общего состояния здоровья, выявления возможных противопоказаний к проведению оперативного вмешательства. План обследования включает:
Дифференциальная диагностика симметричного липоматоза проводится с лимфосаркомой, болезнью Деркума, нейрофиброматозом. На первый план в сборе анамнеза выходит уточнение перечня лекарств, которые пациент принимает курсами или же постоянно, для исключения индуцированного лекарствами липоматоза.
Лечение болезни Маделунга
Операция – это единственный способ удалить жировые разрастания на теле пациента. Липомы не чувствительны к фармакологическим, физиотерапевтическим и другим воздействиям. В зависимости от целей, стоящих перед пациентом и его лечащим врачом, наиболее предпочтительным может быть один из следующих методов:
Осложняет проведение оперативных вмешательств у больных синдромом Маделунга тот факт, что липомы растут преимущественно из межфасциальной жировой ткани. Эта ткань в виде тонких прослоек проникает в межмышечные пространства. Хирург при удалении кольцевидной липомы встречается с многочисленными техническими трудностями, особенно при работе на переднебоковой поверхности шеи.
Прогноз и профилактика
Течение болезни Маделунга хроническое. Длительные периоды относительно стабильного существования липом могут сменяться их бурным ростом. Консервативное лечение неэффективно. После оперативного удаления жировых разрастаний часто возникают рецидивы, связанные с глубоким проникновением измененной жировой ткани в промежутки между мышцами и массивы нормальной подкожной жировой клетчатки.
Профилактика заболевания не разработана. С учетом того, что наследственная предрасположенность чаще всего реализуется под воздействием хронической алкогольной интоксикации, рекомендовано сократить потребление спиртных напитков или же отказаться от их употребления полностью.
Что такое синдром маделунга
Синонимы синдрома Маделунга. Шейный липоматоз. S. Launois—Bensaude. М. Buschke. Множественный симметричный липоматоз. Симметричный липоматоз. Диффузные симметричные липомы. Симметричный аденолипоматоз. «Жирная» шея (Madelung).
Определение синдрома Маделунга. Диффузная гиперплазия подкожножирового слоя шеи, имеющая характер системного заболевания.
Авторы. Madelung Otto Wilhelm — немецкий хирург, Страсбург, 1846—1926. Buschke Abraham — немецкий дерматолог, Берлин, род. в 1888 г. Launois Pierre Emile —французский врач, 1856—1914. Впервые синдром описали: Brodie в 1846 г., Huguier в 1855 г., Madelung в 1888 г., Launois и Bensaude в 1898 г.
Симптоматология синдрома Маделунга:
1. Резко выраженные, часто окружающие всю шею жировые отложения, исходящие главным образом из подкожножирового слоя, но могущие также быть связанными с фасциями и глубокими органами шеи.
2. В жировой ткани нет признаков деления на отдельные дольки (дифференциально-диагностический признак).
3. Иногда липоматоз может сопровождаться значительной болезненностью.
4. Боль при давлении наблюдают редко.
Этиология и патогенез. Внутрисекреторное расстройство (?).
Дифференциальный диагноз. S. Dercum (см.). Трихиноз. Септические метастазы. S. Pfeifer—Weber—Christian (см.).
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Что такое синдром маделунга
Различают 3 нозологические формы ахондроплазии:
1. Дисплазия медиальной части пластинки роста проксимального конца болъшеберцовой кости (болезнь Бланта, болезнь Бланта — Эрлахера — Биезиня, деформирующий остеохондроз болыпеберцовой кости). Бывают ранние (врожденные) формы дисплазии — у детей 3—4 лет и поздние, проявляющиеся у подростков.
У половины больных имеется двустороннее поражение и развивается варусная деформация голеней. Рентгенологически в развитии дисплазии выделяют 5 стадий:
1) незначительное уменьшение высоты и ширины внутренней части эпифиза болыпеберцовой кости, разрыхление и нечеткость контуров росткового хряща в этой же зоне и вытягивание в виде консоли внутренней части метафиза кости. Щель коленного сустава несколько расширена;
2) расширение медиального отдела ростковой пластинки и кистевидные просветления в клювовидной части метафиза;
3) оссификация внутреннего отдела ростковой пластинки и искривление болыпеберцовой кости внутрь;
4) выраженное варусное искривление болыпеберцовой кости с вершиной угла на уровне метафиза с образованием выступа у медиального его края; уплощение, деформация, а иногда и фрагментация медиального мыщелка большеберцовой кости; компенсаторное увеличение внутреннего мыщелка бедра; расширение или реже сужение и уменьшение прозрачности росткового хряща.
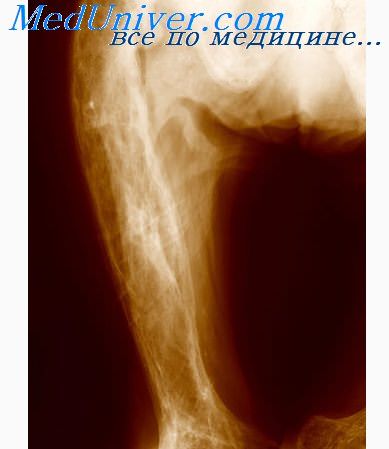
2. Дисплазия дистальной ростковой пластинки лучевой кости (болезнь Маделунга, хронический подвывих кисти, «штыкообразная кисть») — поздняя физарная дисплазия, проявляется у подростков 12— 15 лет сложной деформацией всех компонентов лучезапястного сустава и предплечья.
Наблюдается смещение кисти по отношению к предплечью в ладонном направлении и в локтевую или лучевую сторону. Относится к истинной болезни Маделунга в отличие от сходных вторичных (посттравматических) деформаций (деформация Маделунга). Кость находится в положении волярного подвывиха, напоминая штык на укороченном предплечье.
Заболевание может сочетаться с множественными хрящевыми экзостозами, хондродистрофией и др. Аномалия, как правило, двусторонняя, больные низкорослые.
Экзостозная хондродисплазия (юношеские костно-хрящевые экзостозы, множественные хрящевые экзостозы) — порок развития эпифизарного хряща (пластинки роста). Выражается появлением хрящевых и остеохрящевых разрастаний (экзостозов) в эпифизарных и метафизарных отделах трубчатых костей. Различают одиночные (остеохондромы) и множественные (наследственная деформирующая хрящевая дисплазия, диафизарная аплазия, остеогенная болезнь, экзостозная остеодисплазия, экзостозная болезнь, наружный хондроматоз костей) костно-хрящевые экзостозы.
Заболевание наблюдается в возрасте 0—16 лет. Частота в популяции множественных хрящевых экзостозов 1 : 1000. Характерен медленный рост, который прекращается с наступлением синостоза эпифизов и метафизов. Как правило, экзостозы имеют двустороннее симметричное распространение вблизи крупных суставов с числом от единиц до десятков сотен. Размеры различные, форма овальная, шаровидная, неправильная. В начале своего развития костно-хрящевые экзостозы располагаются вблизи эпифизарной хрящевой пластинки со стороны метафиза. С ростом кости в длину они отодвигаются от эпифиза. У детей старшего возраста могут располагаться уже в диафизе кости.
Что такое синдром маделунга

Поиск
Оперативное лечение болезни Маделунга
УДК 617.53-006.326
Республиканская клиническая больница МЗ РТ, 420064, г.Казань, ул. Оренбургский тракт, д.138
Богов Андрей Алексеевич — доктор медицинских наук, главный научный сотрудник научного отдела, заведующий отделением травматологии №2, тел. (843) 237-34-25, e-mail: [email protected], ORCID ID: 0000-0003-2394-8788
Андреев Петр Степанович — кандидат медицинских наук, главный научный сотрудник научного отдела, заведующий детским травматолого-ортопедическим отделением, тел. (843) 231-20-44, e-mail: [email protected]
Филиппов Валентин Леонидович — младший научный сотрудник научного отдела, врач травматолог-ортопед, тел. (843) 231-20-21, e-mail: [email protected], ORCID ID: 5 226 783
Топыркин Владимир Геннадьевич — кандидат медицинских наук, старший научный сотрудник, врач — травматолог ортопед, тел. (843) 237-34-25, e-mail: [email protected]
В статье освещены этиология, патогенез, клинические проявления болезни Маделунга, также уточнено различие деформации Маделунга от болезни Маделунга. Представлены существующие варианты оперативных вмешательств по устранению штыкообразной деформации лучезапястного сустава. Предложен новый метод закрытого устранения деформации верхней конечности при болезни Маделунга, который является менее инвазивным, чем существующие методы оперативного лечения, и дает лучший функциональный результат по сравнению от более травматических операциях, произведенных при данном заболевании.
Ключевые слова: деформация Маделунга, деформация лучевой кости, аппарат Илизарова, дистракционный регенерат.
(Для цитирования: Богов А.А., Андреев П.С., Филиппов В.Л., Топыркин В.Г. Оперативное лечение болезни Маделунга. Практическая медицина. 2018)
V.L. FILIPPOV, A.A. BOGOV, P.S. ANDREYEV, V.G. TOPYRKIN
Republican Clinical Hospital, 138 Orenburgskiy trakt, Kazan, Russian Federation, 420064
Operative treatment of Madelung’s disease
Bogov A.A. — D.Sc. (medicine), Chief Researcher of the Scientific Department, Head of the Traumatology Department No. 2, tel. (843) 237-34-25, e-mail: [email protected], ORCID ID: 0000-0003-2394-8788
Andreyev P.S. — PhD (medicine), Chief Researcher of the Scientific Department, Head of the Children’s Traumatology and Orthopedics Department, tel. (843) 231-20-44, e-mail: [email protected]
Filippov V.L. — Junior Researcher of the Scientific Department, traumatologist-orthopedist, tel. (843) 231-20-21, e-mail: [email protected], ORCID ID: 5 226 783
Topyrkin V.G. — PhD (medicine), Senior Researcher of the Scientific Department, traumatologist-orthopedist, tel. (843) 237-34-25, e-mail: [email protected]
The article presents etiology, pathogenesis and clinical manifestations of Madelung’s disease, and clarifies the difference of Madelung’s deformity from Madelung’s disease. The existing variants of operative interventions are presented, aimed at eliminating the silver fork deformity. A new method of closed elimination of the upper extremity deformity in Madelung’s disease is proposed, which is less invasive than the existing methods of operative treatment and gives better functional result compared to more traumatic operations.
Key words: Madelung’s deformity, radial bone deformity, Ilizarov’s device, distraction graft.
(For citation: Bogov A.A., Andreyev P.S., Filippov V.L., Topyrkin V.G. Operative treatment of Madelung’s disease. Practical Medicine. 2018)
Одним из заболеваний опорно-двигательного аппарата диспластического генеза является болезнь Маделунга, характеризующаяся хроническим подвывихом кисти и штыкообразной деформацией лучезапястного сустава.
Основной причиной данной патологии являются диспластические нарушения в эпифизе лучевой кости постнатального характера при нормальном развитии локтевой кости. Болезнь Маделунга может развиваться и под воздействием приобретенных заболеваний, таких как опухоль, остеомиелит, непронированный эпифизиолиз лучевой кости.
Клинические проявления болезни Маделунга характеризуются болью в лучезапястном суставе при физической нагрузки с последующей прогрессией болевого синдрома и штыкообразной деформации лучезапястного сустава и кисти, приобретая форму вилки [1].
Проблема хирургического лечения болезни Маделунга до настоящего времени остается актуальной. Предложенные методики лечения включающие различные варианты остеотомии костей предплечья, клиновидную резекцию лучевой кости с одновременной резекцией головки локтевой кости [2]. Вариантом этого метода можно считать выполнение клиновидной остеотомии с последующим использованием полученного трансплантата для одномоментной коррекции деформации лучевой кости [3, 4], иногда операцию сочетают с укорочением локтевой кости [5]. Некоторые авторы предлагают устранять только деформацию лучевой кости путем цилиндрической остеотомии [6] S. Steinman et al. [7] Однако указанные оперативные вмешательства ведут к укорочению всего предплечья, что снижает мышечную силу кисти вследствие сближения точек прикрепления мышц предплечья.
Все эти методики не всегда позволяют получить удовлетворяющий функциональный результат из-за последующего, нередко возникающего рецидива данного заболевания
В настоящее время применяется более простой и физиологичный метод лечения болезни Маделунга с использованием дистракционного остеосинтеза, направленный на удлинение лучевой и устранение вывиха головки локтевой кости. Для дистракции используется аппарат Илизарова состоящий из 2 колец и дуги. [8]
Этот метод подразумевает открытое оперативное вмешательство.
Мы предлагаем менее инвазивный метод устранения деформации Маделунга с применением дистракционного остеосинтеза закрытым способом.
Материалы и методы
В 2015–2018 гг. в отделении травматологии №2 Травматологического центра ГАУЗ РКБ МЗ РТ пролечено 4 пациента с болезнь Маделунга в возрасте 19–21 год, все женского пола. Для подтверждения диагноза и оценки тяжести поражения костно-суставной системы, а также результатов проведенного лечения использовались клинический, рентгенологический методы исследования. Пациентам проведено оперативное лечение в виде закрытой остеоклазии лучевой кости и наложения аппарата Илизарова для выведения лучевой кости в правильное положение. Оно имеет преимущество в виде минимальной травматизации и оперативного риска, также более благоприятный послеоперационный период.
Клиническое наблюдение
Пациентка К., 20 лет. Поступали в отделение травматологии №2 с болями и косметическую девормацию левого лучезапястного сустава. При опросе выявлено, что начальные признаки деформации были обнаружены в возрасте 11–13 лет. За лечением пациентка не обращалась, с возрастом болевой синдрома в области лучезапястного сустава при физических нагрузках увеличивался, также стал беспокоить выраженный косметический дефект левого лучезапястного сустава.
При клиническом осмотре у пациентки был выявлены характерные компоненты деформации. Было выполнена рентгенография костей предплечий и лучезапястных суставов в двух стандартных проекциях и компьютерная томография с реконструкцией. При анализе рентгенограммы осуществили измерение радиоульнарного угла на стандартных рентгенограммах костей предплечья, оценивали продольные оси костей предплечья (рис. 1). Компьютерная томография с реконструкцией позволила оценить величину торсии лучевой кости и форму суставной поверхности лучевой кости.
Рис. 1. Пациентка К. 20 лет. Рентгенологический снимок обеих кистей и предплечий до операции
Fig. 1. Patient K., 20 y.o. Roentgenogram of both hands and forearms before the operation
Операция выполнялась следующем образом. Произвели закрытую остеоклазию в сагиттальной плоскости параллельно зоне роста, что позволяет в послеоперационном периоде в процессе дистракции одновременно с удлинением луча приподнять опущенный ладонный край суставной площадки дистального эпифиза, сохраняя при этом взаимное прилегание фрагментов. Для дистракционного остеосинтеза использовали дистракционный аппарата Илизарова, состоящий из двух колец. Проксимальное кольцо фиксировали к двум взаимно перекрещивающимся спицам, одну из которых проводят через обе кости предплечья в верхней трети, другую — через лучевую кость. Дистально кольцо укрепили на четырех спицах, две проведены через метафиз лучевой кости дистальнее закрытой остеоклазии, а две спицы проведены через лучевую кость проксимальнее места закрытой остеоклазии. Величина наклона плоскости проведения спиц должна превышать угол деформации дистальной дистальной части лучевой кости для коррекции деформации в послеоперационном периоде. Все кольца соединили штангами (рис. 2).
Рис. 2. Пациентка К. 20 лет. Рентгенологический снимок левого лучезапястного сустава в зоне проведенной закрытой остеоклазии лучевой кости и проведенных спиц через нее с выведенной лучевой костью в правильном положении
Fig. 2. Patient K., 20 y.o. Roentgenogram of the left radiocarpal joint in the area of the performed closed osteoclasia of the radius bone and pins installed through it, with the radius bone in the correct position
Далее приступили к дистракции на 3 сутки по 0,25 мм 2 раза в сутки. Проводили дистракцию до полного восстановления соотношений лучевой и локтевой костей и выведения лучевой кости в правильное положение. В послеоперационном периоде с началом дистракции назначали магнитотерапию и токи Бернара.
После окончания дистракции стабилизировали предплечья аппаратом до формирования регенерата в течение 5 недель. Аппарат Илизарова был демонтирован после уплотнения регенерата (рис. 3). Далее пациент получал реабилитационное лечение: массаж, механотерапия, ЛФК, парафинотерапия.
Рис. 3. Пациентка К. 20 лет. Рентгенологический снимок левой кисти и предплечья после снятия спиц и аппарата Илизарова и сформировавшемся уплотнённым регенератом лучевой кости
Fig. 3. Patient K., 20 y.o. Roentgenogram of the left hand and forearm after removing the pins and Ilizarov’s device and the formed consolidated regenerate of the radius bone
Результаты и обсуждение
Согласно современной концепции, хирургическое лечение болезни Маделунга направлено на скорейшее восстановление работоспособности пациента. Для достижения оптимального функционального результата пациенты должны пройти и полноценный курс реабилитации. У всех прооперированных нами больных ранний послеоперационный период протекал без осложнений. Период от момента операции до снятия аппарата Илизарова и уплотнения зоны регенерата составлял в среднем 2–3 месяца. На отдаленных сроках были обследованы 4 пациента. У всех пациентов получены хорошие результаты: увеличение или полное восстановление движений в лучезапястном суставе, уменьшение или полное исчезновение болевого синдрома, удовлетворенность самих пациентов проведенным оперативным вмешательством.
Выводы
ЛИТЕРАТУРА
Интересный клинический случай липомы
Макроскопически липома имеет узловатую форму, узел дольчатого строения окружен капсулой, реже встречается так называемая диффузная липома с разлитыми, лишенными соединительнотканной капсулы разрастаниями жировой ткани, например при липоматозе болезненном. Микроскопически липома построена из жировой ткани и отличается от нее различными размерами долек и жировых клеток. Последние очень малы либо достигают гигантских размеров. Между обычными жировыми клетками встречаются группы клеток с несколькими жировыми вакуолями — так называемые мультилокулярные клетки.
Часто липоматоз развивается на фоне алкоголизма, диабета, злокачественных опухолей верхних дыхательных путей
Обычно липома мягкой консистенции при выраженном развитии соединительной ткани становится более плотной. В зависимости от преобладания жировой или фиброзной ткани говорят о липофиброме или фибролипоме. При обильном развитии кровеносных сосудов в опухоли ее называют ангиолипомой, при обнаружении в липоме ослизненной ткани — миксолипомой, гладких мышечных волокон — миолипомой. Редкой разновидностью липом является миелолипома, в которой зрелая жировая ткань сочетается с кроветворной. Миелолипома встречается в клетчатке забрюшинного пространства и малого таза, а также в надпочечниках; она является доброкачественной, не связана с нарушениями кроветворения. В толще мышц располагается интрамуральная (инфильтрирующая) липома, не имеющая четких границ. Опухоль растет медленно и вызывает незначительные функциональные расстройства. Под влиянием травмы или без ясной причины липома может приобретать характер злокачественной опухоли с инфильтрацией соседних тканей.
Липоматоз — это появление в подкожной клетчатке многочисленных липом, обладающих соединительнотканной капсулой или переходящих в область нормальной жировой ткани без четкой границы. По распространению липоматоз может быть общим и местным (регионарным), по характеру процесса — диффузным, узловатым и диффузно-узловатым. Причины липоматоза не выяснены. Развитие липоматоза связывают с локализованным дефектом липолиза (разрушения жировых отложений). Дискутируется роль заболеваний печени, поджелудочной железы, гипофункции щитовидной железы и гипофиза. Часто липоматоз развивается на фоне алкоголизма, диабета, злокачественных опухолей верхних дыхательных путей. Описываются семейные случаи с аутосомно-доминантным наследованием липоматоза. Липоматоз чаще развивается у мужчин.
Основные симптомы развиваются медленно. Лишь в дальнейшем появляются опухоли. Липомы могут быть безболезненными, гистологически они соответствуют нормальной жировой ткани. Адипоциты липом проявляют большую устойчивость по отношению к липолитическим факторам, они не уменьшаются даже у исхудавших лиц.
При обильном развитии кровеносных сосудов в опухоли ее называют ангиолипомой, при обнаружении в липоме ослизненной ткани — миксолипомой, гладких мышечных волокон — миолипомой. Редкой разновидностью липом является миелолипома, в которой зрелая жировая ткань сочетается с кроветворной
Описаны липомы, развивающиеся в пределах внутренних органов. По определенному характерному развитию липом в разных частях тела описаны многочисленные синдромы (синдром Деркума, синдром Грама, синдром Маделунга, множественный липоматоз Роша — Лери, липогранулематоз подкожный гипертонический и многие другие), в практике нашего отделения неоднократно встречался синдром Маделунга (2 больных прооперированы с классическими проявлениями: 1986, 1992). Синдром Маделунга является разновидностью наследственного множественного липоматоза (диффузная липома шеи, доброкачественный симметричный липоматоз, жирная шея Маделунга, синдром Лонуа — Бансода). Жировые разрастания охватывают переднебоковые и задние поверхности шеи, далее распространяются на подбородок и грудную клетку. Иногда отмечаются множественные симметричные липоматозные узлы на туловище и конечностях. Течение обычно медленное, но иногда наблюдается быстрый рост опухолей. Боль возникает при значительном увеличении количества жировой ткани, когда сдавливаются периферические нервы. Нарушается венозный отток, могут сдавливаться гортань, глотка, что проявляется расстройством дыхания, дисфагией, дизартрией, стенокардией, псевдомиопатией, постепенным нарастанием слабости в мышцах конечностей. Болеют преимущественно мужчины в возрасте 35—40 лет. Лабораторные сдвиги не обнаруживаются. При гистологическом обследовании выявляют скопления жировой ткани нормальной структуры. Тип наследования — аутосомно-доминантный.
Клинический случай обширной липомы
Пациент М., 69 лет, был госпитализирован в челюстно-лицевое отделение МБУ «Городская больница № 1» г. Новороссийска в плановом порядке 08.07.2013 года с диагнозом: обширная липома подчелюстной области и шеи слева. Жалобы больного на косметический дефект, нарушение двигательной функции, особенно наклон головы и поворот влево, в сторону образования.
Из анамнеза выяснено наличие образования в течение 18 лет, с умеренным ростом. Клинически: объемное увеличение тканей подчелюстной, подподбородочной областей и шеи слева. Пальпаторно определяется тугоподвижное, безболезненное образование, мягкоэластичной, а по периферии тестоватой консистенции, 15*12 см, также определяется дольчатость строения. Границы: от подподбородочной области до угла нижней челюсти с незначительным переходом в позадичелюстную ямку слева. В переднем отделе до уровня щитовидного хряща. В заднем отделе до нижней трети шеи. Кожа над ним в цвете не изменена, не напряжена, в складку собирается свободно. Движения головы несколько ограниченны при повороте влево и наклоне, движения нижней челюсти в полном объеме. Со стороны полости рта незначительное выбухание в подъязычной области слева. Слизистая не изменена, пальпация безболезненная.
09.07.13 пациенту проведена операция: удаление липомы под эндотрахеальным наркозом. На операции: произведен разрез кожи от угла нижней челюсти слева, несколько окаймляя его, параллельно краю нижней челюсти, до подбородочной области справа. Непосредственно подкожно выявлена истонченная m. platisma, в месте наибольшего выбухания в виде редких мышечных волокон. Рассечена m. platisma, определяется объемное образование из жировой ткани, состоящее из трех нечетко выраженных долей, покрытых тонкой оболочкой. У основания оболочка истончена и прорастает в межмышечные промежутки. Подчелюстная слюнная железа находится в толще опухоли.
Опухоль выделена тупым путем, а у основания, до уровня и по ходу лопаточно-подъязычной мышцы, в месте прорастания, выделена острым путем. В связи с особенностью расположения подчелюстной слюнной железы произведено ее удаление в едином блоке.
Фактически липома занимала весь объем между II и III фасциями шеи слева. Удаленное образование представляло опухоль, состоящую из жировой ткани 15*12*10 см, из трех долей, весом
380 граммов. ПГИ № 8546 от 10.07.2013 — фрагменты липофибромы. Послеоперационный период спокойный. Рана зажила первичным натяжением. Рубец нормотрофический, плоский, розовый, гладкий, безболезненный. Эстетический результат хороший. Деформации нет.
Данный случай интересен тем, что опухоль представляет собой самое большое жировое новообразование, удаленное за всю историю нашего отделения.
Представляем фото только опухоли (рис. 1—3) : пациент отказался от фотографий лица до и после операции.