что такое амебный абсцесс печени
Что такое амебный абсцесс печени
а) Определения:
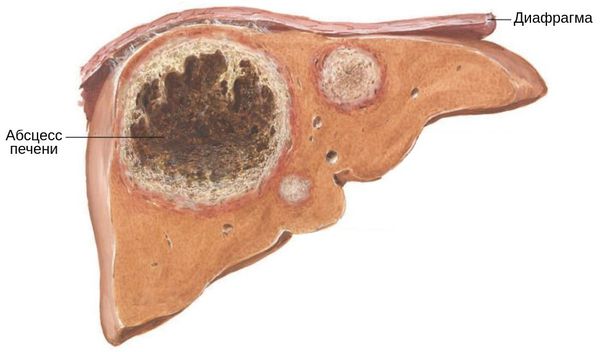
• Локализованное скопление гноя в печени, вызванное Entamoeba histolytica с разрушением печеночной паренхимы и стромы
1. Общая характеристика:
• Ключевой диагностический признак:
о Четко отграниченное гипо- или изоэхогенное образование, чаще всего одиночное и расположенное на периферии органа
• Локализация:
о Правая доля (72%) > левая доля (13%)
о Обычно на периферии органа, вблизи или прилежит к капсуле печени
• Размер:
о Варьирует от нескольких миллиметров до нескольких сантиметров
• Морфология:
о Чаще всего одиночный (85%)
• Другие общие характеристики:
о Наиболее распространенное внекишечное проявление амебной инвазии
2. УЗИ при амебном абсцессе печени:
• Серошкальное ультразвуковое исследование:
о Локализуется на периферии органа:
— Прилежит к капсуле печени, часто располагаясь под диафрагмой
о Круглой или овальной формы, четко отграничен:
— Амебный абсцесс чаще имеет круглую или овальную форму, чем пиогенный абсцесс
о Гипоэхогенный со слабым эхосигналом от содержимого из-за включений
о Может отмечаться узловатость внутренних перегородок или стенок
о Иногда отмечается гипоэхогенный ободок
о Также иногда отмечается умеренное заднее акустическое усиление
о Нередко образуется ассоциированный плевральный выпот справа
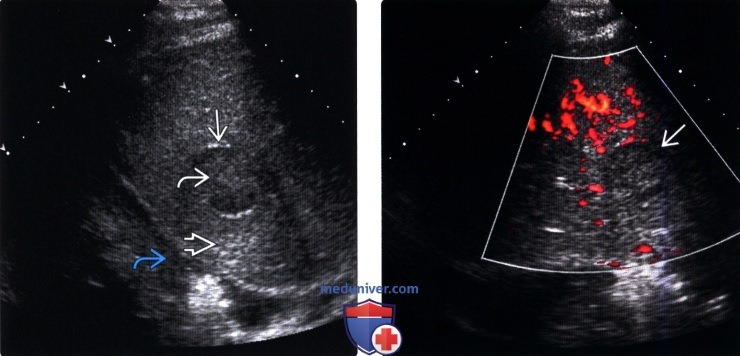
(Правый) Ультразвуковой срез с энергетической допплерографией у этого же пациента. Внутри амебного абсцесса отсутствует различимая васкуляризация.
3. Рентгенологические данные амебного абсцесса печени:
• Рентгенография:
о Подъем правого купола диафрагмы
о Ателектазы или инфильтрация нижней доли правого легкого
о Плевральный выпот справа
о Прорыв амебного абсцесса в грудную полость может привести к:
— Абсцессу легкого, образованию полости, гидропневмотораксу
— Перикардиальному выпоту
о Исследование после постановки клизмы с барием часто показывает изменения, характерные для амебного колита
5. МРТ при амебном абсцессе печени:
• Т1-ВИ:
о Гипоинтенсивный
• Т2-ВИ:
о Гиперинтенсивный
о Отек вокруг образования: высокая интенсивность сигнала
• Т1-ВИ С+:
о Содержимое абсцесса: не контрастируется
о Ободок или капсула: контрастируется
6. Сцинтиграфия:
• Радиоизотопная холангиография (HIDA):
о Очаги «холодные» в середине и «горячие» по периферии
• Серный коллоид, меченый технецием:
о Очаги холодные
• Сканирование с введением меченных лейкоцитов:
о Очаги «холодные» в середине и «горячий» ободок
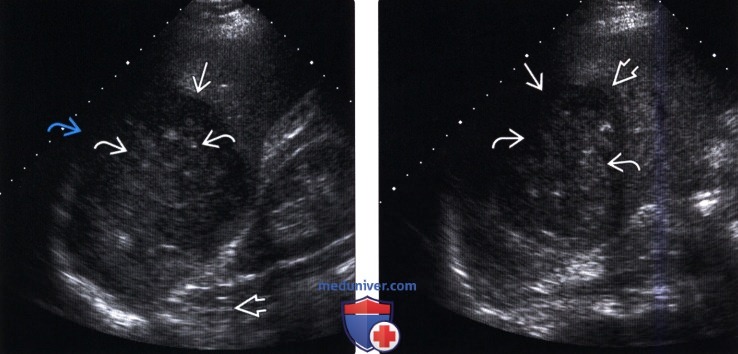
(Правый) Поперечный серошкальный ультразвуковой срез у этого же пациента. Визуализируется гипоэхогенное образование с внутренним неоднородным эхо генным содержимым и гипоэхогенным ореолом.
в) Дифференциальная диагностика амебного абсцесса печени:
1. Метастазы в печени:
• Чаще всего множественные образования меньшего размера, расположенные случайным образом
• Метастазы после лечения:
о Кистозный или некротический характер
о Могут быть неотличимы от амебного абсцесса
• Может отмечаться внутренняя васкуляризация
• Обычно не сопровождается подъемом диафрагмы или ателектазами
• Нет признаков инфекции
2. Пиогенный абсцесс печени:
• Простой пиогенный абсцесс:
о Четко определяемое дольчатое и неровное, гипо- или изоэхогенное образование, расположенное ближе к центру печени
о Симптом «кластера»: агрегация мелких абсцессов, иногда сливающихся в одну большую полость, разделенную перегородками
• Внутри абсцесса может содержаться газ:
о Визуализируется как пузырьки воздуха или уровень жидкости
3. Гидатидная (эхинококковая) киста печени:
• Крупное четко отграниченное кистозное образование в печени
• Многочисленные дочерние кисты на периферии материнской кисты
• Может наблюдаться криволинейная или кольцевидная кальцификация вокруг кисты
• Иногда отмечается расширение внутрипеченочных желчных протоков
4. Цистаденома/цистаденокарцинома печени:
• Кистозное образование с множеством перегородок
• Может отмечаться внутренний солидный контрастируемый компонент
• Отсутствуют признаки воспаления в окружающих тканях
5. Инфаркт ткани трансплантированной печени:
• Некроз ткани печени и желчных протоков, вызванный тромбозом артерии
• Менее отграничен, чем абсцесс, и развивается в зоне, кровоснабжаемой тромбированной артерией
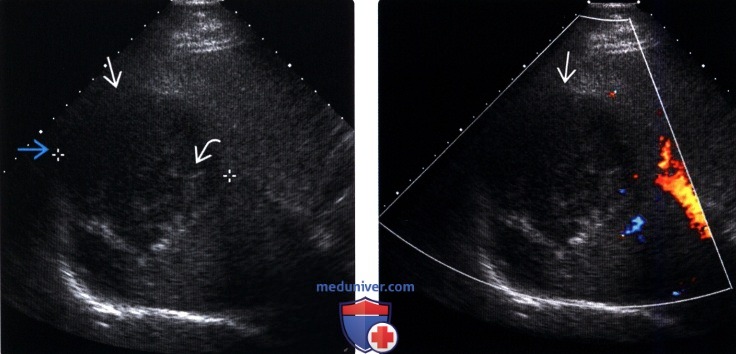
(Правый) Поперечный ультразвуковой срез с цветовой допплерографией у этого же пациента. Внутренняя васкуляризация в абсцессе не отмечается.
1. Общая характеристика:
• Этиология:
о Entamoeba histolytica
о Первичная инфекция: носители инфекции (человек) выделяют амебные цисты с калом
о Может выступать в качестве вторичной инфекции при первичном бактериальном инфицировании
• Ассоциированные состояния:
о Амебный колит
• Пути распространения инфекции:
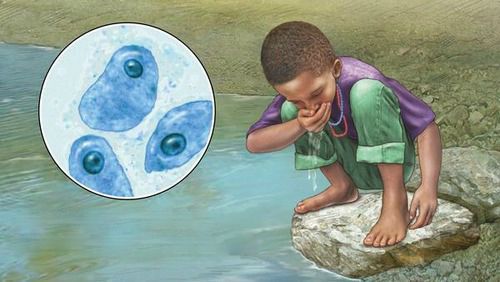
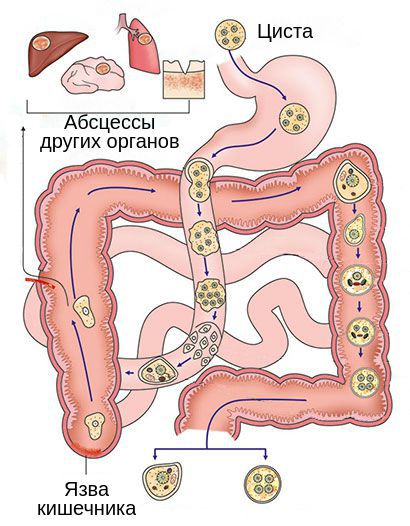
о Цисты Entamoeba histolytica попадают в организм человека через загрязненную воду
о Зрелые цисты устойчивы к воздействию соляной кислоты желудка и, не подвергаясь изменениям, попадают в кишечник
о Стенка цист расщепляется трипсином и высвобождаются способные к инвазии трофозоиты
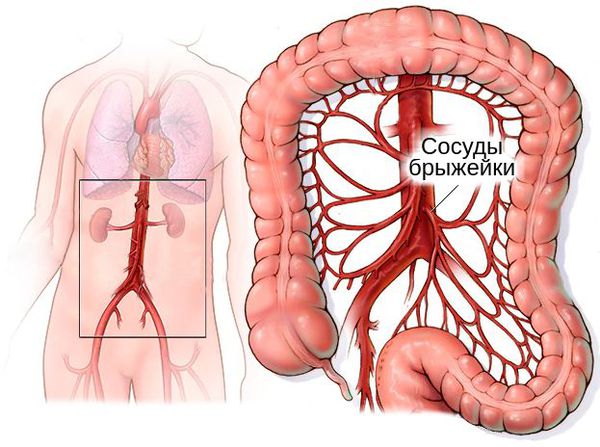
о Трофозоиты проникают в венулы и лимфатические сосуды брыжейки
о Как правило, попадают в печень из толстой кишки: через воротную вену (чаще всего) и лимфатические сосуды
о Редко распространяется напрямую:
— Через стенку кишки на брюшину
— С брюшины на капсулу печени и, наконец, в печень
2. Макроскопические и хирургические особенности:
• Обычно одиночный абсцесс
• Преимущественно развивается в правой доле
• Содержимое: темная жидкость, красновато-коричневого цвета
• Консистенция паштета из анчоусов или шоколадного крема
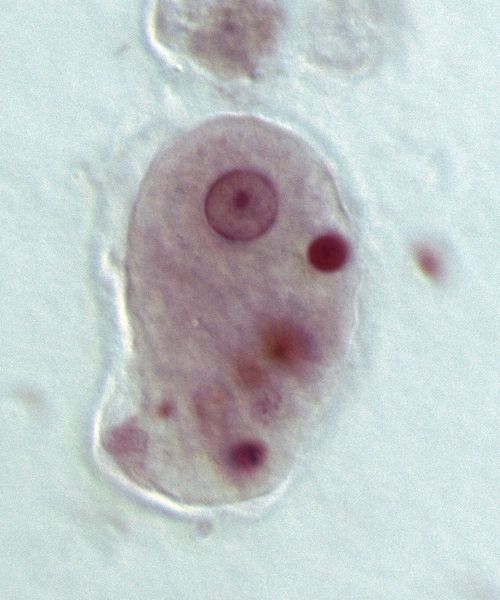
3. Микроскопия:
• Кровь, разрушенные гепатоциты
• Некротизированные ткани и редкие трофозоиты
д) Клинические особенности амебного абсцесса печени:
1. Проявления:
• Наиболее распространенные признаки/симптомы:
о Боль в правом верхнем квадранте живота, умеренная гепатомегалия
о Диарея со слизью
• Клинический профиль:
о Пациент с диареей (со слизью) в анамнезе, болями в верхнем правом квадранте живота и умеренной гепатомегалией
• Лабораторные данные:
о Анализ кала: обычно неспецифичный или отрицательный
о Реакция непрямой гемагглютинации положительна в 90% случаев
2. Демография:
• Возраст:
о Чаще развивается на 3-5 декаде жизни
о Может развиваться у людей любого возраста
• Пол:
о М:Ж = 4:1
• Эпидемиология:
о Около 10% людей во всем мире инфицированы Entamoeba histolytica
о Наиболее распространена в Индии, Африке, на Дальнем Востоке, в Центральной и Южной Америке
о В Соединенных Штатах: у недавно путешествовавших в эндемичные регионы
3. Течение и прогноз:
• Осложнения:
о Плевролегочный амебиаз (20-35%):
— Уплотнение или абсцесс в легком
— Выпот, эмпиема или печеночно-бронхиальная фистула
о Перитонеальный амебиаз (амебный перитонит) (2-7,5%)
о Перикардиальный или почечный амебиаз (амебный перикардит или нефрит)
• Прогноз:
о Обычно благоприятный после амебоцидной терапии
о Неблагоприятный у пациентов, у которых развились осложнения
о Коэффициент смертности в США:
Редактор: Искандер Милевски. Дата публикации: 31.10.2019
Публикации в СМИ
Абсцесс печени амёбный
Амёбный абсцесс печени — абсцесс паренхимы печени, вызванный гематогенной диссеминацией Entamoeba histolytica через воротную вену при остром или рецидивирующем кишечном амебиазе. Преимущественная локализация — правая доля печени (90% случаев).
Этиология • Возбудитель — Entamoeba histolytica • У 50% пациентов в анамнезе — амебиаз кишечника • Заболевание эндемично в тропических и субтропических регионах (Африка, Юго-Восточная Азия, Мексика). Группа риска — гомосексуалисты.
Патогенез • Осложнение острого или рецидивирующего кишечного амебиаза • Entamoeba histolytica проникает в кишечник через рот и далее через воротную вену в печень. Патоморфология • Одиночный больших размеров абсцесс • Содержимое абсцесса жидкое, красно-коричневого цвета (фрагменты ткани печени и продукты, образовавшиеся в результате её некроза).
Клиническая картина • Боли в правой подрёберной области • Гепатомегалия • Повышение температуры тела, но в меньшей степени, чем при бактериальных абсцессах • Плевральная боль • Озноб • Ночные поты • Тошнота, рвота • Непродуктивный кашель.
Лабораторные данные • У 75% — лейкоцитоз в начале заболевания • Уровень трансаминаз в сыворотке повышен в начале заболевания, активность сывороточной щелочной фосфатазы (ЩФ) повышена при хроническом течении • Серологические тесты. Метод выбора — выявление иммуноглобулинов класса G к Entamoeba histolytica в реакции иммуноферментного анализа (ИФА; чувствительность 99%, специфичность более 90%).
Специальные исследования • При УЗИ выявляют гипоэхогенное объёмное образование в печени (чувствительность 75–80%) • КТ более чувствительный (88–95%), но менее специфичный метод, чем УЗИ. КТ информативна для выявления мелких абсцессов и внепечёночных поражений • Радиоизотопное сканирование печени с использованием 99m Tc позволяет дифференцировать бактериальный (горячий очаг) и амёбный (холодный очаг) абсцессы печени • Содержимое абсцесса обычно стерильно, возбудителей можно обнаружить в соскобах со стенки абсцесса (метод мало информативен)
Диагностическая тактика • Увеличенная болезненная печень у молодого мужчины на фоне лихорадки, пребывавшего в эндемичном районе, выявление иммуноглобулинов класса G к Entamoeba histolytica в реакции ИФА, соответствующие изменения при УЗИ, КТ и радиоизотопном сканировании позволяют поставить диагноз • ИФА в случае отрицательного результата необходимо повторить через 1 нед.
Дифференциальная диагностика • Бактериальный абсцесс печени • Киста печени • Гемангиома • Опухоли.
Лечение • Ограничение физической активности в первые дни болезни • Стол общий • Препарат выбора — метронидазол по 750 мг 3 р/сут в течение 10 дней • В случае непереносимости метронидазола или его неэффективности в течение 5 дней — хлорохин 500 мг/сут в течение 2 дней, затем 250 мг/сут в течение 3 нед • При неэффективности консервативной терапии в течение 3–5 дней показана пункция полости абсцесса под контролем УЗИ или КТ с аспирацией содержимого • Пункция абсцесса показана также при угрозе его разрыва, локализации абсцесса в левой доле.
Осложнения • Прорыв абсцесса в плевральную полость и лёгкое приводит к развитию эмпиемы, гепатобронхиального свища, абсцесса лёгкого • Прорыв абсцесса в брюшинную полость ведёт к развитию перитонита • Абсцесс левой доли может прорваться в полость перикарда, что, как правило, приводит к смерти.
Профилактика • Контроль состояния воды и пищи.
Течение и прогноз — летальность до 5%, обусловлена развитием осложнений.
МКБ-10• A06.4 Амёбный абсцесс печени.
Код вставки на сайт
Абсцесс печени амёбный
Амёбный абсцесс печени — абсцесс паренхимы печени, вызванный гематогенной диссеминацией Entamoeba histolytica через воротную вену при остром или рецидивирующем кишечном амебиазе. Преимущественная локализация — правая доля печени (90% случаев).
Этиология • Возбудитель — Entamoeba histolytica • У 50% пациентов в анамнезе — амебиаз кишечника • Заболевание эндемично в тропических и субтропических регионах (Африка, Юго-Восточная Азия, Мексика). Группа риска — гомосексуалисты.
Патогенез • Осложнение острого или рецидивирующего кишечного амебиаза • Entamoeba histolytica проникает в кишечник через рот и далее через воротную вену в печень. Патоморфология • Одиночный больших размеров абсцесс • Содержимое абсцесса жидкое, красно-коричневого цвета (фрагменты ткани печени и продукты, образовавшиеся в результате её некроза).
Клиническая картина • Боли в правой подрёберной области • Гепатомегалия • Повышение температуры тела, но в меньшей степени, чем при бактериальных абсцессах • Плевральная боль • Озноб • Ночные поты • Тошнота, рвота • Непродуктивный кашель.
Лабораторные данные • У 75% — лейкоцитоз в начале заболевания • Уровень трансаминаз в сыворотке повышен в начале заболевания, активность сывороточной щелочной фосфатазы (ЩФ) повышена при хроническом течении • Серологические тесты. Метод выбора — выявление иммуноглобулинов класса G к Entamoeba histolytica в реакции иммуноферментного анализа (ИФА; чувствительность 99%, специфичность более 90%).
Специальные исследования • При УЗИ выявляют гипоэхогенное объёмное образование в печени (чувствительность 75–80%) • КТ более чувствительный (88–95%), но менее специфичный метод, чем УЗИ. КТ информативна для выявления мелких абсцессов и внепечёночных поражений • Радиоизотопное сканирование печени с использованием 99m Tc позволяет дифференцировать бактериальный (горячий очаг) и амёбный (холодный очаг) абсцессы печени • Содержимое абсцесса обычно стерильно, возбудителей можно обнаружить в соскобах со стенки абсцесса (метод мало информативен)
Диагностическая тактика • Увеличенная болезненная печень у молодого мужчины на фоне лихорадки, пребывавшего в эндемичном районе, выявление иммуноглобулинов класса G к Entamoeba histolytica в реакции ИФА, соответствующие изменения при УЗИ, КТ и радиоизотопном сканировании позволяют поставить диагноз • ИФА в случае отрицательного результата необходимо повторить через 1 нед.
Дифференциальная диагностика • Бактериальный абсцесс печени • Киста печени • Гемангиома • Опухоли.
Лечение • Ограничение физической активности в первые дни болезни • Стол общий • Препарат выбора — метронидазол по 750 мг 3 р/сут в течение 10 дней • В случае непереносимости метронидазола или его неэффективности в течение 5 дней — хлорохин 500 мг/сут в течение 2 дней, затем 250 мг/сут в течение 3 нед • При неэффективности консервативной терапии в течение 3–5 дней показана пункция полости абсцесса под контролем УЗИ или КТ с аспирацией содержимого • Пункция абсцесса показана также при угрозе его разрыва, локализации абсцесса в левой доле.
Осложнения • Прорыв абсцесса в плевральную полость и лёгкое приводит к развитию эмпиемы, гепатобронхиального свища, абсцесса лёгкого • Прорыв абсцесса в брюшинную полость ведёт к развитию перитонита • Абсцесс левой доли может прорваться в полость перикарда, что, как правило, приводит к смерти.
Профилактика • Контроль состояния воды и пищи.
Течение и прогноз — летальность до 5%, обусловлена развитием осложнений.
МКБ-10• A06.4 Амёбный абсцесс печени.
Что такое амебиаз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 13 лет.
Определение болезни. Причины заболевания
Амёбиаз (Amoebic Dysentery) — это острое и хроническое заболевание, которое вызывают патогенные штаммы дизентерийной амёбы. Проникая в организм, они приводят к язвенному поражению кишечника, которое сопровождается умеренно выраженной интоксикацией, нарушениями стула, снижением веса и иногда появлением абсцессов в печени, кишечнике, лёгких и головном мозге. Болезнь может протекать долго, иногда приводит к смерти, особенно у ослабленных пациентов и при отсутствии медицинской помощи.
Возбудитель
Первым описал возбудителя и доказал его патогенность русский учёный Ф. А. Лёш в 1875 году. Сейчас выделено не менее 22 штаммов, из которых 9 являются болезнетворными, а остальные 13, вероятнее всего, не патогенны для человека.
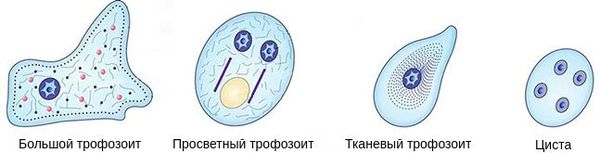
Изменяясь в процессе жизни, амёбы проходят две стадии развития:
Большие вегетативные трофозоиты (forma magna) достигают 20-60 мкм. Такая форма амёб передвигается за счёт поступательных толчков. Содержит ядро и цитоплазму — основную часть клетки. Цитоплазма разделена на стекловидную прозрачную массу и внутренний жидкий слой с пищеварительными вакуолями, в которых перевариваются захваченные амёбой эритроциты. При остром амёбиазе большие трофозоиты выявляются в свежих испражнениях — «тёплом кале». Способны расщеплять белковые молекулы. Имеют поверхностные пектины, с помощью которых амёбы прикрепляются к слизистой оболочке кишечника.
Просветные вегетативные трофозоиты (forma minuta) гораздо меньше большой формы: они достигают 15-20 мкм. Такие трофозоиты малоподвижны. Имеют одно ядро, которое не видно без окраски. В их цитоплазме содержатся мелкие вакуоли, но уже без эритрофитов. Живут просветные трофозоиты в верхнем отделе толстой кишки, питаются бактериями, размножаются, явного вреда не наносят. Выявляются в кале при остром амёбиазе в начале выздоровления, при хроническом амёбиазе, а также у носителей амёб, но для их выявления нужно проводить глубокие промывания кишечника или исследовать конечные порции каловых масс после приёма солевого слабительного. В нижнем отделе толстого кишечника при постепенном ухудшении условий, например нехватки жидкости, нарушении бактериальной флоры, приёма лекарств или изменения рН среды, обычно переходят в цистную форму, которая постепенно выходит в окружающую среду. Если защитные силы организма ослаблены, просветные трофозоиты могут переходить в большую вегетативную форму и проявлять агрессию.
Тканевые вегетативные трофозоиты образуются из просветной формы, но внешне похожи на вегетативную. Достигают 20-25 мкм, подвижны, паразитируют, проникая в слизистую оболочку толстой кишки, и поражают кишечник. Выявляются только при остром амёбиазе в поражённых органах, в жидком кале обнаруживаются крайне редко — при распаде язв кишечника.
Эпидемиология
Амёбиаз — широко распространённая болезнь, преимущественно встречается в странах Южной и Западной Африки, Центральной и Южной Америки, а также в Индии, Китае и Корее. В России в основном регистрируются единичные случаи, преимущественно в южных районах, на Кавказе и Дальнем Востоке. Хотя в последнее время заболеваемость на территории нашей страны возрастает. Возможно, это связано с притоком мигрантов из приграничных регионов и развитием туризма.
В среднем в мире ежегодно регистрируется около 50 млн случаев амёбиаза, из которых около 100 тысяч заканчиваются смертью. По количеству умерших эта болезнь занимает третье место среди паразитарных болезней. Примерно 90 % случаев заболевания приходятся на кишечный амёбиаз, остальные формы — внекишечные.
Источник инфекции — человек (больной или носитель). С его фекалиями амёбы в форме цист попадают в окружающую среду.
Механизм передачи — фекально-оральный. Включает водный, пищевой, контактно-бытовой и половой (орально-анальный) пути передачи. Заражение может наступить при попадании в рот любого вещества (воды, пищи, грязи, пальцев рук), которое соприкасалось с фекалиями заражённого человека или содержит какую-то их часть. Механическими распространителями-переносчиками могут быть тараканы и мухи. В крайне редких случаях у гомосексуалистов и пациентов со вторичным иммунодефицитом возможно заражение при попадании амёб напрямую в рану.
Больной амёбиазом рискует передать инфекцию членам семьи, однако такой риск невысок, особенно если человек соблюдает правила личной гигиены: тщательно моет руки после уборной и перед приготовлением пищи.
Ситуации, повышающие риск заражения:
Симптомы амебиаза
Инкубационный период — время появления первых симптомов после заражения — длится от 7 дней до 3-6 недель или нескольких месяцев. Большинство случаев заражения протекает либо бессимптомно (носительство), либо малосимптомно — в лёгкой кишечной форме или субклинически (выявляется по результатам анализов, симптомов нет). Такое состояние может продолжаться много лет, однако всегда есть риск перехода болезни в явную форму.
Острый кишечный амёбиаз (колит или дизентерия)
Заболевание начинается постепенно, с умеренно выраженных болей в животе. Обычно они локализуются в правой и левой подвздошной области. Иногда приобретают схваткообразный характер. При этом возникает несильно выраженная диарея. Количество каловых масс, как правило, невелико и имеет тенденцию уменьшаться. Из-за язвенных дефектов слизистой оболочки кишечника в кале появляются примеси (прожилки) крови. Чем выраженнее процесс, тем больше примеси, вплоть до характерного малинового окраса кала. Присутствует небольшая интоксикация: слабость, недомогание, слабо выраженная лихорадка.
При нетяжёлом остром течении, несмотря на явно выраженную диарею, самочувствие остаётся относительно удовлетворительным. У маленьких детей может быстро развиться обезвоживание и интоксикация, упругость и эластичность кожи снижается, ребёнок худеет, появляются судороги. Процесс продолжается, как правило, в течение 3-6 недель.
Хронический кишечный амёбиаз
Если после этого процесс стихает, остаётся лишь незначительный дискомфорт в животе и неустойчивый стул в течение недели или пары месяцев, может наступить самоизлечение. Однако чаще после периода относительного затишья симптоматика возвращается. И так продолжается десятилетиями: периодически возникает вздутие и боли в животе, в том числе при надавливании, неустойчивый стул с периодами диареи, запоров и появления примеси крови, постепенно увеличивается размер печени, нарастает слабость, появляется тошнота, пропадает аппетит, нарастает истощение. Внешне обращает на себя внимание астеничность и бледность больных. Без лечения такая форма болезни рано или поздно приведёт к осложнениям и преждевременной смерти.
Внекишечный амёбиаз
Выделяют пять форм внекишечного амёбиаза:
Как правило, поражается правая доля печени из-за особенностей кровоснабжения. Размеры абсцесса могут достигать 20 см. Внезапно появляется лихорадка неправильного (септического) типа: температура тела быстро увеличивается до 40°C и в течение суток резко падает, иногда до нормы, затем снова увеличивается. Разница таких перепадов в день составляет более 2°C. У детей может быть просто субфебрилитет — 37,1-38,0°C. Подъём температуры сопровождается выраженным ознобом и потливостью (чаще в ночное время). Также возникают сильные боли в правом подреберье, которые иррадиируют в правое плечо и лопатку. В 20 % случаев болей может и не быть, тогда причина болезни может длительно оставаться неясной.
Помимо прочего, печень увеличивается в размерах, пальпация области правого подреберья болезненна, может развиться желтуха — это неблагоприятный признак, указывающий на нарушение работы печени.
Плевролёгочный амёбиаз может возникнуть в двух случаях: при распространении амёб из кишечника через кровь или, что бывает чаще, при прорыве абсцесса печени через фистулу в диафрагму и лёгкие. В результате появляются абсцессы лёгких и специфическая эмпиема плевры — накопление патологической жидкости в плевральной полости, иногда гноя. Возникают боли в грудной клетке, одышка, повышается температура тела, больного знобит, появляются признаки выраженной интоксикации: резкая слабость, потливость, головокружение, тошнота. Нередко присоединяется кровохарканье, иногда с гноем из-за воздействия бактерий.
Амёбный перикардит развивается при прорыве печёночного абсцесса из левой доли в перикард — околосердечную сумку. Развивается тампонада сердца, появляется резкое головокружение, слабость, обморок — чаще летально.
Церебральный амёбиаз возникает при занесении амёб через кровь в головной мозг. Развивается очень быстро. Отличается тяжелейшим течением с практически неизбежным летальным исходом.
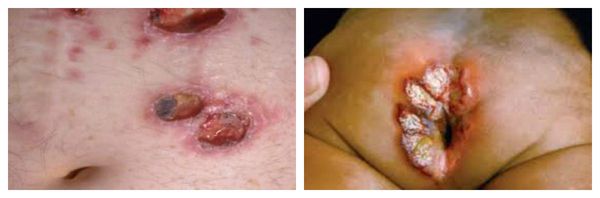
Амёбиаз кожи развивающее у больных с ослабленной иммунной системой. Язвенные элементы появляются в районе фистулы, чаще в перианальной области, в области печени и в районе половых органов (при попадании амёб из кала на повреждённые поверхности кожи). Поражения имеют вид эрозий или болезненных язв различной формы и размеров с приподнятыми и подрытыми краями. Дно дефектов чаще красно-багрового цвета, иногда с коричневатым оттенком, запах зловонный.
Амёбиаз у беременных
Патогенез амебиаза
В отделах кишечника происходит дальнейшее развитие амёб до просветной формы, их размножение и питание. Они поглощают бактерии и детрит — продукт распада тканей. На этом этапе амёба является сапрофитом и не причиняет организму неудобств.
Так может продолжаться неопределённо долго, однако рано или поздно наступает пусковой момент: снижение иммунитета, проникновение других паразитов, развитие кишечной инфекции, стресс, недостаточное питание и т. п. После триггера амёбы видоизменяются до тканевых форм и вырабатывают разрушающие ферменты, которые повреждают слизистую оболочку толстого кишечника.
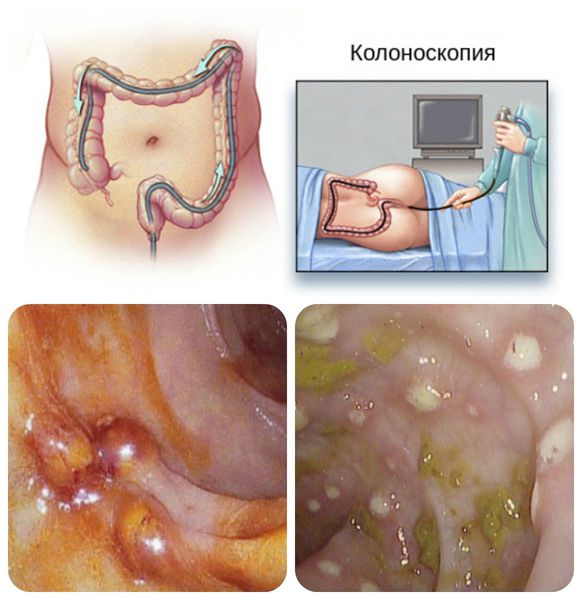
Внедряясь в стенку кишки, амёбы начинают активно размножаться, вызывая ещё большее повреждение и нагноение — микроабсцесс. Со временем абсцесс вскрывается в просвет кишки, а на её стенке образуется язва. Дефекты похожи на кратеры с неровными приподнятыми краями. Воспалительная реакция вокруг язвы выражена слабо, дно дефекта состоит из омертвевшей ткани тёмно-бурого цвета. По степени зрелости язвы могут быть начальными, в стадии разгара или рубцующимися. Они располагаются одиночно или сливаются в обширные эрозии.
В тяжёлых случаях поражение толстой кишки может стать тотальным, однако чаще поражается только слепая и восходящая часть кишечника. При длительном течении болезни в стенке кишки из-за постоянного противостояния разрушительного процесса и регенерации может образоваться очень много соединительной грануляционной ткани. Это способствует утолщению стенки и сужению просвета кишки, т. е. стриктуре кишечника. Паразиты локализуются преимущественно на границе здоровой и отмершей ткани, активно поглощают эритроциты.
При прогрессировании процесса амёбы проникают в брыжеечные сосуды и через кровь распространяются в различные органы с богатым кровоснабжением. В результате появляется абсцесс печени (в 95 % случаев), головного мозга и лёгких. Этот процесс можно рассматривать как метастазирование. Сначала абсцессы представляют собой небольшие некрозы, но затем они сливаются и образуют обширные участки поражения.
У абсцесса печени есть три условные зоны: область центрального некроза, поражения стромы (каркаса органов) и наружная фибриновая зона, содержащая трофозоиты амёб. В зоне некроза находится детрит, эритроциты и другие вещества, кроме бактерий. Цвет содержимого — от жёлто-коричневого до бурого. Если в кишечнике или печени возникает фистула (патологическое отверстие), возникает амёбное поражение кожи и иногда перианальной области.
В период паразитирования амёбы не гибнут, так как могут избегать агрессивного воздействия иммунной системы. Они нарушают выработку и способствуют распаду иммуноглобулина А, играющего важную роль в защите слизистых оболочек и кожи, тем самым подавляют Т-клеточный иммунитет.
При встрече с нейтрофилами — разновидностью лейкоцитов — амёбы могут поглотить и разрушить эти иммунные клетки. В результате произойдёт выброс ферментов и свободных радикалов, которые усилят повреждение тканей.
Классификация и стадии развития амебиаза
По Международной классификации болезней (МКБ-10) выделяют 10 форм болезни:
По классификации Всемирной организации здравоохранения (ВОЗ) формы амёбиаза делят на две группы:
По типу течения болезни выделяют три формы:
По тяжести кишечного амёбиаза выделяют три степени:
По наличию осложнений болезнь может протекать:
Осложнения амебиаза
Диагностика амебиаза
В основе диагностики лежит анамнез — пребывание на опасной в отношении амёб территории, и данные лабораторного обследования, в том числе специфические тесты для выявления возбудителя.
Кишечный амёбиаз сопровождается болями в кишечнике и нарушением стула. Его нужно отличить от:
Внекишечный амёбиаз нужно отличить от:
Лабораторная и инструментальная диагностика амёбиаза предусматривает:
Лечение амебиаза
Лечение больных амёбиазом возможно как в стационаре, так и в амбулаторных условиях. Выбор места лечения зависит от тяжести состояния и локализации процесса.
Госпитализации подлежат больные со среднетяжёлым и тяжёлым течением, внекишечной формой болезни, осложнениями, а также по эпидемиологическим показаниям.
Диета показана всем пациентам. Она предполагает механическое и химическое щажение кишечника. Для этого нужно исключить алкоголь, жирную, жареную, острую, копчёную пищу и газировку. Необходим достаточный объём жидкости.
При присоединении вторичной бактериальной флоры к лечению подключают антибактериальные средства. Одновременно с лечением и в период выздоровления назначают заместительные и восстановительные препараты, которые нормализуют микрофлору кишечника — пробиотики и сахаромицеты. Пока эти препараты не имеют достаточной доказательной базы.
Реабилитация при амёбиазе лёгкого течения, носительстве и большинстве неосложнённых форм острого амёбиаза среднетяжёлого течения, как правило, не требуется — достаточно непродолжительного соблюдения диеты и приёма пробиотических препаратов.
Прогноз. Профилактика
При своевременной медицинской помощи пациенту с неосложнённым кишечным амёбиазом прогноз, как правило, благоприятный. При наличии факторов риска, развитии внекишечного амёбиаза и осложнений прогноз серьёзный, вплоть до летального исхода. Вероятность смерти зависит от локализации поражения и исходных показателей здоровья.
Специфическая профилактика не разработана. Профилактический приём химиотерапевтических средств не рекомендуется.
Меры неспецифической профилактики: