в какой санаторий поехать после удаления желчного пузыря
Куда ехать с ПХЭС?
Приветствуем вас, дорогие друзья! В данной статье мы расскажем вам о санаторно-курортном лечении постхолецистэктомического синдрома (ПХЭС). Наиболее популярные курорты для прохождения лечения с данным синдромом, среди всех представленных на портале sanatoriums.com, – это Карловы Вары, Ессентуки, Боржоми, Железноводск, Врнячка Баня и Рогашка Слатина. Чтобы посмотреть полный список курортов, на которых тоже можно пройти лечение постхолецистэктомического синдрома, воспользуйтесь фильтром по заболеваниям на нашем сайте.
Этиология, клинические проявления и цели курортного лечения постхолецистэктомического синдрома
Постхолецистэктомический синдром – это группа заболеваний, вызванных оперативным лечением, удалением желчного пузыря или другими вмешательствами, а также желчнокаменной болезнью, после чего развивается нарушение секреторной, моторной и гормональной функций пищеварительного тракта. Основными клиническими синдромами при этом являются дискинетический, болевой и диспептический. Главными целями лечения ПХЭС на курорте являются восстановление оттока желчи, секреторной функции поджелудочной железы, моторной функции кишечника и восстановление работы вегетативной системы.
Пациентам с постхолецистэктомическим синдромом с билиарной диспепсией III степени тяжести можно проходить санаторно-курортное лечение после оперативного лечения желчных путей при окрепшем послеоперационном рубце не ранее, чем через месяц после операции.
Больных с данным синдромом круглогодично направляют на климатолечебные, бальнеологические и грязелечебные курорты.
Противопоказания к лечению постхолецистэктомического синдрома в условиях курорта
Противопоказано лечение на курорте при стриктурах общего желчного протока и протока желчного пузыря, обострениях холангита, хроническом гепатите в острой форме, всех видах желтухи, перенесенных вирусных гепатитах с проявлениями активности, циррозе печени, а также тяжелых формах панкреатита.
Методы санаторно-курортного лечения пациентов с ПХЭС
Пациентам с постхолецистэктомическим синдромом назначаются репаративные и регенеративные методы лечения, направленные на улучшение заживления ран после операций: ДМВ-терапия на область проекции печени, низкочастотная магнитотерапия на эпигастральную область, инфракрасная лазерная терапия на проекцию печени, магистральные сосуды, сегментарные паравертебральные зоны (лазеротерапию лучше проходить курсами с повторением дважды в год), ультразвуковая терапия над проекцией печени в сочетании с приемами минеральной воды по 100-150 мл, грязевые аппликации на область правого подреберья и поясницы (температура грязи при этом составляет 38-40 °С), пациентам пожилого возраста назначается гальваногрязелечение.
С целью купирования болевого синдрома применяется локальная криотерапия. Ради улучшения желчеобразования, желчеотделения, улучшения моторной функции желчного пузыря и улучшения физико-химических свойств желчи применяется такой холекинетический метод, как прием минеральных вод, в основном – гидрокарбонатно-сульфатно-хлоридных и кальциево-магниево-натриевых вод. Вода пьется теплой 3 раза в день за 30-40 минут до еды, начальная доза составляет 100 мл, а затем повышается до 200 мл. Пациентам с постхолецистэктомическим синдромом назначается индивидуальная и групповая психотерапия, ландшафтотерапия.
Консультация врача
Меня зовут Елена Хорошева, я главный врач sanatoriums.com, по специальности педиатр, физиотерапевт и курортолог, кандидат медицинских наук, практикую с 2004 года
Я лично посещаю курорты, представленные на нашем сайте, общаюсь с докторами и изучаю лечебные базы санаториев и спа-отелей для того, чтобы дать вам максимально исчерпывающий и полезный совет!
Елена Хорошева
Задайте вопрос доктору
Немаловажным является применение таких вегетокорригирующих и седативных методов лечения, как транскраниальные электроанальгезия и низкочастотная магнитотерапия. Пациентам с постхолецистэктомическим синдромом назначается лечебная гимнастика: сначала по щадящему режиму, затем дополняется упражнениями, направленными на укрепление пояснично-подвздошной мышцы. По истечении 6-12 месяцев таким пациентам уже можно заниматься плаванием. Противопоказаны физические упражнения при обостренном холангите, стенозе большого сосочка двенадцатиперстной кишки и сопутствующих заболеваниях печени (циррозе, гепатите).
Касательно лечебного питания отметим, что, особенно в первый год после оперативного лечения, большое значение в диете имеет наличие белка, отсутствие сладких блюд (каш, напитков); питание должно быть частым – до 4-5 раз в сутки. Стоит обращать внимание на температуру блюд – они не должны быть слишком горячими или холодными. По истечении 12-18 месяцев при отсутствии осложнений со стороны пищеварительной системы можно расширить рацион питания, но все же исключать из него продукты, вызывающие индивидуальную непереносимость, придерживаться дробного питания.
Эффективность лечения на курорте и рекомендации пациентам
Говорить об эффективности санаторно-курортного лечения можно тогда, когда у пациента снизились болевой, диспептический синдромы, нормализовался стул, прибавился вес в случае его недостаточности, нормализовались лабораторные показатели – уровень билирубина, желчных кислот, холестерина и литогенные свойства желчи, в общем улучшилось состояние здоровья. После прохождения лечения на курорте необходимо соблюдать назначения врача, рационально организовывать трудовую деятельность, отдых, соблюдать диету. Обращаем ваше внимание и на то, что нельзя заниматься физическими упражнениями, направленными на напряжение брюшного пресса.
Служба поддержки
Вы не уверены, по каким критериям выбрать курорт или санаторий?
Не знаете как забронировать?
Позвоните нам и сотрудники службы поддержки помогут вам.
Особенности санаторного лечения после удаления желчного пузыря
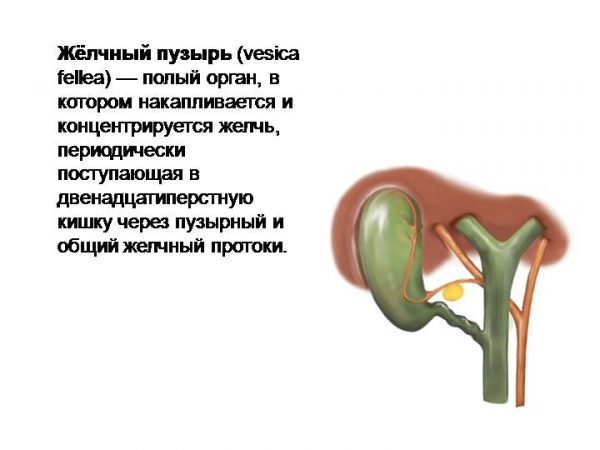
Желчный пузырь является важным органом пищеварительной системы нашего организма. Увы, но, как и любой другой внутренний орган, он также подвержен различным заболеваниям, многие из которых лечатся только хирургическим путем. Как правило, основной методикой оперативного лечения этого органа является операция холецистэктомия (удаление желчного пузыря).
Показаниями к такой операции являются следующие заболевания:
Выполняется такая операция двумя способами – традиционным полостным и лапароскопическим.
Первая операция представляет собой традиционное вмешательство через достаточно большой разрез стенки брюшины. После такой операции возможно возникновение различных постоперационных осложнений, остается большой рубец, а сам период реабилитации занимает достаточно долгое время.
Лапароскопия заключается в удалении органа через небольшие (около сантиметра) проколы в стенке брюшной полости и проводится под наблюдением видеокамеры с помощью специальных инструментов, вводимых через специальные трубки – троакары. После такой операции риск возникновения осложнений минимален, швы почти незаметны, и реабилитации проходит значительно быстрее.
Нередко пациента после лапароскопии выписывают на второй-третий день после резекции органа. В связи с этим, эта методика является основной при удалении пузыря, а традиционная используется в экстренных случаях и тогда, когда лапароскопическое вмешательство пациенту по каким-либо причинам противопоказано.
Разумеется, после удаления желчного пузыря в период восстановления необходимо соблюдать некоторые рекомендации, о которых мы поговорим далее.
Особенности реабилитации лиц, перенесших холецистэктомию
В первую очередь необходимо соблюдение диеты, именуемой «Лечебный стол №5».
Она подразумевает дробное питание, суть которого заключается в приеме пищи маленькими порциями через равные временные интервалы по пять-шесть раз в день. Также эта диета рекомендует обильное питье (не менее полутора-двух литров в сутки). Пища должна быть не холодной и не горячей – теплой. Готовить можно только на пару, отвариванием или запеканием. Жарка – исключена.
В меню должны преобладать диетические виды мяса (телятина, курица, кролик, индейка), творог, нежирные кисломолочные продукты, овощи, сладкие фрукты и ягоды, а также каши и овощные супы на основе гречневой, овсяной, рисовой крупы. Полезны петрушка и укроп. Рекомендуется употреблять одну-две столовых ложки растительного масла в день (лучше – оливкового). Сладкое с успехом заменят мед, сухофрукты и пастила. Хлеб можно есть вчерашний или подсушенный, в виде сухариков и галет.
Помимо пищевых ограничений, следует уделить внимание уровню своей физической нагрузки.
Его (особенно в первое время) следует ограничить, но совсем отказываться от физической активности не следует. Очень полезны плавание в бассейне, пешие прогулки на свежем воздухе и занятия лечебной физкультурой.
Большинство врачей настоятельно советуют не забывать о таком виде реабилитации, как санаторное лечение и курортное лечение. Об этом мы поговорим отдельно.
Санаторное лечение после операции
Санаторий после удаления желчного пузыря является идеальным местом для восстановления. Именно в специализированных санаториях Вам обеспечат правильное питание и все необходимые процедуры для скорейшего возврата к полноценной жизни. После операции человеку не всегда просто адаптироваться к новому образу жизни, и задача курортных лечебных учреждений – максимально облегчить этот процесс.
Как правило, такие санатории сосредоточены в районе Кавказских минеральных вод (Ессентуки, Пятигорск, Кисловодск, Железноводск), хотя можно съездить для лечения и в санаторий на Черное море (например, в Крым). После операции холецистэктомии врачи вообще рекомендуют посещать такие лечебные учреждения дважды в год, но здесь уже все зависит от реальных возможностей каждого человека.
В таких санаториях под присмотром персонала обеспечивается необходимый и безопасный уровень физической активности и щадящий режим и рацион питания, а также проводится ряд восстановительных процедур, к которым относятся:
Курорты после удаления желчного пузыря помогают значительно сократить срок адаптации организма к новым условиям существования. Минеральные воды, применяемые на таких курортах, обладают хорошим спазмолитическим эффектом, который купирует боли после операции, а содержащиеся в них полезные вещества ускоряют нормализацию пищеварительного процесса в условиях отсутствия желчного пузыря.
Кроме этого, пациенту прописывается курс препаратов, направленных на восстановление должного уровня энергетического обмена (например, «Милдронат» или «Рибоксин»), что также ускоряет реабилитацию.
Жемчужные ванны с добавлением экстракта хвои
Стоимость путевки колеблется от двух – двух с половиной до шести-восьми тысяч рублей в сутки, однако экономить на своем здоровье в данном случае не следует. Приобрести путевку модно как в самом санатории через Интернет, так и через специализированные туристические агентства.
YouTube responded with an error: The request cannot be completed because you have exceeded your quota.
Диета 5-ый стол
Основываясь на данных, полученных в многочисленных исследованиях, М. И. Певзнер разработал 15 лечебных диет, снижающих уровень риска последующего обострения и развития заболеваний жизненно важных внутренних органов, а также укрепляющих иммунитет человека. Одним из наиболее эффективных методов лечения и профилактики заболеваний мочевыводящей системы и печени признана диета № 5, которой можно следовать долгие годы даже в домашних условиях.
Лечебная программа не используется сама по себе как панацея от болезней, а только в сочетании с физиотерапевтическим и медикаментозным лечением. Начинать соблюдать эту диету желательно только после консультации с врачом.
При полном соблюдении всех правил диеты ремиссия может быть достигнута в очень короткие сроки, нормализуется работа всех органов пищеварения и печени, снимется обострение. Необходимо выполнять все предписания врача. Если указано использовать вчерашний хлеб, это означает, что свежий категорически запрещен. Если указано, что любая грубая пища должна перетираться, это необходимо сделать, иначе смысла в диете нет.
Общие правила диеты №5
Заболевания печени можно схематически разделить на две большие группы: заболевания тканей печени и заболевания желчевыводящих путей. Однако в тканях печени желчные протоки обычно более или менее вовлечены в процесс и поражаются заболеваниями желчных протоков паренхимы печени. Это следует учитывать при назначении терапии и, в частности, лечебного питания.
Функции печени регулируются центральной нервной системой, гормональными и нейрогуморальными влияниями. Интоксикация, лихорадка, голодание, инсульт и т. д. уменьшают запасы гликогена в печени и увеличивают содержание жира в печени.
Энергетическая ценность ежедневного меню варьируется от 2100 до 2500 ккал. Увеличивается частота приема пищи до 5-6 раз в день, при этом уменьшается количество еды, потребляемой за раз. Масса суточного рациона – 3 кг.
Раз в неделю полезно проводить постные дни: овощи, кисломолочные продукты, яблоки. Необходимо ограничить потребление холестерина.
Показания к диете №5
В приоритете – химически и механически щадящее воздействие на слизистую оболочку желудка и кишечника с помощью здоровой пищи. Особое внимание уделяется качеству продуктов, включаемых в рацион. Значение имеет способ приготовления и отказ от вредных добавок.
«Стол №5»: что можно и что нельзя
Будет полезно обогатить диету продуктами, содержащими магний. Этот элемент помогает выводить вредный холестерин из организма, а также снимает мышечные спазмы, выстилающие желчный пузырь, что способствует оттоку желчи. Рекомендуется включить в рацион продукты, стимулирующие моторику кишечника.
МОЖНО включать в рацион
НЕЛЬЗЯ включать в рацион
супы без мяса на овощном бульоне (предварительно протертые);
молочные супы с макаронными изделиями или крупами;
борщи (сваренные без мяса);
щи (без мяса и кости)
концентрированные грибные и мясные бульоны;
Вторые блюда (гарнир)
крупяные каши (в протертом или полувязком состоянии);
пудинги, суфле и творожные запеканки с изюмом
мюсли и овсяные хлопья
сельдь (предварительно вымоченная);
фруктовые или овощные салаты
имбирь (в маринованном виде)
Рыба, мясо и морепродукты
креветки, мидии и кальмары;
лосось и семга (на пару или слабосоленые);
мясо и рыба (до трех раз в неделю);
допустим плов и голубцы
субпродукты (печень, почки, желудочки, язык и пр.);
колбаса, сардельки, сосиски;
свекла, кабачки, картофель, морковь (отварные, запеченные);
баклажаны, брокколи, сельдерей;
салат, помидоры, огурцы, болгарский перец
капуста, редис, кукуруза;
яблоки (преимущественно в запеченном виде);
гранат (без гемохроматозов)
сырые фрукты и ягоды
печенье (только галетное)
блины и сегодняшний хлеб;
слоеное и дрожжевое тесто
вареники с начинкой из ягод и картофеля;
мармелад на пектине;
мусс, домашнее желе, кисель собственного приготовления;
сухофрукты (курага, чернослив, финики);
яблочный зефир и меренги
шоколад (горький, молочный)
йогурт, кефир, сметана;
творог, цельное пастеризованное молоко
продукты с показателем жирности более 2%
сливочное (до 30 гр);
растительные (от 10 до 15 гр)
желток (не более ½ шт. в день)
яйцо сваренное вкрутую
свежевыжатые соки (без добавления сахара);
желе (домашнее приготовление);
муссы (приготовленные на ксилите)
зеленый чай и кофе;
спиртосодержащие напитки и газировка
базилик, укроп и петрушка;
кетчуп, горчица и майонез (магазинные);
уксус и острый перец
Разновидности диеты №5
Предварительно нужно изучить разновидности диеты. Каждая из них имеет определенное предназначение и свои особенности.
Единое для всех – время приема пищи. Завтрак должен быть в 8.00-9.00, полдник – с 12.00 до 13.00, ужин – с 16.00 до 17.00, второй ужин – в 19.00-20.00. Легкий перекус в качестве третьего ужина допустим в 20.00 (кефир, ряженка и пр.).
Стол номер 5а
Диета 5а является переходным моментом после диеты №4. Благодаря правильно подобранному рациону удается значительно уменьшить нагрузку на печень и максимально восстановить функциональность органа. Основное ее отличие заключается в особом приготовлении блюд. Все продукты должны употребляться только в приготовленном и тщательно протертом виде. Супы готовятся на овощных бульонах. Крупы необходимо доводить до разваренного состояния.
Стол номер 5в
Показанием для введения диеты 5в является хронический панкреатит. Отличительная особенность предлагаемого лечебного питания заключается во введении в рацион большего количества продуктов, содержащих белок. Суточная норма должна составлять около 130 гр. При этом необходимо сократить потребление углеводов и жиров.
Стол 5в рекомендуется соблюдать на протяжении всей жизни. Диетическое питание уменьшает процесс прогрессирования болезни и снижает возможность возникновения рецидива.
Стол номер 5п (I)
Стол номер 5п (II)
Показан при хронической форме и на стадии затухания острого панкреатита. Главная цель заключается в нормализации процессов метаболизма и предотвращении дальнейшего развития заболевания, а также в исключении возникновения рецидивов.
Стол номер 5щ
Диета 5щ предполагает уменьшение симптоматики при нарушенном желчеотделении, сопровождаемом дуоденитом. Направлено лечебное питание на восстановление обменных процессов и снижения оттока желчи. При этом раз в неделю предусмотрен разгрузочный день.
Стол номер 5ж/л
Стол номер 5р
Разновидность данного дополнения к основной терапии показана при развитии демпинг-синдрома на фоне проведения операции язвы желудка. Основное направление диеты заключается в уменьшении секреторной активности ЖКТ, снижении раздражения слизистой желудка.
Особенности стола №5 при желчнокаменной болезни
Имеется ряд продуктов, которые запрещены к употреблению. Среди них следует выделить жирные сорта мяса и рыбы, животные жиры и желток куриного яйца. Недопустимо включать в рацион жареные, копченые и маринованные продукты. Исключить следует концентрированные грибные супы. Отказаться нужно от мучных и сдобных изделий, а также от кисло-сладких сортов ягод. Негативно сказывается на состоянии желчного пузыря крепкий кофе и чай, а также черный шоколад. Недопустимы спиртные напитки, маринады и пряности.
Таблица – Диета №5 при желчнокаменной болезни – образцовое меню
овсянки с оливковым маслом
стакан чая с молоком
порция вегетарианского супа
приготовленные на пару овощи (желательно морковь)
отвар диких роз с хлебом или сухариками
котлеты из капусты и моркови с растительным маслом
Полезно за 2 часа до сна выпивать стакан кефира. Жирность должна быть не более 2%.
Если пациент положительно реагирует на изменение диеты, стол вводят в течение длительного периода времени. Минимальная продолжительность – 5 недель или до тех пор, пока не наступит постоянная ремиссия. Продолжительность употребления обусловлена максимальным приближением диеты №5 к нормальному здоровому питанию.
Этот курс проводится длительное время в течение 1,5-2 лет. Питание и ингредиенты могут быть изменены в соответствии с основными рекомендациями диеты.
Диета №5 после удаления желчного пузыря
Многие люди, которые подвергаются удалению желчного пузыря, испытывают некоторые осложнения в дальнейшем. Исследования показали, что 10 – 30% пациентов, перенесших удаление желчного пузыря, страдают от диареи. Это осложнение должно проходить само по себе в течение определенного периода времени. Но бывают случаи, когда этот неприятный симптом сохраняется в течение многих лет.
При здоровом желчном пузыре секреция и поток желчи находятся под контролем гормона, называемого холецистокинином. Как только желчный пузырь удален, этот гормон больше не контролирует поток желчи. Было обнаружено, что после удаления желчного пузыря поток желчи является непрерывным.
Желчные соли необходимы для переваривания и поглощения жира. Если человек, перенесший операцию по удалению желчного пузыря, употребляет в пищу продукты с высоким содержанием жиров, происходит плохая усвояемость, что может привести к жирной диарее. Исследования показали, что содержание жира в стуле выше у людей, у которых был удален желчный пузырь.
Количество калорий, обеспечиваемых жиром, должно быть ограничено менее чем 30% от общего рациона.
Употребление овощей имеет особое значение. При удалении желчного пузыря помощь кишечнику более актуальна. Приготовленные овощи легче усваиваются и помогают снизить кислотность, вызванную желчью.
Сырые овощи более сложны для переваривания. Хотя они приносят такое же количество клетчатки, лучше не усложнять работу кишечника.
Желчная диета должна содержать около 30 г липидов в день, то есть менее 25% от общего количества.
Организм человека имеет особенность легко приспосабливаться к изменениям, со временем привычный образ жизни восстанавливается. Очень важно следовать рекомендациям врача, чтобы избежать повреждения пищеварительного тракта. Около 95% людей, у которых был удален желчный пузырь, смогли вернуться к нормальному питанию в течение короткого времени.
Лечебный рацион
Меню диеты №5 (режим питания)
Среда
Пост на кефире. Нужно взять 1-1,5 литра 1%-го кефира и употребить его за 5-6 приемов в течение дня. Допустимо также пить воду и несладкий чай.
Воскресенье
Пост на зеленых яблоках. Полтора килограмма разделить на 6 приемов в течение дня. Нужно пить много чистой негазированной воды и несладкого чая.
Такая диета поможет улучшить состояние желчного пузыря и протоков, снизить уровень холестерина.
Плюсы и минусы
В стационарных условиях пациентов кормят четыре раза в день. На завтрак приходится 25-30% суточной калорийности, на обед – 35-40%, на полдник – 10-15% и на ужин – 25-30%. Аналогично нужно поступать и в домашних условиях. Особое внимание необходимо уделить завтраку, поскольку утром энергозатраты являются максимальными, а к вечеру они снижаются.
В ежедневном рационе должны присутствовать фрукты и овощи. Белковая пища должна присутствовать 1-2 раза в день. Рыбные и мясные блюда должны сочетаться с овощами. Чем разнообразнее будет рацион, тем лучше. Но основной упор нужно делать не на количество, а на качество с медицинской точки зрения.
Номерная система диет направлена на лечение зафиксированных заболеваний, без учета потребностей конкретного пациента. Данный вариант удобен для организации коллективного, но не индивидуального питания. В современной диетологии диеты по Певзнеру уже считаются устаревшими, т. к. они рассчитаны преимущественно на обобщенные модели заболеваний, а не на больных, которые могут страдать несколькими недугами. На практике пациенты часто не «вписываются» в установленную модель болезни, поэтому и диета им не подходит.
Реабилитация после удаления желчного пузыря
После удаления желчного пузыря, повышается риск обострения уже имевшихся до операции хронических заболеваний органов пищеварения и также возможно развитие новых, например, постхолестэктомического синдрома. Предотвратить возможные осложнения в послеоперационный период поможет профилактическое наблюдение и лечение у гастроэнтеролога. Для удобства пациентов гастроэнтерологами ГЦ «Эксперт», имеющими большой опыт лечения пациентов с желчнокаменной болезнью на различных стадиях, разработана лечебно-диагностическая программа для реабилитации после удаления желчного пузыря желчного пузыря (холецистэктомии).
Для кого предназначена программа?
Для людей, которым удалили желчный пузырь.
Цели программы
Стоимость и длительность программы
Стоимость программы по специальной цене 16 400 руб. (по прайс-листу 21 800 руб.).
Программа проводится в течение 3 месяцев поэтапно. Количество визитов – 2.
Что входит в программу «Реабилитация после удаления желчного пузыря?»
Как проводится диагностика и лечение по программе?
В ходе программы врачи центра проведут обследование, разъяснят его результаты, подберут необходимое лечение и дадут диетические рекомендации.
На первом визите в центр вы пройдете углубленное обследование, в которое включены все необходимые исследования и анализы – УЗИ брюшной полости, эластография печени, видеогастроскопия с гистологическим исследованием, анализы крови и консультация гастроэнтеролога для назначения лечения. Исследования проводятся строго натощак по предварительной записи.
На втором визите вы сдадите лабораторные анализы для контроля проведенного лечения и адаптации организма к жизни без желчного пузыря и пройдете повторную консультацию гастроэнтеролога, на которой узнаете об итогах лечения и получите дальнейшие рекомендации.
Что вы получите в результате?
Преимущества программы «Реабилитация после удаления желчного пузыря»
Диагностическое оборудование «ГЦ Эксперт»
УЗИ брюшной полости и эластография сдвиговой волны проводятся с помощью ультразвукового аппарата экспертного класса Philips Epiq 5 с функцией эластографии сдвиговой волной.
Видеогастродуоденоскопия проводится с помощью высокоточной видеоэндоскопической системы PENTAX, оснащенной технологией цифрового улучшения изображения i-Scan, позволяющей выявлять предраковые и другие изменения слизистой на ранних этапах для предотвращения развития и своевременного лечения хронических и онкологических заболеваний желудочно-кишечного тракта.
В программе принимают участие врачи нашего центра
Гастроэнтеролог, терапевт
Врачи УЗИ
Врачи-эдоскописты
Реабилитация после холецистэктомии является важным звеном в лечении желчнокаменной болезни и обеспечивает успех лечения и профилактику послеоперационных осложнений. Позаботьтесь о своем здоровье и запишитесь на программу по тел. +7(812) 4263388 или через форму на сайте.