в каком возрасте в среднем истощаются запасы железа у ребенка
Дефицит железа и его отрицательное влияние на развитие детей раннего возраста. Диетологические возможности постнатальной коррекции дефицита железа
Железодефицитные состояния (ЖДС) — важная проблема педиатрии. В первую очередь, это обусловлено широкой распространенностью данных состояний среди населения нашей планеты. По данным ВОЗ, дефицит железа (ДЖ) имеет около 1,5 млрд человек, и только половина этих случаев приходится на долю его явного дефицита, то есть железодефицитную анемию (ЖДА) [1–3].
В материалах United Nations Administrative Committee on Coordination/Sub-Committee on Nutrition and International Food Policy Research Institute. Fourth Report of the World Nutrition Situation отмечено, что в странах с низким социально-экономическим уровнем у детей, страдающих различными дефицитными состояниями, ДЖ является самым частым микронутриентным недостатком. В индустриализированных странах, несмотря на то, что дефицитные состояния в последние годы стали встречаться значительно реже, ЖДА остается самой распространенной формой анемии у детей раннего возраста [4, 5].
Наиболее «уязвимы» по развитию ЖДС дети раннего возраста, подростки и беременные женщины. Так, в России, по данным различных авторов, частота ЖДА колеблется от 6% до 40% среди детского населения [6–8] и от 15% до 56% у беременных женщин [9].
Такая высокая распространенность ЖДА среди лиц этих категорий обусловлена тем, что основными причинами развития ЖДС чаще всего являются алиментарные факторы (нарушение сроков введения продуктов прикорма, дефицит питания, нерациональное питание), интенсивный рост и повышенная потребность в железе [6–10]. У девочек-подростков к вышеназванным причинам следует добавить еще и потерю железа вследствие наступления менструаций. В работе Bruner A. B. et al. (1996) отмечено, что у девочек после десятилетнего возраста потребность в железе возрастает на 70% и ДЖ развивается у 25% девочек-подростков в США [11].
Особенно чувствительны к недостаточности железа дети второго полугодия и второго года жизни [10]. В исследовании, проведенном в Institute for Nutrition Research, University of Oslo (2004), показано, что в Норвегии частота выявления ЖДА у детей первого полугодия жизни составляет 3%, во втором полугодии увеличивается втрое и составляет 10%, незначительно увеличиваясь к двум годам до 12% [12].
Этот возрастной период с физиологических позиций рассматривают как критический период в жизни ребенка, который характеризуется бурным ростом, активным формированием адаптивного иммунного ответа. Именно этот период по времени совпадает с последней фазой «рывка» в развитии головного мозга, когда завершается процесс формирования гиппокампа, осуществляется активный дендритогенез, синаптогенез и миелинизация. Поэтому любой, даже самый незначительный дефицит нутриентов, перенесенный малышом в этот период, может иметь ряд негативных последствий для становления психомоторных, предречевых и речевых навыков, абстрактного мышления, памяти и поведения.
Результаты исследований последних лет показывают, что не только ЖДА, но и ДЖ без анемии может иметь долгосрочное отрицательное влияние на развитие умственных способностей и поведение ребенка, причем некоторые из этих эффектов могут быть необратимыми [11, 13, 14].
Основные понятия и критерии диагностики ЖДС
Развитие ДЖ в организме имеет определенную стадийность. Выделяют три последовательно развивающиеся стадии ЖДС: прелатентный дефицит железа (ПДЖ), латентный дефицит железа (ЛДЖ) и ЖДА [6, 15].
ПДЖ характеризуется только снижением содержания железа в депо при сохранении транспортного и гемоглобинового фондов. По мнению главного детского гематолога РФ Румянцева А. Г., отсутствие клинических проявлений и четких критериев диагностики позволяет считать, что это состояние не имеет практического значения [15].
ЛДЖ составляет 70% всех ЖДС и представляет собой функциональное расстройство с отрицательным балансом железа, а не болезнь. На этой стадии происходит обеднение депо железа, которое может быть охарактеризовано с помощью определения сывороточного ферритина (СФ). В норме концентрация ферритина в сыворотке тесно коррелирует с его запасами в депо, при этом концентрация ферритина, равная 1 мкг/л, соответствует 10 мкг железа в депо. Уровень СФ зависит не только от количества железа в тканях депо, но и от скорости высвобождения ферритина из тканей. На сегодняшний день СФ является единственным международно признанным маркером запасов железа в организме человека.
При обеднении депо снижается поступление железа к клеткам эритроидного ростка и ограничивается продукция эритроцитов. При ЛДЖ имеется характерная клиническая картина — сидеропенический синдром, но гемоглобин остается в пределах нормальных значений [10].
По рекомендации ВОЗ (1998) биохимическим маркером ЛДЖ служит уровень СФ, концентрация которого при данном состоянии меньше 12 мкг/л (у детей до 1 года
Н. М. Богданова, кандидат медицинских наук, доцент
Е. М. Булатова, доктор медицинских наук, профессор
Т. В. Габрусская
А. В. Верхососова, главный технолог ЗАО «Завод детских мясных консервов «Тихорецкий»»
СПбГПМА, Санкт-Петербург
Анемия у детей
Содержание статьи
Анемией в педиатрии называется состояние (как правило, симптом какой-либо болезни), при котором у детей в крови снижен уровень гемоглобина, по сравнению с нормальными показателями. Обычно эта патология сопровождается снижением эритроцитов – красных кровяных клеток, переносящих гемоглобин.
Гемоглобин – это важнейший железосодержащий белок, функция которого – доставка кислорода к тканям и органам. Поэтому анемия опасна в первую очередь тем, что у детей в таком состоянии весь организм подвергается кислородному голоданию. То, насколько снижен гемоглобин, определяет выраженность и тяжесть клинической картины.
Анемия имеет и другие названия – «малокровие», «болезнь усталой крови».
Второе название связано с тем, что главный симптом патологии – это постоянное ощущение усталости и упадка сил.
Распространенность в мире
Во всем мире анемии подвержено почти 25% населения, наибольшая распространенность – среди детей дошкольного возраста (47,4% или 293 млн). У школьников это состояние выявляется в 25,4% случаев (305 млн). У 9 из 10 детей дошкольного возраста анемия обуславливается дефицитом железа в организме, а у одного (или в 10% случаев) это симптом какой-либо патологии, например лейкемии. Источник:
WHO Global Database on Anaemia Geneva,
World Health Organization, 2008
Нормы содержания гемоглобина в крови для детей до 18 лет
| Возраст ребенка | Норма содержания гемоглобина на единицу крови, г/л |
|---|---|
| 0-2 недели | 125-220 |
| 0,5-1 месяц | 115-180 |
| 1-2 месяца | 90-130 |
| 2 месяца – 0,5 года | 95-140 |
| 0,5-1 год | 105-140 |
| От 1 до 5 лет | 100-140 |
| От 5 до 12 лет | 115-150 |
| Более 12 лет | 115-160 |
Причины появления анемии у детей
Данный диагноз может быть поставлен по различным причинам, среди которых:
Виды анемии у детей
Существует несколько классификаций этого заболевания.
По причине возникновения анемия бывает:
По типу заболевания выделяют следующие его виды:
Заболевание может быть связано с недостаточной выработкой эритроцитов костным мозгом. К этому виду патологии относятся следующие подвиды:
Анемии у детей также разделяются на степени тяжести по содержанию гемоглобина (Hb) в крови: у ребенка может быть легкая форма болезни (110-90 г/л), средняя (90-70 г/л), тяжелая (70-50 г/л), сверхтяжелая (до 50 г/л).
Также у ребенка может быть скрытая анемия, которая напоминает по проявлениям другие формы заболевания, но симптоматика при этом проявляется существенно реже.
Симптомы анемии у детей
Вне зависимости от типа анемии, у ребенка могут быть следующие признаки патологии, особенно при длительном ее течении:
Методы диагностики анемии у детей
Основной метод исследования при подозрении, что у ребенка присутствует анемия, – это лабораторные анализы. Так, в клиническом анализе крови сразу видно снижение уровня гемоглобина – менее 110 г/л, а также Er, ЦП сывороточного железа, концентрации ферритина, содержания витаминов, билирубина, насыщения трансферрина железом.
Иногда для установления точной причины симптоматики нужна биопсия костного мозга с последующим гистологическим исследованием.
Диагностика позволяет установить степень тяжести и форму анемии. По ее результатам ребенку могут потребоваться консультации у узкопрофильных врачей (нефролога, гастроэнтеролога, гинеколога и др.), обследования почек (УЗИ) и органов ЖКТ (УЗИ брюшной полости, ЭГДС).
Лечение анемии у детей
Когда анемия у детей является не самостоятельным заболеванием, а симптомом другой патологии, все меры направляются на лечение первичного очага. В других же случаях первое, что должны делать родители, если у ребенка анемия, – это скорректировать его рацион. Необходимо не только сбалансированное питание, но и правильный режим приема пищи.
Детям старшего возраста рекомендуется употреблять больше говядины, печени, морепродуктов, зелени, бобовых, зеленых овощей и фруктов, овощных и фруктовых соков (свежевыжатых, а не пакетированных).
Если анемией болеет грудной младенец, находящийся на вскармливании материнским молоком, то нужно в первую очередь скорректировать рацион матери – включить в него не только богатые железом продукты, но и препараты железа, поливитаминные комплексы. Не следует затягивать с введением прикорма – мясного пюре, яичного желтка, фруктовых и овощных соков, овощей. Когда ребенок – на искусственном вскармливании, то педиатр должен назначить специальную молочную смесь с повышенным содержанием железа.
Клинические рекомендации для детей при анемии также включают дополнительный сон, достаточные прогулки на свежем воздухе, УФО, массаж, ежедневную гимнастику.
При анемии также проводится медикаментозное лечение, включающее препараты железа, поливитаминные комплексы на срок в среднем 1,5-2,5 месяца или до нормализации у детей клинических показателей крови. Если случай тяжелый, врач может назначить гемотрансфузию (переливание эритроцитарной массы). Источник:
М.В. Эрман
Железодефицитные анемии у детей
// Здоровье – основа человеческого потенциала: проблемы и пути их решения, 2013
Осложнения заболевания
Если анемия у ребенка существует длительное время, то ее последствиями могут быть: выпадение волос, высокая ломкость ногтей. Тяжелая форма патологии может приводить к повышенной кровоточивости (геморрагический синдром), потерям сознания.
Профилактика анемии у детей раннего и старшего возраста
Профилактировать это заболевание можно еще на антенатальном этапе, то есть во время внутриутробного развития плода. Будущая мать должна полноценно питаться, достаточное время проводить на свежем воздухе, принимать витаминно-минеральные комплексы, обязательно содержащие железо.
Когда ребенок рождается, необходимо обеспечить ему грудное вскармливание примерно до 1 года, вовремя вводить прикормы, профилактировать болезни раннего возраста. Важен также правильный уход и режим дня. Если новорожденный относится к группе риска по какому-либо заболеванию, нужны специальные лечебно-профилактические курсы.
Для детей школьного возраста наиболее важен рацион. В нем должно быть как можно больше зеленых фруктов и овощей, содержащих фолиевую кислоту, зерновых продуктов (особенно гречневой крупы). Гречка рекомендуется еще и потому, что содержит много железа. Также для профилактики следует принимать поливитаминные комплексы, в которых содержится фолиевая кислота в сочетании со всеми витаминами группы В.
Источники:
Коррекция дефицита железа у детей
Целью терапии железодефицитной анемии (ЖДА) является устранение дефицита железа и восстановление его запасов в организме. Добиться этого можно только при ликвидации причины, лежащей в основе ЖДА в организме.

Основные принципы лечения ЖДА сформулированы Л. И. Идельсоном в 1981 г.:
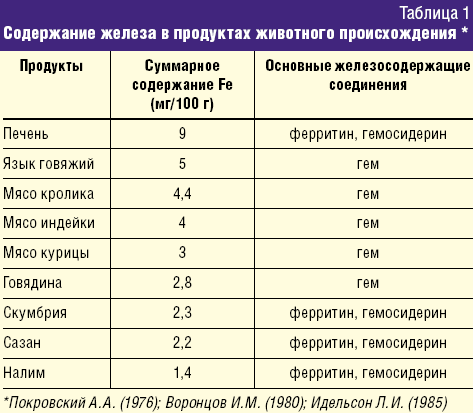
Ранее существовало мнение, что дефицит железа можно устранить назначением диеты, содержащей яблоки, гречневую крупу, гранаты и другие продукты растительного происхождения, содержащие железо. Однако в 60-е гг. ХХ века исследователями было доказано, что железо, содержащееся в продуктах в виде гема (мясо, печень, рыба), лучше усваивается в организме, чем из других соединений. Около 90% железа всасывается в 12-перстной кишке, остальное – в верхнем отделе тощей кишки. При железодефицитных состояниях абсорбционная поверхность тонкого кишечника увеличивается. Железо всасывается в 2-х формах:
Количество железа, поступающее в течение суток с пищей, содержит около 10–12 мг железа (гемовое + негемовое), но только 1–1,2 мг микроэлемента из этого количества абсорбируется. Установлено, что биодоступность гемового железа в пищевых продуктах более высокая, чем из негемовых соединений, и составляет 25–30%.
Большая часть поступающего с пищей железа представлена негемовой формой. Биодоступность железа из злаковых, бобовых, клубневых, овощей и фруктов значительно ниже, чем из гемовых соединений, и во многом зависит от преобладания в рационе факторов, ингибирующих либо потенцирующих кишечную ферроабсорбцию (табл. 3).
Несмотря на высокое содержание железа в части продуктов растительного происхождения, они не в состоянии обеспечить им организм ребенка. Присутствующие в продуктах питания растительного происхождения вещества (танины, фитины, фосфаты) образуют с Fe (III) нерастворимые соединения и выводятся с калом. Имеются также сведения о неблагоприятном влиянии на абсорбцию железа пищевых волокон, которыми богаты крупы, свежие овощи, фрукты. В кишечнике пищевые волокна практически не перевариваются, железо фиксируется на их поверхности и выводится с калом. Напротив, повышают биодоступность железа аскорбиновая кислота, животный белок (мясо, рыба), которые увеличивают абсорбцию микроэлемента. Необходимо отметить также, что продукты из мяса, печени, рыбы, в свою очередь, увеличивают всасывание железа из овощей и фруктов при одновременном их применении.
Полноценная и сбалансированная по основным ингредиентам диета позволяет лишь «покрыть» физиологическую потребность организма в железе, но не устранить его дефицит.
Естественной профилактикой ЖДА у детей первых месяцев жизни является исключительно грудное вскармливание до 4–6 мес. Известно, что концентрация железа в женском молоке составляет всего 0,2–0,4 мг/л, однако абсорбция железа из него достигает 50%, что обеспечивает потребность ребенка первых 4–6 мес. К моменту удвоения массы тела ребенка (5–6 мес) антенатальные запасы железа в его организме истощаются.
С целью профилактики ЖДА при искусственном вскармливании целесообразно у детей, относящихся к группе риска по развитию ЖДА, использовать смеси, обогащенные железом. Они назначаются доношенным детям, относящимся к группе риска (из двойни, тройни, имеющих большую прибавку в массе), начиная с 3–5 мес жизни, а недоношенным – с 1,5–2 мес. Содержание железа в смесях для искусственного вскармливания детей первого полугодия жизни составляет 3–5–8 мг/л смеси, а для детей второго полугодия – 10–14 мг/л.
Включение в питание детей продуктов прикорма, обогащенных железом (фруктовые соки, фруктовые и овощные пюре, инстантные каши), заметно повышает количество железа, поступающего с пищей в организм ребенка.
Детям в возрасте 4–6 мес, находящимся на грудном вскармливании, и младенцам после 6 мес жизни, не получающим обогащенное железом питание, целесообразно назначать препараты железа в профилактической дозе 1–2 мг/кг/день до 12–18 мес жизни.
ЖДА у детей раннего возраста связывают с ранним использованием в пищу коровьего или козьего молока, содержащего высокий уровень белка. Следует отметить, что развитие ЖДА у этих детей связано не только с низким уровнем железа в коровьем молоке, плохим его усвоением, но и потерей железа за счет микродиапедезных кишечных кровотечений. Многочисленными исследованиями отмечена взаимосвязь между количеством употребляемого неадаптированного продукта (молока, кефира) и степенью выраженности микродиапедезных кишечных кровопотерь у младенцев. Отмечено, что чувствительность к неадаптированным продуктам уменьшается с возрастом и после 2-х лет жизни микродиапедезных кишечных кровотечений на фоне приема коровьего молока не отмечается. Механизм, лежащий в основе повышенной экскреции гемоглобина с калом на фоне приема неадаптированных молочных продуктов, у детей раннего возраста точно не известен. Часть авторов связывают микродиапедезные кишечные кровотечения с непереносимостью белков коровьего молока.
Выбору препарата для коррекции ЖДА придается особое значение, поскольку длительность лечения может составлять от нескольких недель до нескольких месяцев. При этом важны не только эффективность, но и отсутствие побочных эффектов и осложнений, приверженность к проводимой терапии, особенно в педиатрической практике.
В настоящее время все препараты железа разделяют на две группы (табл. 4):
Терапия железодефицитных состояний должна быть направлена на устранение причины и одновременное восполнение дефицита железа лекарственными Fe-содержащими препаратами.
Терапия железодефицитных состояний должна проводиться преимущественно препаратами железа для приема внутрь.
Пероральный прием препаратов Fe:
Парентеральное введение препаратов железа показано лишь по специальным показаниям (синдром нарушенного кишечного всасывания, состояние после обширной резекции тонкого кишечника).
Требования к препаратам железа для приема внутрь, применяемым в детской практике:
Детям раннего возраста предпочтительно назначение железосодержащих препаратов, выпускаемых в форме капель, сиропа. Хороши для детей этой возрастной группы Актиферрин (капли, сироп), Мальтофер (капли, сироп), Феррум Лек (сироп), Гемофер (капли) (табл. 5).
Для детей подросткового возраста лучше всего назначать препараты железа типа Феррум Лека (жевательные таблетки) или Тардиферона и Ферроградумента, которые медленно всасываются, обеспечивая пролонгированную и равномерную абсорбцию медикаментозного железа в кишечнике. Как правило, эти препараты хорошо переносятся больными.
После выбора железосодержащего препарата и способа его применения необходимо определить ежедневную суточную дозу лекарственного средства и кратность приема (табл. 6).
Рекомендуемые дозы двухвалентного железа рассчитаны на основе данных, свидетельствующих, что лишь 10–15% поступающего в организм железа всасывается.
Препараты железа (III) – ГПК используются у детей с ЖДА разного возраста в терапевтической дозе 5 мг/кг/сут.
При латентном дефиците железа все препараты железа используются в половинной терапевтической дозе.
Профилактические дозы препаратов железа:
Известно, что лечение солевыми препаратами может сопровождаться расстройствами стула, в связи с чем терапию препаратами двухвалентного железа необходимо начинать с дозы, равной 1/4–1/2 от расчетной терапевтической, с последующим постепенным достижением полной дозы в течение 7–14 дней. Темп «постепенного наращивания» дозы до терапевтической зависит как от выраженности дефицита железа, так и от состояния желудочно-кишечного тракта и индивидуальной переносимости препарата. Данная методика позволяет подобрать индивидуальную дозу в зависимости от переносимости и снизить риск побочных эффектов терапии солевыми препаратами железа.
Хорошо известно, что солевые препараты железа в просвете кишечника взаимодействуют с компонентами пищи, лекарствами, затрудняя абсорбцию железа. В связи с этим солевые препараты железа рекомендуют назначать за 1 ч до приема пищи. Назначение препаратов Fe (III) – ГПК не требует применения методики постепенного наращивания дозы. Препараты этой группы назначаются сразу в полной дозе вне зависимости от еды, поскольку пища не влияет на их абсорбцию.
Терапевтический эффект при пероральном приеме железа появляется постепенно. Вначале отмечается клиническое улучшение и лишь спустя некоторое время происходит нормализация гемоглобина. Первым положительным клиническим признаком, появляющимся при лечении препаратами железа, является исчезновение или уменьшение мышечной слабости. Последнее обусловлено тем, что железо входит в состав ферментов, участвующих в сокращении миофибрилл. На 10–12 день от начала лечения повышается содержание ретикулоцитов в периферической крови. Повышение гемоглобина может быть постепенным либо скачкообразным. Чаще всего начало подъема уровня гемоглобина происходит на 3–4 нед от начала терапии. Как показали многочисленные исследования, исчезновение клинических проявлений заболевания отмечается к 1–2 мес терапии, а исчезновение тканевой сидеропении наступает на 3–6 мес лечения. Суточная доза элементарного железа после нормализации уровня гемоглобина должна соответствовать 1/2 терапевтической дозы (табл. 7). Раннее прекращение лечения препаратами железа, как правило, приводит к рецидивам ЖДА. Длительность основного курса лечения препаратами железа составляет 6–10 нед в зависимости от степени тяжести выявленной железодефицитной анемии. Продолжительность профилактического курса препаратами железа с целью создания депо железа в организме составляет:
Критерии эффективности лечения препаратами железа:
Рефрактерность железодефицитной анемии обусловлена неадекватностью назначаемой терапии или анемией, не связанной с дефицитом железа!
Парентеральные препараты при лечении железодефицитной анемии должны использоваться только по строгим показаниям!
Показания к парентеральному введению препаратов железа:
Парентеральные препараты лучше использовать не ежедневно, а с интервалом в 1–2 дня. При этом в первые 1–3 введения можно использовать половинную дозу.
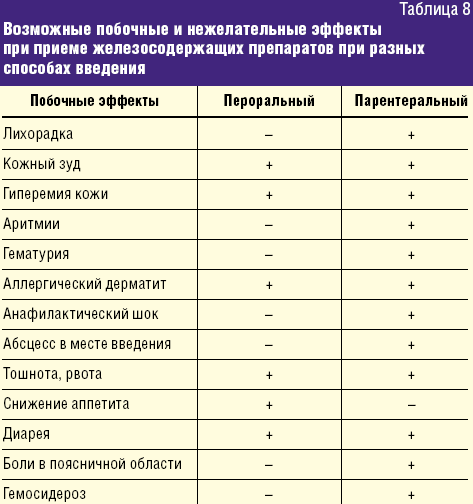
Учитывая длительность проведения ферротерапии, выбор препаратов для коррекции ЖДА у детей раннего возраста требует особого внимания. Как солевые препараты железа, так и препараты Fe(III) — ГПК полимальтозного комплекса являются эффективными при терапии ЖДС. Побочные и нежелательные явления при пероральной ферротерапии ЖДА в основном связаны с превышением рекомендуемых доз и чаще проявляются диспепсией. Побочные реакции и нежелательные эффекты, которые могут развиться при ферротерапии у детей, суммированы в таблице 8.
Парентеральные препараты железа должны применяться только строго по специальным показаниям.
Переливания крови или эритроцитарной массы при ЖДА проводятся крайне редко и строго по жизненным показаниям. Критериями для гемотрансфузии является снижение гемоглобина ниже критического уровня в сочетании с признаками нарушения центральной гемодинамики, геморрагического шока, анемической прекомы, гипоксического синдрома (табл. 9). Гемотрансфузия может проводиться и при значениях гемоглобина и гематокрита выше критических, если имеет место массивная острая кровопотеря.
Эффект от гемотрансфузий при ЖДА кратковременный. Отмечено отрицательное влияние гемотрансфузий на эритропоэз. К тому же сохраняется высокий риск трансфузионного инфицирования реципиента. При наличии витальных показаний для заместительной гемотрансфузии предпочтение отдается эритроцитарной массе или отмытым эритроцитам из расчета 10–15 мл/кг массы. Детям старшего возраста обычно переливают от 150 до 250 мл. Цельную кровь в последние годы в педиатрической практике не используют.
Профилактика ЖДА у детей включает:
1. Антенатальную профилактику:
2. Постнатальную профилактику:
Вакцинация детей с ЖДА проводится после нормализации уровня гемоглобина.
Снятие с диспансерного учета осуществляется через год.
И. Н. Захарова, доктор медицинских наук, профессор
Н. А. Коровина, доктор медицинских наук, профессор
А. Л. Заплатников, доктор медицинских наук, профессор
Н. Е. Малова, кандидат медицинских наук
РМАПО, Москва