в каком возрасте появляются полипы в кишечнике
Полипы прямой кишки у детей
Содержание статьи
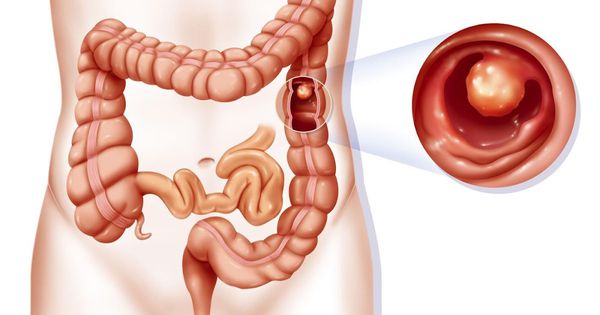
Полип (от лат. polypus) – шаро-, грибовидное или разветвленное образование на слизистой оболочке. Может иметь широкое основание или тонкую ножку длиной от 5 мм до 3 см. Мягкое, покрыто слизью, темно- или серо-красного цвета, иногда – желтоватое.
Общие сведения о заболевании
Полипы прямой или толстой кишки у детей бывают одиночными либо множественными. Во втором случае заболевание носит название «полипоз».
Новообразования могут перерождаться в злокачественные опухоли, поэтому недуг принято считать предраковым состоянием. Помимо этого, полипы провоцируют парапроктит, воспаления и трещины в кишечнике. По этим причинам обращение к врачу должно быть немедленным при первых подозрениях и симптомах.
Размеры новообразований варьируются от 3 мм до 4 см, но в редких случаях они могут быть больше. Одиночная опухоль может никак не проявляться годами, клиническая картина становится ярче при полипозе. Источник:
Е.А. Лаптева, И.В. Козлова, Ю.Н. Мялина, А.Л. Пахомова
Полипы толстой кишки: эпидемиология, факторы риска, критерии диагностики, тактики ведения (обзор)
// Саратовский научно-медицинский журнал, 2013, т.9, №2, с.252-259
Чаще всего полипы встречаются у детей обоих полов в равной степени в возрасте 3-6 лет.
Причины появления
Полип прямой или толстой кишки может появиться у ребенка по разным причинам:
Симптоматика полипоза
Во многих случаях заболевание никак не проявляется или диагностируется случайно, при проведении исследований по поводу других недугов. Внешние признаки появляются, если развивается воспаление или новообразование повреждается:
При полипозе часто возникает кровотечение, ребенок чаще ходит в туалет, теряет в весе. Иногда, если полипы располагаются близко к анальному отверстию, они могут выпадать при дефекации, ущемляться, провоцируя боль и кровотечение.
Также возможны:
Общее состояние больного обычно не изменяется. В некоторых случаях может появиться анемия. Это происходит, когда полипы расположены высоко и постоянно дают кровотечение. Кровь смешивается с каловыми массами и остается незамеченной.
Диагностика заболевания
Для выявления этого заболевания проводится осмотр области анального отверстия для исключения трещин, которые тоже вызывают болезненные ощущения и кровоточат. Затем выполняется пальцевый ректальный осмотр. Если врач обнаруживает полип даже на такой высоте, все равно проводятся другие обследования, чтобы исключить их наличие еще выше:
Виды патологий
Полипы бывают одиночными и множественными. Во втором случае образования делятся на групповые (располагаются близко друг к другу в одном отделе кишечника) и рассеянные (в нескольких отделах по 1-2).
Методика лечения
Лечение этого заболевания сводится к удалению полипов. Для этого может применяться один из способов:
Иногда методики комбинируются, что зависит от типа и распространенности заболевания. Крайне важен опыт и мастерство хирурга, потому что при неполном удалении образований возможны рецидивы.
Преимущества «СМ-Клиника»
В нашей клинике работают одни из лучших детских проктологов Санкт-Петербурга – врачи высокой квалификации и с внушительным опытом. Имеется современное лечебно-диагностическое оснащение, собственная лаборатория. В послеоперационном периоде дети располагаются в удобных палатах с круглосуточным наблюдением медицинского персонала.
Чтобы записаться на консультацию, позвоните нам.
Источники:
Что такое полип толстой кишки? Причины возникновения, диагностику и методы лечения разберем в статье доктора Кравченко А. Б., эндоскописта со стажем в 10 лет.
Определение болезни. Причины заболевания
Полип толстой кишки (Colon polyp) — это патологическое разрастание железистой ткани на слизистой оболочке толстой кишки в виде объёмного образования.
Вместо термина «полип» врачи стали чаще использовать сочетание «эпителиальное образование», которое указывает на его клеточное строение (гистологическую принадлежность).
При полипах толстой кишки нет таких симптомов, которые бы точно указывали на это заболевание. Может появиться боль в животе неопределённого характера и патологические примеси в кале в виде крови и слизи.
Полипы толстой кишки являются доброкачественными образованиями, но со временем они могут перерождаться в злокачественные. Для профилактики колоректального рака их нужно своевременно выявлять и удалять.
Распространённость
Заболеваемость увеличивается с возрастом, обычно полипы толстой кишки развиваются после 40 лет, но могут возникать и раньше, если есть генетическая предрасположенность. Например, при семейном аденоматозном полипозе толстой кишки (FAP) полипы можно обнаружить уже в подростковом возрасте, в случае наследственного неполипозного колоректального рака (HNPCC) полипы развиваются в 20 – 40 лет.
Факторы риска развития полипов кишечника
Симптомы полипа толстой кишки
Клиническая картина при полипах толстой кишки зависит от таких факторов, как размеры, количество, локализация и гистологическое строение. Одиночные и мелкие, в том числе и множественные полипы, могут ничем не проявляться и быть случайной находкой при колоноскопии. Из-за крупных полипов сужается просвет кишки, что затрудняет нормальное продвижение каловых масс. В этом случае у больных появляются жалобы: боли в животе неопределённого характера, чаще периодические, неустойчивый стул с преобладанием поноса, вздутие живота, общее недомогание, потеря веса.
Патогенез полипа толстой кишки
Согласно одной из принятых теорий развития опухолей, эпителий желудочно-кишечного тракта, как и любая другая часть организма, в процессе жизнедеятельности подвергается воздействию вредных факторов окружающей среды. Из-за этого возникает хроническое воспаление.
Хронический воспалительный процесс в слизистой оболочке кишечника повреждает ДНК клеток, в результате чего в клетках накапливаются генетические мутации. При этом мутации обычно возникают в участках ДНК, ответственных за выживаемость и рост клетки.
Классификация и стадии развития полипа толстой кишки
Классификация полипов толстой кишки по количеству:
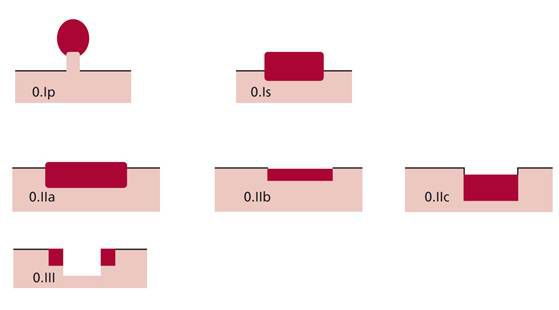
Парижская классификация делит все эпителиальные образования желудочно-кишечного тракта по форме:
Парижская классификация в описании эпителиальных образований толстой кишки позволяет оценивать риск озлокачествления и планировать оптимальный метод удаления:
По микроскопическому типу строения ткани, составляющей полип:
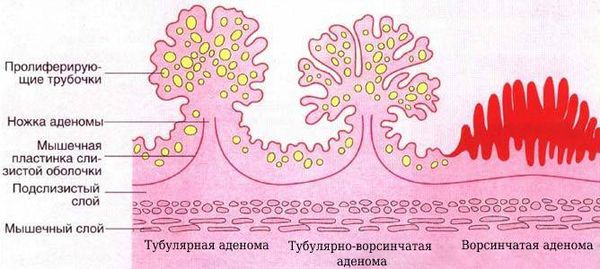
1. Аденомы. Выделяют три гистологических вида:
2. Зубчатые образования. Их так называют из-за характерной «пилообразной» структуры желёз. У зубчатых образований небольшие размеры, они протекают бессимптомно. Выявляются при скрининговой колоноскопии или во время обследования по поводу других заболеваний. Выделяют три основные категории:
3. Ювенильные (гамартоматические) образования. Это врождённые новообразования, которые представляют собой разрастание железистого эпителия и подлежащей соединительной ткани. Встречаются у детей и подростков. Клинически проявляются неустойчивым стулом со склонностью к диарее и периодически возникающими неприятными ощущениями в животе. С течением времени клиническая картина прогрессирует, присоединяется общая слабость и плохой аппетит. Часто течение болезни осложняется толстокишечным кровотечением различной интенсивности. Ювенильные образования обычно не становятся злокачественными.
Осложнения полипа толстой кишки
Количество клеток с предраковыми изменениями зависит от размера аденомы: чем больше размер полипа, тем выше вероятность развития в нём злокачественного процесса. Также имеет значение нарушение местного клеточного иммунитета, накопление мутаций в клетках и др. [10] Генетические мутации и показатели местного иммунитета тканей не проявляются клинически, их можно исследовать только в лабораториях.
Когда полип перерождается в рак, пациент может не заметить никаких изменений, но иногда симптомы нарастают:
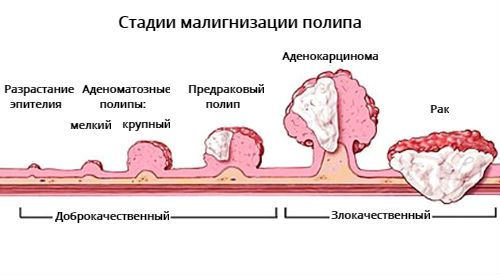
Предраковый полип отличается от аденокарциномы и рака. Предполагается, что в процессе развития аденомы в ней могут появиться клетки аденокарциномы, так образуется предраковый полип. При прогрессии эти клетки начинают прорастать через ножку аденомы, т. е. развивается стадия аденокарциномы. Когда патологические клетки прорастают в толщу стенки кишки, это уже инвазивный рак.
К другим осложнениям можно отнести полную или частичную кишечную непроходимость с появлением запора, вздутия живота, рвоты и других симптомов.
Диагностика полипа толстой кишки
Основными методами диагностики полипа толстой кишки являются анализ кала на скрытую кровь и колоноскопия.
Определение скрытой крови в кале. Исследование выполняется в рамках скрининга колоректального рака и диспансеризации населения в целом. Это наиболее безопасный и простой лабораторный метод диагностики полипов толстой кишки, который основан на определении гемоглобина в кале. Даже минимальные концентрации гемоглобина могут указывать на скрытое, клинически не проявляющееся кровотечение из желудочно-кишечного тракта.
Так как тест может давать ложноположительные и ложноотрицательные результаты, его может оказаться недостаточно для установки диагноза. Чтобы подтвердить или опровергнуть диагноз, нужно провести колоноскопию.
Колоноскопия. Это наиболее информативный метод диагностики полипов толстой кишки. Её рекомендуется делать всем в 45 лет, а если есть факторы риска (полипоз, колоректальный рак у родственников) — раньше. Это инструментальный метод, при котором врач в реальном времени осматривает слизистую оболочку толстой кишки c помощью гибкого эндоскопа. Во время колоноскопии можно детально рассмотреть патологическое образование, взять материал для гистологического исследования или полностью удалить новообразование.
Исследование выполняется после тщательной очистки кишки от содержимого. За 3 – 5 дней до исследования необходимо соблюдать диету с низким содержанием клетчатки. Это значит, что нужно исключить продукты растительного происхождения: фрукты, ягоды, овощи, зелень, злаковые, отруби. Также нужно применять слабительные препараты. Желательно использовать препараты большого или малого объёма (4 или 2 литра раствора) на основе полиэтиленгликоля. Схема дневного приёма может быть двухэтапной или одноэтапной:
В 95 % случаев одной из этих схем достаточно, чтобы очистить слизистую кишки. Нужно лишь учитывать, что двухэтапная схема переносится пациентами легче, так как за один раз нужно принять меньший объём препарата.
Сигмоскопия — исследование, при котором врач осматривает не всю кишку, как при колоноскопии, а только её начальные отделы: прямую и сигмовидную кишку. Имеет такую же точность, как и колоноскопия. Этот метод применяется редко из-за широкого распространения колоноскопии.
Если нет возможности провести колоноскопию, то могут применяться другие методы диагностики:
Лечение полипа толстой кишки
Лечение полипов толстой кишки только хирургическое. Методов лекарственной терапии не разработано.
Чтобы предотвратить развитие колоректального рака, все полипы толстой кишки необходимо удалять. Исключение составляют мелкие гиперпластические полипы в прямой кишке и дистальном отделе сигмовидной кишки (рядом с прямой кишкой).
Метод удаления полипов зависит от технического оснащения клиники, подготовки медицинского персонала и особенностей клинического течения заболевания. Эндоскопическая полипэктомия — наиболее рациональный и безопасный метод удаления эпителиальных новообразований толстой кишки. Когда возможности гибкой эндоскопии были не так обширны, полипы удаляли хирургически: вскрывали брюшную полость и кишку, удаляли полип, после чего ушивали разрезы.
Методика удаления полипов зависит от внешнего вида, размеров и гистологического строения:
Все удалённые полипы, независимо от размеров, необходимо извлечь для гистологического исследования.
Рецидивы полипов после удаления могут возникнуть, если размер удалённого полипа более 40 мм, если в процесс вовлечён илеоцекальный клапан, разделяющий тонкую и толстую кишку, или ранее были неудачные попытки резекции.
Осложнения полипэктомии
Прогноз. Профилактика
Прогноз при полипах толстой кишки будет благоприятным, если их вовремя диагностировать и удалить. Без лечения полип может вызвать колоректальный рак.
Полипы толстой кишки растут медленно: обычно рак развивается примерно через 10 лет после образования небольшого полипа толстой кишки. Но если у пациента есть предрасположенность к наследственному неполипозному колоректальному раку, то озлокачествление происходит быстрее.
Полипэктомия не устраняет факторы риска образования новых полипов кишки, но снижает риски возникновения колоректального рака.
Профилактика развития полипов толстой кишки
Первичная профилактика. Чтобы предотвратить развитие полипов толстой кишки, рекомендуется вести здоровый образ жизни:
Также важно проходить скрининг на выявление злокачественных новообразований толстого кишечника и прямой кишки:
Пациенты с генетической предрасположенностью к наследственному неполипозному колоректальному раку должны проходить обследование на полипы толстой кишки каждые 1–2 года.
Вторичная профилактика проводится, чтобы предотвратить рецидивы. Персональные рекомендации назначают врачи-эндоскописты, онкологи или гастроэнтерологи. Только лечащий врач знает о течении заболевания и сопутствующих патологиях конкретного больного, поэтому именно он определяет стратегию наблюдения пациента и время выполнения повторной колоноскопии.
Полипы в кишечнике
Статья проверена 30.03.2021. Статью проверил специалист: Вотяков Олег Николаевич, хирург, проктолог, флеболог, высшая категория, зам.главного врача, зав. стационаром.
Полипы представляют собой наросты на слизистой оболочке кишечника. Они обычно не вызывают симптомов, но всё же требуют лечения, так как эти образования приводят к развитию рака кишечника приблизительно у 15% пациентов. Некоторые типы полипов имеют риск злокачественного перерождения до 40-50% и выше. Лечение проводится минимально инвазивным эндоскопическим методом. Полип удаляют с помощью колоноскопии.
Виды полипов кишечника
Полип – это доброкачественная опухоль с экзофитным ростом. Термин «экзофитный» означает, что образование растет не в сторону стенки органа, а в сторону его просвета. Оно значительно возвышается над слизистой оболочкой кишечника.
У большинства людей полипы в кишечнике появляются после 40 лет. У мужчин они выявляются чаще, чем у женщин.
Полипы могут быть одиночными или групповыми. Приблизительно в 2 случаях из 3 в кишечнике обнаруживают только один полип. У 5% пациентов диагностируют диффузный полипоз – заболевание, сопровождающееся появлением десятков полипов в разных отделах желудочно-кишечного тракта. Риск развития рака при этой патологии достигает 50%.
Классический полип с точки зрения морфологии относится к тубулярным аденомам. Он растет из железистой ткани. Истинный аденоматозный полип представляет собой вырост слизистой оболочки на ножке или широком основании. Он мягкий, подвижный, смещается вместе с прилегающим участком слизистой оболочки. Такие полипы крайне редко кровоточат или изъязвляются.
В кишечнике также могут обнаруживаться другие варианты полипов:
Гиперпластические полипы кишечника – мелкие, имеют размер до 5 мм в диаметре. Они не отличаются по цвету от окружающей их слизистой оболочки. Часто трансформируются в злокачественные опухоли.
Ювенильные полипы кишечника – не относятся к аденомам, появляются в молодом возрасте. Они очень крупные, свисают в полость кишки, имеют длинную ножку. Как правило, эти полипы кишечника ярко-красные, могут быть вишневого цвета, содержат множество кист (расширенных желез). Эти образования не трансформируются в рак.
Фиброзные полипы кишечника – состоят не из железистой, а из соединительной ткани. Они плотные, содержат большое количество сосудов, часто воспаляются. Эти образования встречаются не так часто, и они обычно не приводят к развитию злокачественных опухолей.
Виллезные аденомы или ворсинчатые опухоли – образования со значительным злокачественным потенциалом. Даже после удаления эти полипы рецидивируют (появляются в кишечнике повторно) у каждого третьего пациента. Они очень крупные, достигают в диаметре 3-5 см и больше. Встречаются две формы этих полипов:
Узловатая форма – самая распространенная. Выглядит как узел на широком основании, иногда – на ножке.
Стелящаяся форма – по окружности охватывает стенку кишки. Содержит множество мелких узлов.
Ворсинчатые опухоли крупные, содержат много сосудов. Поэтому они легко, и часто обильно кровоточат. Однако ни размер образований, ни интенсивность кровотечений напрямую не отражает риск перерождения в рак.
Причины
Одной конкретной причины, которая могла бы привести к формированию полипов, нет. Однако установлены некоторые факторы, увеличивающие вероятность их появления. Основные из них:
диета с высоким содержанием рафинированных, легко усваиваемых продуктов;
заболевания желчевыводящих путей;
хронические воспалительные заболевания кишечника.
Симптомы
В подавляющем большинстве случаев у пациента нет никаких симптомов.
Появление клинических признаков возможно при достижении размеров полипа 2-3 см и более. Чаще всего симптомами проявляются ворсинчатые опухоли. Это могут быть небольшие кровянистые или слизистые выделения, боли и животе или заднем проходе (в зависимости от того, в каких отделах кишечника располагаются эти образования). Некоторые пациенты жалуются на запоры, диарею, зуд в анусе.
Тяжелые симптомы могут возникать при гигантских ворсинчатых опухолях. Они продуцируют большое количество слизи, что приводит к потерям белка и электролитов. К тому же, длительные кровотечения часто остаются незамеченными и постепенно приводят к развитию железодефицитной анемии. Очень редко они становятся причиной кишечной непроходимости.
Ювенильные полипы протекают без симптомов. Но они могут осложняться кровотечениями в случае повреждения.
Риск рака
Полип кишечника считается облигатным предраковым заболеванием. Из полипа через несколько лет может развиться злокачественная опухоль. Это образование становится причиной колоректального рака – одного из самых частых онкологических заболеваний. Ежегодно в мире регистрируется почти 1 миллион заболевших раком кишечника. В большинстве стран эта патология входит в четверку самых частых онкопатологий, после рака легких, простаты и молочной железы.
Большая часть злокачественных опухолей развиваются из аденоматозных полипов. Малигнизация (злокачественная трансформация) продолжается 5-15 лет. В среднем риск развития рака составляет 15%. Вероятность возникновения онкологического заболевания из полипа размером более 1 см составляет:
2,5% в течение 5 лет;
8% в течение 10 лет;
20% в течение 20 лет.
Разные полипы обладают разным потенциалом перерождения в рак. Их делят на три группы, в зависимости от степени дисплазии:
Степень дисплазии отражает, насколько ткани полипа похожи на нормальные. Чем ближе они по строению к неизмененной слизистой оболочке кишечника, тем ниже риск рака. Но узнать степень дисплазии можно только после гистологического исследования полипа. Его проводят после биопсии или полипэктомии (удаления полипа). Степень дисплазии отражает не только вероятность, но и скорость превращения в злокачественную опухоль. В среднем при легкой дисплазии процесс перерождения занимает 11,5 лет, а при тяжелой – 3,5 лет. Средний возраст пациентов, у которых развивается рак кишечника, составляет 60 лет.
Наибольшим злокачественным потенциалом среди всех полипов обладают ворсинчатые опухоли. Они перерождаются в рак в 40% случаев, если достигают диаметра 2 см. Образования диаметром более 3 см трансформируются в злокачественную опухоль практически в 100% случаев.
Диагностика
Полипы в прямой кишке могут быть обнаружены при пальцевом ректальном исследовании. Обнаруживаются только образования размером не менее 3 мм. Чувствительность метода диагностики – около 70%.
Среди всех полипов чаще всего встречаются тубулярные аденомы. Они обычно не вызывают симптомов, и могут быть обнаружены только в ходе инструментальной диагностики. Основные исследования:
Ректороманоскопия – основной способ диагностики полипов в кишечнике. Подготовка к этому исследованию предполагает проведение серии очистительных клизм. Это эндоскопический метод диагностики, позволяющий осмотреть дистальный отдел кишечника изнутри. Врач может видеть только 25-30 см кишечника. Но именно здесь появляется около 50% всех полипов. Кроме того, приблизительно 80% ворсинчатых опухолей образуются в прямой кишке.
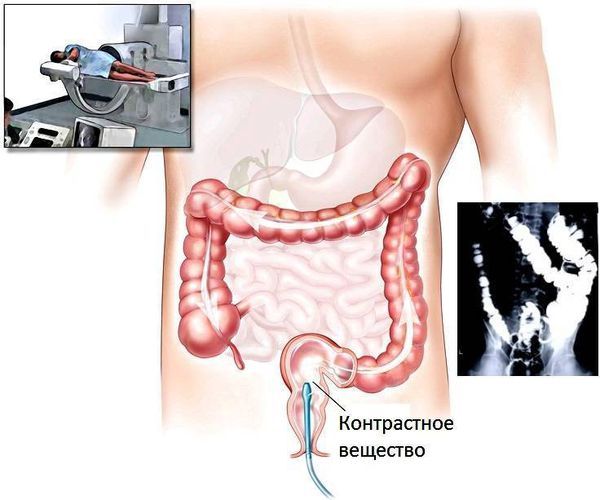
Ирригоскопия – рентгенологическое исследование кишечника с контрастом. Обнаруживает большую часть полипов, но лишь при условии достижения ими диаметра 1 см и более. Легче обнаружить с помощью ирригоскопии образования левой части ободочной кишки. Для повышения чувствительности метода используют приемы нетугого заполнения кишечника или двойного контрастирования.
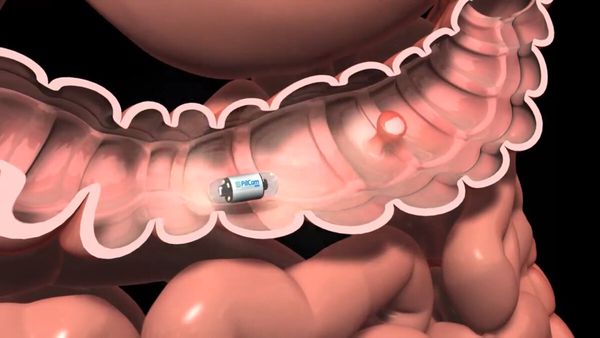
Колоноскопия– лучший вариант диагностики полипов в кишечнике. В большинстве развитых стран применяется как метод скрининга колоректального рака. Даже при отсутствии симптомов колоноскопию стоит делать 1 раз в 10 лет. Врач вводит трубку с видеокамерой в кишечник и осматривает его слизистую оболочку. В ходе колоноскопии возможно не только обнаружение всех полипов в кишечнике, но также их удаление. При необходимости врач может выполнить биопсию – получить образцы тканей из подозрительных участков слизистой оболочки кишечника для гистологического исследования.
Так же в нашей клинике применяют колоноскопию под общим наркозом. Данная процедура поможет вам пройти обследование безболезненно и без неприятных ощущений.
Виртуальная колоноскопия – вариант КТ (компьютерной томографии) с построением трехмерной цифровой модели кишечника. Используется как вариант скрининга колоректального рака. Чувствительность при полипах более 1 см в диаметре превышает 90%, а при образованиях более 0,5 см чувствительность составляет около 80%. Основное преимущество метода – его неинвазивность. Проведение КТ не вызывает никакого дискомфорта у пациента. Но всё же методика менее эффективна для ранней диагностики полипов в кишечнике, чем колоноскопия. Если она используется с целью скрининга, то исследование выполняется 1 раз в 5 лет. К тому же, если в кишечнике будут обнаружены какие-либо образования, пациенту дополнительно потребуется проведение колоноскопии с диагностической или лечебной целью.
Предотвращение рака
В разных странах заболеваемость раком кишечника неодинакова. Она существенно ниже в развитых государствах. Это связано с хорошей организацией скрининга: профилактического обследования населения.
В большинстве случаев симптомы при полипах кишечника отсутствуют, но эти образования могут быть обнаружены в ходе скрининга. Их удаление позволяет снизить риск колоректального рака. Считается, что предотвратить можно около 90% злокачественных новообразований кишечника.
Лучшие варианты скрининга:
колоноскопия 1 раз в 10 лет;
виртуальная колоноскопия (компьютерная томография) 1 раз в 5 лет.
Любой обнаруженный в кишечнике полип подлежит удалению. Исключение составляют образования диаметром менее 5 мм. В этом случае возможно наблюдение с периодическим повторением эндоскопического исследования.
Лечение
Главной целью лечения является профилактика колоректального рака. Методы удаления полипа кишечника:
трансанальная резекция – может быть выполнена только при расположении полипа на расстоянии не более 7 см от края ануса.
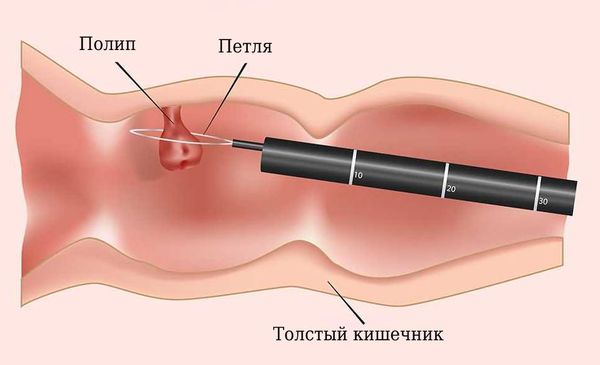
В основном проводится удаление полипов кишечника во время колоноскопии. При мелких полипах врач может выполнить петлевую электроэксцизию, при крупных (более 1,5 см в диаметре) она часто дополняется аргоноплазменной коагуляцией.
Врач набрасывает диатермическую петлю на основание полипа. Он старается удалить его как можно ближе к слизистой оболочке кишечника. Затем петля затягивается. С чередованием режимов «резка» (для рассечения тканей) и «коагуляция» для остановки кровотечения выполняется удаление полипа.
Из-за повреждения крупного сосуда после резекции крупного полипа возникает угроза кровотечения в послеоперационном периоде. Для его предотвращения врач может использовать технику клипирования или лигирования ножки полипа перед иссечением.
При высоком злокачественном потенциале полипа иногда выполняется эндоскопическая петлевая резекция слизистой оболочки кишечника. В ходе процедуры выполняется подслизистое введение жидкости (обычно глицерола с метиленовым синим), чтобы приподнять слизистую оболочку и избежать перфорации стенки кишки. Затем с помощью петли участок слизистой оболочки удаляется вместе с полипом.
Даже после лечения полипов кишечника риск развития колоректального рака у пациента остается более высоким, чем в среднем в популяции. Поэтому в будущем колоноскопия проводится чаще: обычно 1 раз в 5 лет, а если по крайней мере один из удаленных полипов превышал в диаметре 1 см, то 1 раз в 3 года.