в каком году началась реформа здравоохранения в россии
Девять провальных лет. Как российские власти пытались оптимизировать здравоохранение и почему это не получилось
Десять лет назад, в 2010 году, в России началась реформа здравоохранения. Ее тогда называли оптимизацией, и отвечала за нее Татьяна Голикова – бывший министр здравоохранения. Сейчас она занимает должность вице-премьера и возглавляет оперативный штаб по борьбе с коронавирусом. Реформой власти остались недовольны.
«Пациенты справедливо жалуются на плохие условия, очереди к врачам-специалистам и их нехватку. Медицинские работники, в свою очередь, недовольны уровнем заработной платы и высокой нагрузкой», – сказал тогда он.
Как российские власти пытались оптимизировать здравоохранение и почему это не получилось
No media source currently available
Это привело к тому, что после выхода «майских указов» начались сокращения. Так, с 2013-го по конец 2019 года, по данным Росстата, младших медработников стало меньше в 2,5 раза – их количество сократилось с 687 тысяч человек до 265 тысяч; среднего персонала – почти на 10% – с почти 1,5 миллиона человек до 1,3 миллиона; а врачей – на 2,2% – с 578 тысяч человек до 565 тысяч. Отдельно стоит отметить врачей-инфекционистов, их по сравнению с началом медицинской реформы стало на 10% меньше, эпидемиологов – почти в полтора раза. Смертность от инфекций, напротив, выросла на десятую долю процента.
«Было 180 свободных мест, привезли 303 человека»: врачи и пациенты подтверждают вал больных с коронавирусом в московских больницах
Но глобально сокращения начались задолго до 2010-го: в 1990 году в России было 140 тысяч инфекционных коек, в 2012-м – в два раза меньше, всего 70 тысяч, к 2018 году их стало уже 59 тысяч. Заболевших тоже стало меньше, но не настолько (4,4 миллиона в 1990 году, 3,5 миллиона в 2018-м). Зато выросла нагрузка на врачей.
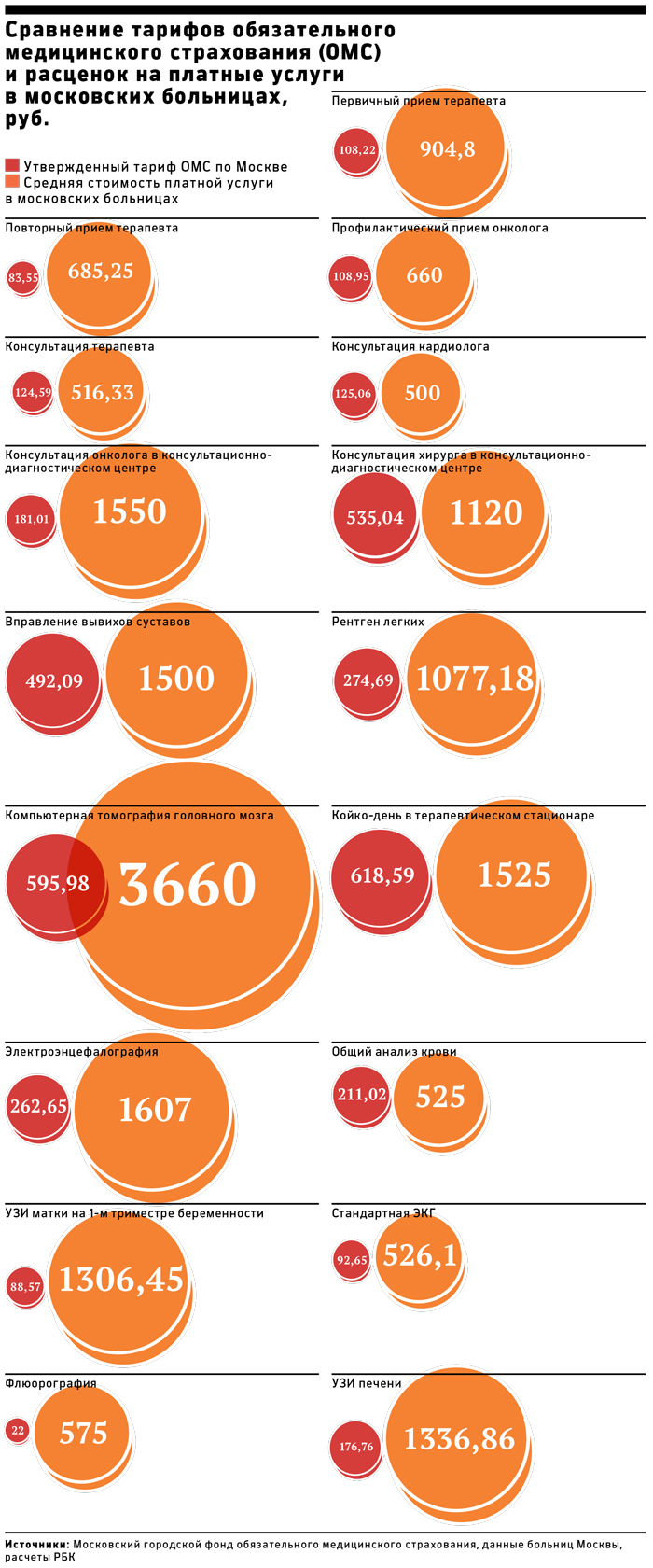
Расходы федерального бюджета на здравоохранение тем временем продолжали снижаться: с 613 миллиардов рублей в 2012-м до 439 миллиардов рублей в 2017-м. Разницу был призван компенсировать Фонд обязательного медицинского страхования. В 2013 году оплату расходов медицинских учреждений включили в страховые тарифы. Медики тогда жаловались, что их услуги по документам стоят в четыре-пять раз меньше, чем на самом деле, и расходы пришлось урезать.
Хоть число больниц и сократилось, а современного, более эффективного медоборудования, закупленного на средства федерального бюджета, стало больше, оказалось, что регионам тяжело поддерживать зарплату врачей на уровне, заданном «майскими указами» Путина. Расходы на содержание медоборудования оказались для многих неподъемными. Врачи продолжали жаловаться на колоссальные нагрузки и не такие уж и высокие зарплаты: после массовых сокращений работы у них меньше не стало.
В ноябре 2019-го чиновники решили, что после девяти лет оптимизации российской медицине нужна модернизация. Новый план должен был в ближайшие четыре года исправить ошибки прежнего: провести инвентаризацию, скорректировать число врачей и разработать новую систему оплаты их труда. Основная нагрузка по реализации должна была лечь на регионы, и неизвестно, чем бы это закончилось, если бы планы властей не скорректировал коронавирус.
Расследование РБК: куда завела Россию реформа здравоохранения
Время – не деньги
Восемь минут – столько уходило у московского онколога-химиотерапевта Сергея Сазыкина на обследование пациента. За это время следовало осмотреть больного, заполнить карту, выписать направление на анализы.
«Что можно сделать за восемь минут?! – удивляется врач. – Я много лет работал в отделении химиотерапии онкологического диспансера, у меня выработалась определенная сноровка, но я не призываю никого повторять этот опыт. За шестичасовую смену – 50 человек, к середине дня так устаешь, что думать о медицине не можешь».
К онкодиспансеру №2, где работал Сазыкин, прикреплены 25 тысяч больных. Такого графика врач не выдержал. В феврале он перешел в дневной стационар при НИИ Рентгенорадиологии: «У нас платные услуги, к нам ходят пациенты, которые хотят принимать химиотерапию под врачебным наблюдением. За смену – десять больных, не больше».
В отличие от стационара, в диспансере больные наблюдались бесплатно. Химиотерапия – самое дорогое лечение после трансплантологии, деньги на лекарства выделялись из городского бюджета, рассказывает Сазыкин. Но год назад пошли разговоры, что до Москвы вот-вот дойдет медицинская реформа, начнется сокращение бюджета.
Вскоре так и случилось.
Нестандартная реформа
Со времен Советского Союза больницы и поликлиники финансировались из бюджета. В 1990-х гг. появился фонд ОМС (обязательного медицинского страхования), куда работодатель стал отчислять определенный процент от зарплаты сотрудников. Сейчас это – 5,1%.
Фонд давал деньги больницам, но ситуация кардинально не поменялась: установленные тарифы на врачебные услуги были низкими и не покрывали расходы, а основная часть денег все равно шла врачам из бюджета. «Это не заставляло врачей работать эффективнее», – поясняет один из инициаторов реформы, профессор Высшей школы экономики (ВШЭ) Игорь Шейман. Экономисты ВШЭ, вспоминает Шейман, еще 10 лет назад предлагали перевести все здравоохранение на одноканальное финансирование: никакого бюджета, только страховые тарифы, но адекватно посчитанные. Базовый закон об ОМС приняли в 2010 году; но сокращать бюджетное финансирование больницам всерьез начали три года спустя, включив оплату расходов медучреждений в страховые тарифы.
Тут-то и начались проблемы: тарифы так и остались низкими, больницы стали испытывать проблемы с деньгами, поясняет на условиях анонимности федеральный чиновник. «ОМС занижено в 4-5 раз. Например, по тарифу стоимость анализа крови – от 29 до 72 рублей. Это возможно сделать? Невозможно! Это же не только кровь, это лаборант, медсестра, пробирка», – жалуется руководитель договорного отдела детской городской клинической больницы №13 Виктор Мелека.
Правительство не решалось повышать тарифы из-за роста налоговой нагрузки на бизнес. Тогда власти большинства российских регионов пошли по непопулярному пути: начали сокращать количество клиник.
Рост зарплат врачей одновременно означал резкое сокращение по другим статьям расходов больниц, так как переход на одноканальное финансирование не оставлял клиникам свободы для маневров, объясняет директор Института экономики здравоохранения при ВШЭ Лариса Попович.
«Минздрав сдал всех без боя. Велел субъектам – действуйте! И систему начали планомерно уничтожать», – возмущается Гузель Улумбекова, глава правления ассоциации медицинских обществ по качеству медицинской помощи (АСМОК).
Согласно докладу «Бюджет здравоохранения 2015–2017 гг. – это полмиллиона дополнительных смертей», выпущенному АСМОК в октябре 2014 года, если сокращения российских больниц продолжатся, то общий коэффициент смертности [показатель демографической статистики, измеряющий уровень смертности населения вне зависимости от его числа] вырастет с 13,1 (по данным 2013 года) до 13,9 (прогноз на 2017 год), что приведет к 526 000 дополнительных смертей.
Борьба с койками
2013 год стал черным для многих российских больниц. По итогам июльского аудита Счетная палата констатировала: в 2013 году клиники по всей России оказались недофинансированы на 19 млрд рублей и были вынуждены спешно ужиматься. В итоге упразднили 35 тыс. коек в стационарах, закрыли 76 поликлиник и 306 больниц; в одной Москве сократили 4 тыс. коек.
В октябре взорвалась «информационная бомба»: на сайте rusmedserver.com был выложен список московских клиник и роддомов, подлежащих закрытию в ближайшее время.
«Мы не хотели это публиковать, потому что тихо плакали в наших кабинетах. Но раз уж это вылилось в публичное пространство, будем плакать все вместе», – такими словами объяснял смысл документа заместитель мэра Москвы Леонид Печатников, сам врач с большим стажем. Сокращения чиновник объясняет переходом на финансирование из фонда ОМС. Московские власти последние два года негласно нарушали закон и продолжали частично финансировать больницы, рассказывает РБК федеральный чиновник, знакомый с ходом реформы. «Москва довольно долго не входила в страховую медицину. Мы просто не соблюдали федеральное законодательство, у нас были возможности финансировать из бюджета», – объясняет эту коллизию Печатников.
В 2015 году городские больницы обязаны перейти на финансирование только по системе ОМС, объяснил Печатников. С этого момента у московских властей остается всего один путь – дотировать напрямую в фонд, что позволяет делать закон «Об обязательном медицинском страховании».
Без денег от города тарифы едва ли покроют стоимость медицинских услуг, опасается Владимир Зеленский, глава Московского городского фонда ОМС. Однако со следующего года дотации в бюджет фонда сокращаются с 22 млрд до 18,4 млрд рублей – такие цифры заложены в рассматриваемый сейчас проект бюджета Москвы.
Выход один – резать
Москва, готовя реформу здравоохранения, привлекла западных экспертов, признался РБК Печатников. Эксперты, по его словам, предложили разные варианты: вывести часть персонала за штат, укрупнить некоторые больницы и сделать их более специализированными.
Корреспонденту РБК удалось встретиться с источником, близким к работавшей по заказу Москвы группе экспертов. По их подсчетам, рассказал он, количество коек в городе распределено неравномерно: в центре – кучно, по краям – пусто, а количество больниц (около ста) вдвое превышает аналоги в Сингапуре и Лондоне. По мнению специалистов, вместо двух устаревших больниц в центре столицы хорошо бы построить один современный медицинский центр. Москва опережает остальные мегаполисы мира и по количеству медиков – функции 14 000 столичных врачей вполне могли бы исполнять 10 000, делится собеседник РБК заключениями экспертов. Вдобавок, следует сократить количество госпитализаций и уменьшить среднее число койко-дней на одного больного – от трех недель до полутора; из 340 городских поликлиник специалисты предлагают сделать 46 «кустов» с разветвленной сетью филиалов. Недобор, по мнению специалистов, существует лишь по одной штатной больничной позиции – медсестрам (по подсчетам АСМОК, в Москве на каждого врача приходится 1,2 медсестры против положенных двух). «Эксперты провели анализ и сказали: вот у вас профицит таких специалистов, зато у вас дефицит иногда таких же специалистов в поликлиниках», – соглашается с выводами группы Печатников.
Московские власти обещали не полностью следовать рекомендациям специалистов, ссылаясь на социальные последствия. Как сообщили РБК в пресс-службе департамента здравоохранения, эксперты провели «аудит активов», к которому департамент должен прислушаться, наподобие «рачительной хозяйки».
Но без кардинальных сокращений департаменту не обойтись.
По информации РБК, на недавнем совещании в мэрии главным врачам московских клиник было предписано до конца года сократить штат минимум на 30%. Указание было дано на встрече с руководством департамента здравоохранения в конце сентября, подтвердили РБК депутат Госдумы, знакомый с деталями встречи, а также один из врачей-участников.
Печатников не согласен: «Директив ни на какое сокращение нет в природе».
Чего ждать врачам
Октябрь прошлого года стал самым плохим месяцем в истории одиннадцатой горбольницы Москвы. Из полноценной кардиологической клиники она превратилась в филиал больницы №24. «Всех собрали в актовом зале. Объявили, что к нам присоединяют восьмую детскую больницу и консультацию «Семья и брак». Дальше начались масштабные сокращения и вывоз ценного медоборудования в 24-ю больницу», – рассказывает эндокринолог Ольга Демичева.
За прошлый год, утверждает заведующий физиотерапевтическим отделением Семен Гальперин, из трехсот штатных должностей осталась половина: «Наш бывший директор Алексей Шибанов превратился в «и.о. заведующего филиалом», старшие медсестры стали обычными медсестрами, а завотделениями – дежурными врачами». Зарплаты упали вдвое: в прошлом месяце Демичева получила 17 тыс. рублей. Помогает приработок в платной клинике: «Там за прием пациенты семь тысяч рублей платят, я бы ушла совсем, но мне не хочется терять больных и квалификацию».
Сообщения об объединении московских больниц растут в прогрессии: в конце 2013 года в интервью «Известиям» Печатников говорил, что из 65 московских клиник, входящих в систему ОМС, сделают 34–35 юридических лиц с филиалами; закрыт терапевтический корпус самой крупной «скоропомощной» городской больницы №2; объявлено о ликвидации ГКБ №72, обслуживающей 8000 пациентов. Сократили 50 санитарок и закрыли отделение травматологии в больнице в Выхино.
На 2 ноября намечен масштабный митинг протеста врачей на Триумфальной площади. Координатор акции Алла Фролова ежедневно получает до 50 обращений от врачей. «Нас закрывают, куда нам идти, что нам делать?!», – пересказывает письма Фролова.
«Конечно, гораздо проще митинговать, чем лечить», – заявил на это журналистам Печатников.
Чего ждать пациентам
Детей с неизлечимыми болезнями почек привозят в отделение гемодиализа городской больницы Святого Владимира (бывшая Русаковская) трижды в неделю. Для очищения крови от шлаков часть пациентов подключают к аппарату искусственной почки, остальным несколько раз в неделю заливают раствор в брюшную полость – такие дети лежат на койках со специальным мешками, прикрепленными катетером к животу. Стоимость одного мешка – 600 рублей, в день нужно сменить до четырех. На расход мешков до недавнего времени никто не обращал внимания – их оплачивали из городского бюджета. С нового года гемодиализ будет оплачиваться из бюджета ОМС.
Врачи отделения гемодиализа в тревоге: в год отделение обслуживает 1600 хроников. Когда ребенок лежит в реанимации, объясняет один из сотрудников, больница получает от фонда ОМС 3,5 тыс. рублей за койко-день, и на этом – все. Раньше дополнительные манипуляции оплачивали из городского бюджета. Что будет дальше, врачи не знают.
«В Москве все пациенты, которым нужна стационарная помощь, получают ее в неплохом качестве, на неплохих условиях», – уверяет Зеленский. Объем фонда ОМС в 2015 году увеличится до 165 млрд рублей, но траты непропорционально вырастут: эти средства пойдут не только на гемодиализ, но и на онкологическую помощь.
На все запланированное, по словам Зеленского, средств может не хватить: власти и фонд начали обсуждать дополнительное дотирование на закупку дорогостоящих препаратов и зарплату врачей, уверяет он.
Нескорая частная помощь
Частные клиники могут войти в систему ОМС и обслуживать пациентов по «зеленой карточке» обязательного страхования. Но выгоды это прежде не приносило.
«Мне это (участие в ОМС – РБК) не подходит, – говорит Александр Винокуров, владелец сети клиник «Чайка». – У нас средняя цена приема – 2 тыс. рублей, средний чек – 3800. Консультация терапевта по тарифу ОМС стоит около 100 рублей. Мы можем войти в систему ОМС и тогда будем должны, что логично, оказывать услуги бесплатно: человек пришел, показал полис, фонд компенсировал». Если бы осмотр терапевта по обязательной страховке стоил хотя бы 500 рублей, еще можно было бы подумать, говорит бизнесмен.
Договор с фондами ОМС по Москве и области три года назад подписала группа компаний МЕДСИ (входит в холдинг АФК «Система»), поскольку в оплату по ОМС вошли заболевания, требующие высокотехнологичной медицинской помощи.
«Кардиоваскулярная хирургия, органная патология, комплексная терапия при онкологии – на эти заболевания установлены более-менее адекватные тарифы, сопоставимые с нашими», – объясняет профессор Александр Троицкий, вице-президент компании МЕДСИ. В ожидании пациентов, компания инвестировала более 1 млрд рублей в переоснащение многопрофильной больницы в Отрадном, планируя впоследствии вложить в эту больницу еще 4,5 млрд. Однако в утвержденный Минздравом список больниц по оказанию высокотехнологичной медицинской помощи МЕДСИ войти не удалось: «Никакой честной конкуренции, все контролируется государством, в списке только федеральные и городские больницы. Я не видел ни одного примера частно-государственного партнерства, все это сплошная говорильня, – раздражается вице-президент МЕДСИ. – Путь, по которому сейчас развивается ОМС – тупиковый».
Однако сокращение государственных больниц может косвенно помочь частному бизнесу. Винокуров согласен: после сокращения к нему придут классные врачи, оставшиеся без работы. Придет и часть пациентов, уверен директор центра социальной экономики Давид Мелик-Гусейнов. «Инфраструктура бесплатной помощи по ОМС, по нашим оценкам, сократится на 30%, что подстегнет рост обращений в частные медицинские центры на те же 30%. Для населения это плохо, но для частных клиник наступает золотая пора – можно заработать хорошие деньги, особо не напрягаясь. Спрос будет превышать предложение», – полагает он.
Трудный путь в капитализм
Россия занимает 51-е место в рейтинге эффективности систем здравоохранения, подготовленном агентством Bloomberg. На первом месте – Сингапур, на сорок девятом – Азербайджан, пятьдесят второго – нет. «Ощущение, что у нас сейчас ужин на «Титанике»: вот-вот грядет обрушение и развал», – описывает ощущение от происходящего Даниил Строяковский, заведующий отделением химиотерапии образцовой московской больницы №62.
Это трудности переходного периода, возражает Минздрав. «Добро пожаловать в капитализм!» – этими словами заммэра Печатников объяснял план оптимизации московских клиник. По его мнению, Россия до сих пор жила по стандартам, заданным Леонидом Брежневым: качество медицинских услуг измеряется количеством коек и врачей на душу населения. А дальше число врачей уменьшится, зарплаты оставшихся увеличатся, на смену обветшалым центрам придут современные клиники, в которых не будет места поборам, а платные услуги максимально легализуют.
Система медицинской помощи заработает, если страховые тарифы будут рассчитываться не по стандартам лечения (режим терапии пациента), как этого требует закон об ОМС, а по укрупненным клинико-статистическим группам (КСГ), говорила ранее министр здравоохранения Вероника Скворцова. С этой целью, сообщает пресс-служба Минздрава, в министерстве «проводится работа по созданию клинических протоколов» для эффективного современного лечения. По мнению источника РБК в Минздраве, система КСГ прекратит неравное финансирование больниц, поскольку учитывает не только диагноз, но и параметр выполнения хирургической операции. «Все будет четко: выполнено стентирование сердца – одна оплата, не выполнено – другая», – говорит собеседник РБК.
Счетная палата (ее возглавляет бывший министр здравоохранения Татьяна Голикова) в своем докладе настаивает: хотите обобщать болезни – меняйте закон об ОМС.
С объемом фонда ОМС тоже есть проблемы. С одной стороны, в сентябре правительство одобрило законопроект, предусматривающий отмену порога отчислений в ФОМС. На сегодняшний момент формула отчислений в фонд ОМС такова: работодатель платит 5,1% с зарплаты подчиненного, не превышающей 624 тыс. рублей в год. Зарплаты выше этой суммы облагаются тем же отчислением – как будто работник получает 624 тыс. По расчетам Минфина, отмена ограничения позволит увеличить бюджет фонда ОМС на 200 млрд рублей.
С другой стороны, на эти деньги могут найтись желающие: в проект федерального бюджета на 2015 год вписана возможность «передачи» в бюджет «средств ОМС». Минфин, если Госдума примет поправку в закон об ОМС, рассчитывает изымать из фонда недостающие деньги на нужды страны: как подсчитали в ведомстве, в следующем году ОМС сможет поделиться с бюджетом 140 млрд рублей. Таким образом, при добавке в 200 миллиардов 140 могут уйти обратно.
На оплату по ОМС с 2013 года полностью переведена российская «скорая помощь».
С ней, если верить монологу анонимного фельдшера из поселка Ерофей Павлович в Амурской области, сейчас происходит вот что: «…Штат сократили, денег нет, кислорода нет, лекарств нет, зимой снег в машине шапкой свисает. То, что нужно вставлять в районе попы, мы в горло вставляем…» (запись опубликована «Российской газетой» в сентябре 2014 года).
Все за сегодня
Политика
Экономика
Наука
Война и ВПК
Общество
ИноБлоги
Подкасты
Мультимедиа
Общество
Россия: Реформа медицины отбросила страну на 85 лет назад
Реформа здравоохранения привела к массовому сокращению медицинских учреждений в стране. За 16 лет действия реформы оказалась ликвидирована половина больниц, треть больничных коек и каждая десятая поликлиника.
По числу больниц Россия отстает от РСФСР 1932 года (5 тысяч 962 больницы). При нынешних темпах сокращения больниц (около 350 в год), через 5 — 6 лет Россия может дойти до показателей Российской империи 1913 года (около 3 тысяч). Текущая обеспеченность больничными койками достигла показателей РСФСР 1960 года.
На фоне этого снижается качество и скорость бесплатного медицинского обслуживания, и население все больше прибегает к платным услугам, доля которого неуклонно растет.
Что представляет собой реформа
Единого документа о реформе здравоохранения не существует. Идеи российских властей об изменениях этой сферы распределены по множеству документов, выпущенных за последние 17 лет (с момента начала президентства Владимира Путина). Среди ключевых программ — дополнительное обеспечение лекарствами льготных категорий граждан (с 2005 года), национальный проект «Здоровье» (2006 — 2013 годы), закон об обязательном медицинском страховании (с 2010 года), указ президента о совершенствовании политики в сфере здравоохранения (с 2012 года) и, наконец, «дорожная карта» правительства РФ по достижению к 2018 году определенных показателей в этой сфере.
Контекст
Убийственное здравоохранение России
Работа врачей в России обесценивается
Россия отвергает социализм
Сокращение медучреждений
По оценке Центра экономических и политических реформ, результатом изменения системы здравоохранения стала «массовая ликвидация и укрупнение медицинских учреждений, постоянное сокращение медицинского персонала». Как следует из данных центра и информации Росстата, с конца 2000 года по конец 2016-го количество больниц сократилось с 10 тысяч 700 до 5 тысяч 400, число больничных коек — с 1 миллиона 671 тысяч до 1 миллиона 197 тысяч, количество поликлиник — с 21 тысячи 300 до 19 тысяч 100. По данным Росстата, количество станций скорой помощи в 2000-2016 годах сократилось с 3 тысяч 172 до 2 тысяч 458.
Отметим, что на фоне сокращения медучреждений количество обращений в них не только не сократилось, но даже выросло. Например, число посещений поликлиник за 16 лет возросло с 3,5 миллиона до 3,9 миллиона в год, а в расчете на 10 тысяч человек — с 243 до 266. Выросла и заболеваемость — со 106 тысяч в 2000 году до 115 тысяч в 2016 году (зарегистрировано больных с диагнозом, установленным впервые в жизни).
Что касается медицинского персонала, его количество действительно чуть сократилось за 15 лет (на 7 тысяч человек), однако в 2016 году вернулось на уровень 2000 года — около 680 тысяч человек. Чуть снизился к 2016 году лишь показатель численности врачей на 10 тысяч человек населения (очевидно, в связи с ростом населения) — с 46,8 до 46,4 работников. Но поскольку это снижение сложно назвать существенным, говорить о глобальном сокращении медперсонала неуместно.
Помимо сторонних специалистов, о провале реформы здравоохранения заявляли и сами власти. Самая последняя проверка Счетной палаты, связанная с реформой, проводилась в 2015 году. На тот момент контрольный орган сообщал о 17 тысяч населенных пунктах в стране, где вообще нет медицинской инфраструктуры. Из них 11 тысяч населенных пунктов были расположены в 20 км от ближайшего врача, причем 35% из них не были охвачены общественным транспортом. С учетом того, что количество больниц в последующих 2015-2016 годах осталось неизменным (5,4 тысячи), а число поликлиник выросло незначительно (на 500 штук до 19,1 тысячи), данные Счетной палаты двухлетней давности не могли претерпеть серьезные изменения в последующие годы.
В результате из разных регионов страны начали всплывать истории, когда единственная в селе больница оказалась ликвидирована, и местным жителям приходится ездить в соседние населенные пункты за медицинской помощью. Одна из таких типичных историй: в 2016 году в чукотском селе Амгуэма была закрыта участковая больница, а ее единственный врач был переведен в больницу поселка Эгвекинот в 90 км от села. Из-за снежных заносов зимой путь из села в поселок занимал 6 — 12 часов, говорили местные жители.
Семь кругов поликлиник
Проблемы с медицинским обслуживанием ощущают не только в сельской местности, но и в крупнейших городах страны. К примеру, в последние годы в разных городах начали появляться колл-центры для записи в поликлинику, чтобы разгрузить очереди. Работа этих колл-центров, например, в Петербурге регулярно вызывала массу претензий со стороны населения.
Сейчас работа колл-центров Петербурга нормализовалась, однако появилась новая. Как рассказала петербурженка Ирина, попросив не называть ее фамилии, если до введения колл-центров можно было прийти, отсидеть очередь и попасть к врачу, то теперь путешествие по врачам, по крайней мере по ее личному опыту, превратилось в настоящее мытарство.
«Из-за кашля мне нужно было попасть к пульмонологу. Для этого нужно сначала прийти на прием к терапевту, чтобы он дал направление к этому специалисту. Запись к терапевту — за две недели. Ждешь две недели, приходишь к терапевту, он дает список анализов, которые необходимо сделать, чтобы попасть к пульмонологу. Делаешь анализы, записываешься к пульмонологу — ждешь опять две недели. На приеме у пульмонолога выясняется, что не хватает еще одного анализа — исследование функции внешнего дыхания, о котором, видимо, терапевт забыл. Иди, мол, опять записывайся к терапевту, и все по новой. Я вместо этого врываюсь в кабинет к терапевту и начинаю орать. Получаю направление на недостающий анализ, делаю его, снова записываюсь к пульмонологу, жду опять две недели», — рассказала Ирина.
Рост платной медицины
Единственный способ избежать установленного порядка обращения к врачам — обратиться к ним на платной основе (многие государственные поликлиники и больницы предлагают населению более быстрое обслуживание при условии оплаты их услуг). В 2015 году Счетная палата объявила о происходящем «замещении бесплатной медицинской помощи платной». По данным Росстата, с 2005 по 2014 годы (более свежих данных нет) объем платных медицинских услуг населению вырос со 110 миллиардов до 474 миллиардов рублей в год. Цифра включает в себя оборот и государственных, и частных учреждений.
Причем во многих случаях люди выбирают быстрый платный путь не только из-за нежелания долго ждать, но и в связи с характером заболеваний. «Если у тебя в груди появилась киста, из которой надо откачать жидкость, ты не можешь ждать, — сказала Ирина из Петербурга. — Раньше всем известный онкологический центр на Березовой аллее принимал людей и с онкологией, и с неонкологией. Лет 8 назад он стал принимать только онкологию. Люди были в шоке, там ведь принимали бесплатно и быстро. Едешь в поликлинику № 83 возле метро «Спортивная», там доктор такой хороший, Соболев. Откачать жидкость стоит 1,2 тысячи рублей, но и то придется подождать. Хочешь быстрее — поезжай в частную клинику «Балтздрав», откачают жидкость за 5 тысяч рублей. Хочешь мгновенно — другая частная «СМ-Клиника», все сделают за 7,5 тысячи».
По выражению сотрудников Центра экономических и политических реформ, если правительство не пересмотрит кардинально модель здравоохранения и не откажется от проводимой оптимизации, медицина России в обозримом будущем имеет все шансы стать «здравозахоронением» и навсегда потерять шанс приблизиться по качеству к стандартам развитых стран.
Материалы ИноСМИ содержат оценки исключительно зарубежных СМИ и не отражают позицию редакции ИноСМИ.