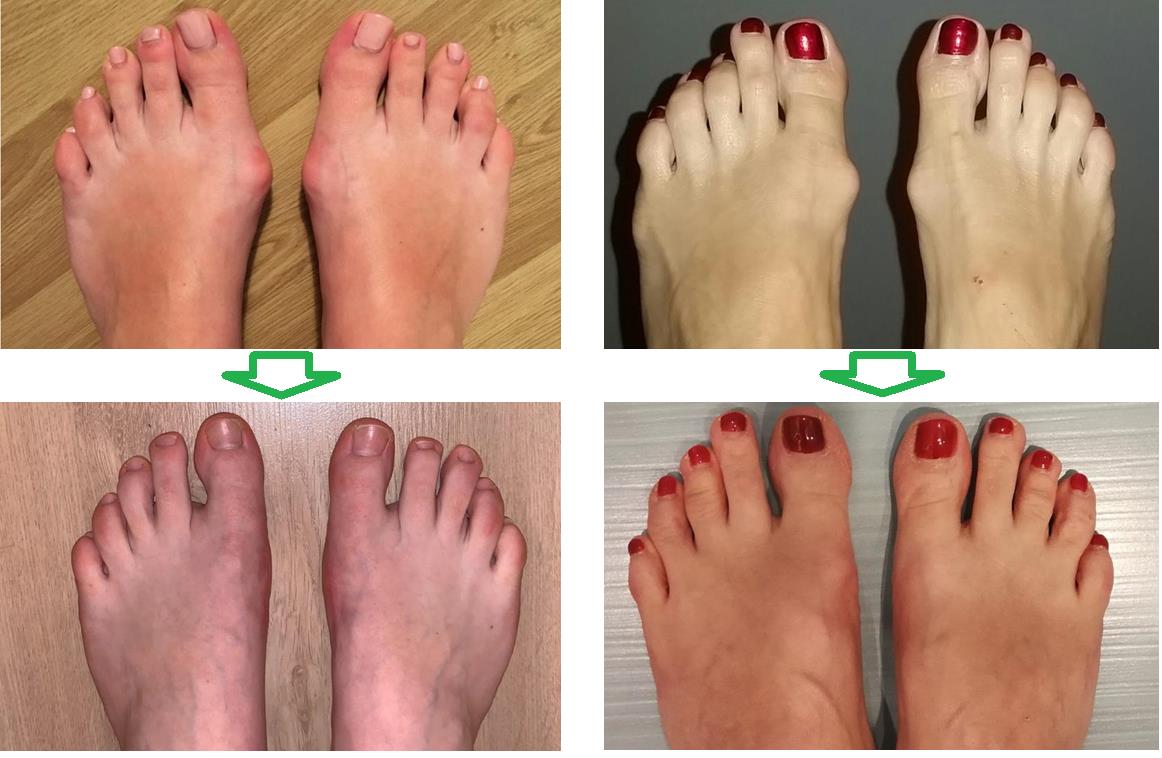
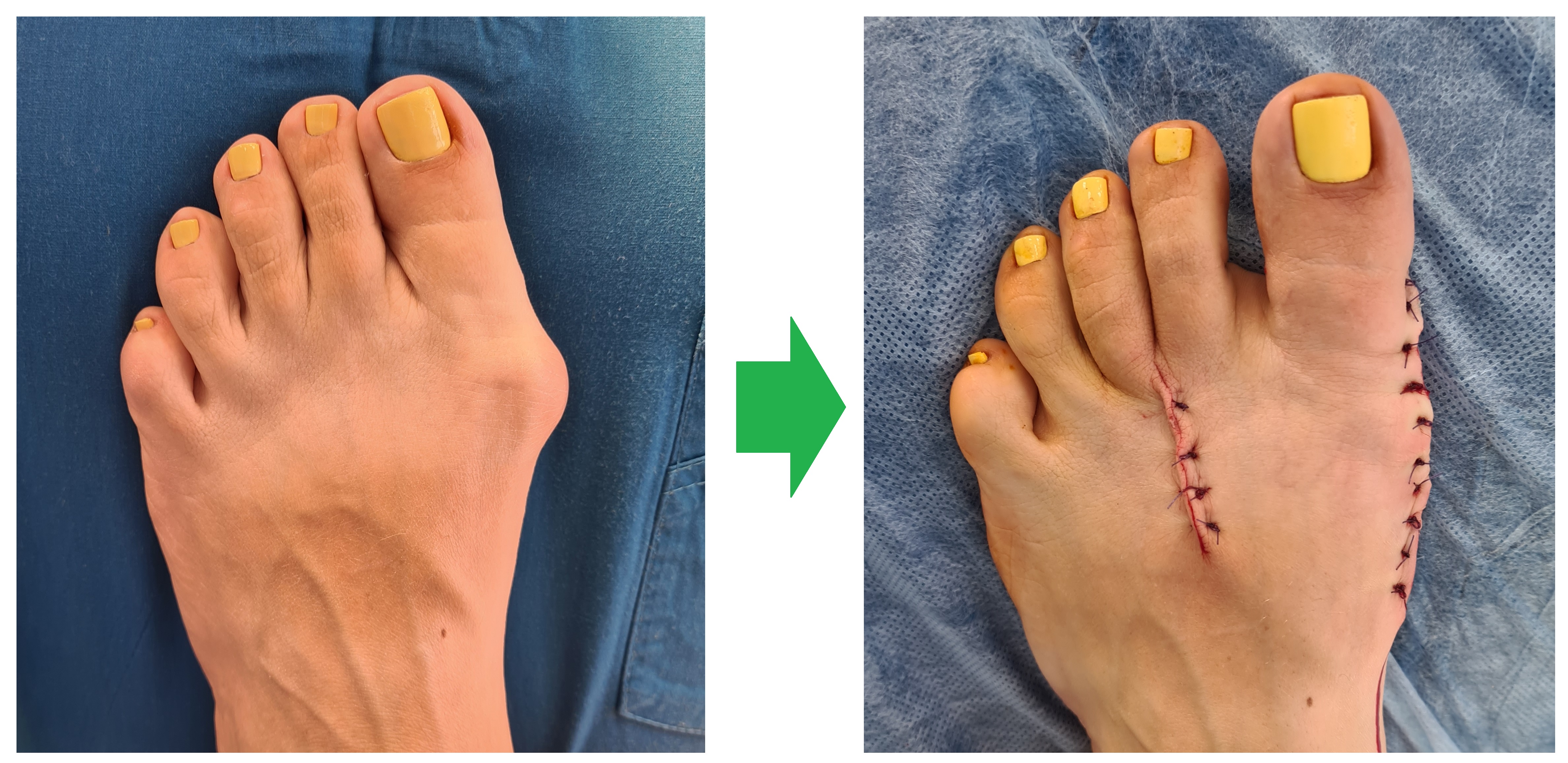
Как убрать косточку на стопе
Операция на косточке большого пальца ноги
Операции и манипуляции
Если вы испытываете постоянные трудности при подборе обуви, вас мучают боли в переднем отделе стопы, а внешний вид ваших стоп не эстетичен, обращайтесь на консультацию в центр хирургии стопы и голеностопного сустава ORTOWEB. Специалисты нашего центра имеют огромный опыт хирургических вмешательств при данном заболевании, владеют как классическими так и малоинвазивными методиками лечения. Для записи на консультацию вы можете оставить заявку на сайте, написать на почту ortoweb@ya.ru, написать на Whatsup +7-926-961-71-96, или записаться на очную консультацию к Никифорову Д.А. по телефону +7-495-725-31-43
Cпециалисты по хирургии стопы и голеностопного сустава помогут вам навсегда избавится от такой проблемы как косточка на большом пальце, а также других сопутсвующих заболеваний, таких как: артроз первого плюсне-фалангового сустава, косточка на 5 пальце стопы, молоткообразная деформация пальцев, плосковальгусная деформация стопы.
Что представляет из себя операция при косточке на большом пальце стопы?
Хирургическое вмешательство на косточке заключается в её удалении на ранних стадиях или коррекции угла между плюсневыми костями на более запущенных. Это позволяет вернуть палец в нормальное положение, исправить поперечное плоскостопие и вернуть стопе её полную функцию.
В каждом конкретном случае операционный план может варьировать в зависимости от степени деформации и сопутсвующих изменений в других пальцах стопы.
Подготовка к операции на косточке.
В первую очередь необходимо выбрать клинику и доктора у которого вы планируете оперироваться. На первичной консультации доктор объяснит вам операционный план и расскажет каким образом нужно подготовиться к операции.
В случае если косточка не слишком большая и нет изменений других пальцев стопы которые требуют вмешательства, вся госпитализация займёт всего одни сутки.
Будет хорошей идеей подготовить ваш дом к последующему за операцией реабилитационному периоду. Возможно вам захочется переставить мебель, чтобы было удобнее ходить. Также желательно запастись едой, чтобы не пришлось ходить по магазинам.
Операция по удалению косточки может проводиться как под местной так и под общей анестезией. При выполнении операции под местной анестезией после нескольких уколов на уровне голеностопного сустава вы перестанете чувствовать стопы и можете не спать во время операции. Также возможно выполнение операции под спинальной анестезией, при которой чувствиетельность будет полностью отсутсвовать в обеих нижних конечностях.
Перед любой из перечисленных видов анестезии рекомедуется не принимать пищу в течение 6 часов до планируемой операции.
Ваш хирург расскажет вам что будет происходить перед, во время и после операции. Если вам будет что то не понятно, не стесняйтесь спрашивать. После того как вы зададите все интересующие вас вопросы вам дадут подписать согласие на оперативное вмешательство.
Существуют ли альтернативы операции при косточке на большом пальце ноги?
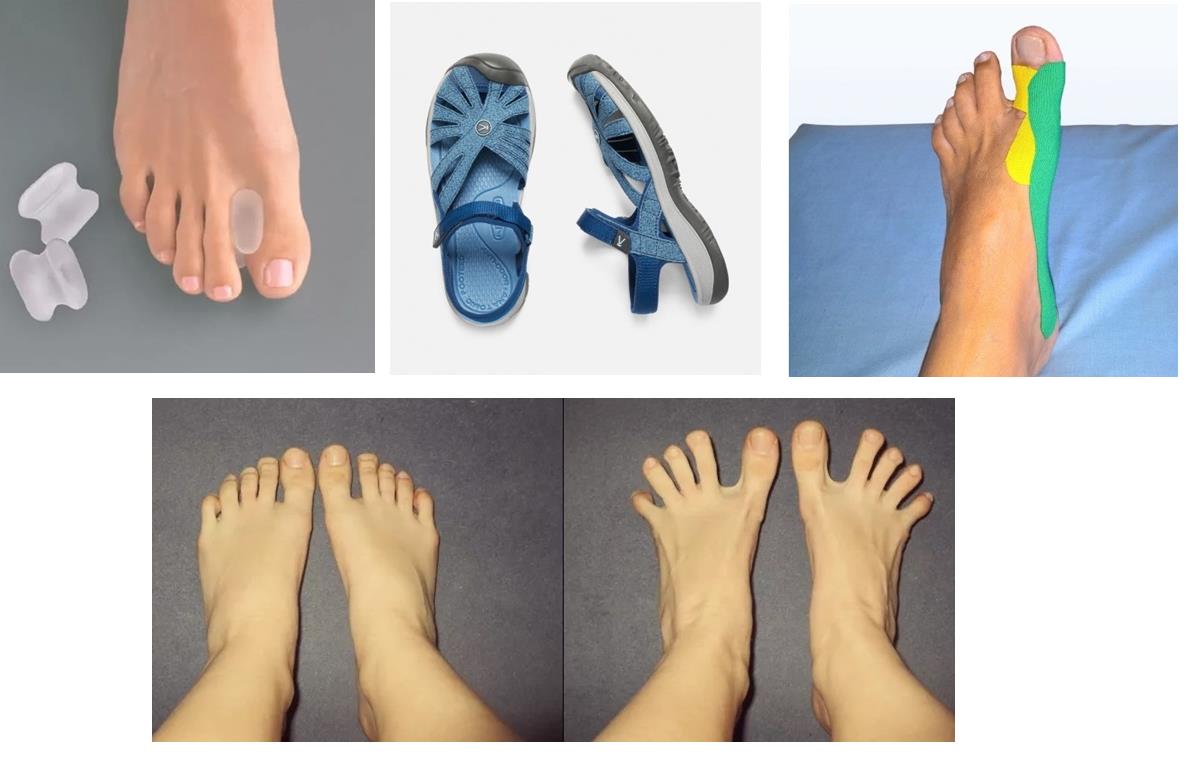
Помимо хирургического лечения возможны несколько других опций которые помогут облегчить ваше состояние. Это обезболивающие препараты, силиконовые вкладыши, индивидуальные ортопедические стельки, ночные ортезы для фиксации 1 пальца в правильном положении, подбор удобной ортопедической обуви. Эти мероприятия помогут бороться с болью, но они не смогут полностью остановить прогрессирование деформации с течением времени.
Что происходит во время операции при косточке на большом пальце ноги?
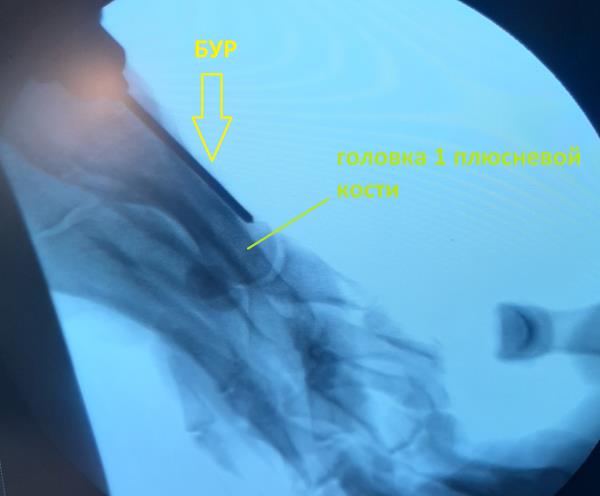
Операция по удалению «косточки» чаще всего длится не более 1 часа, если речь идёт только об 1 пальце стопы, но продолжительность операции будет зависеть от степени деформации. Сцществует много вариантов хирургического лечения «косточки», как с применением открытых методик так и чрескожных. При выполнении операции закрытым способом чаще всего требуется создать искусственный «перелом» который хирурги называют «остеотомия», для того, чтобы восстановить нормальное положение костей стопы. При выполнении открытой операции по внутренней поврехности стопы делается разрез длиной 5-7 см, что обеспечивает прекрасную визуализацию, позволяющую точно определить необходимый угол опила и степень смещения фрагментов кости. При достаточном опыте хирурга возможно выполнение остеотомии закрытым способом при помощи бура из 5 мм разреза, контроль опила при этом осуществляется при помощи рентгена, но решающее значение имеют тактильные ощущения хирурга.
При миниинвазивных вмешательствах не остаётся больших послеоперационных рубцов, и уровень болей после операции как правило ниже, но чаще встречаются такие проблемы как неполная коррекция деформации, замедленная консолидация остеотомий.
Возможно и сочетание закрытых иоткрытых методов, когда вмешательство на 1 плюсневой кости выполняется открыто, а на малых лучах и фалангах закрыто, при помощи бура.
Что происходит после операции по удалению косточки?
Вы должны будете находится в палате до полного разрешения анестезии. После операции потребуется проводить перевязки на протяжении 2 недель. В случае если производилась остеотомия, вам потребуется носить обувь с разгрузкой переднего отдела стопы на протяжении 6 недель, до того момента, когда фрагменты кости полностью срастутся. Мы рекомендуем находится в стационаре как минимум сутки, для адекватного контроля боли и выполнения первой послеоперационной перевязки.
— Европейское качество без перелётов и переплат.
— Опытные и профессиональные хирурги, специализирующиеся на хирургии стопы и голеностопного сустава
— Использование самых современных технологий и методик, имплантов и инструментов ведущих западных производителей (Synthes, Arthrex, Smith&Nephew)
— Исключительно положительные отзывы пациентов
— Комфорт при подготовке к операции, во время нахождения в стационаре и при прохождении реабилитации
— Возможность выполнения полного предоперационного обследования в день обращения
В своей работе наши специалисты используют только самые современные и высокотехнологичные инструменты зарубежных производителей таких как: DePuy, Synthes, Arthrex, Integra.
В зависимости от степени деформации возможно выполнение различных типов операций, как по малоинвазивным, так и по ставшим уже классическими методикам. Исходя из объёма, операции можно разделить на 3 группы по степени сложности.
Например при небольшой деформации возможно выполнение оперативного вмешательства при помощи бура через небольшой прокол кожи (около 5 мм).
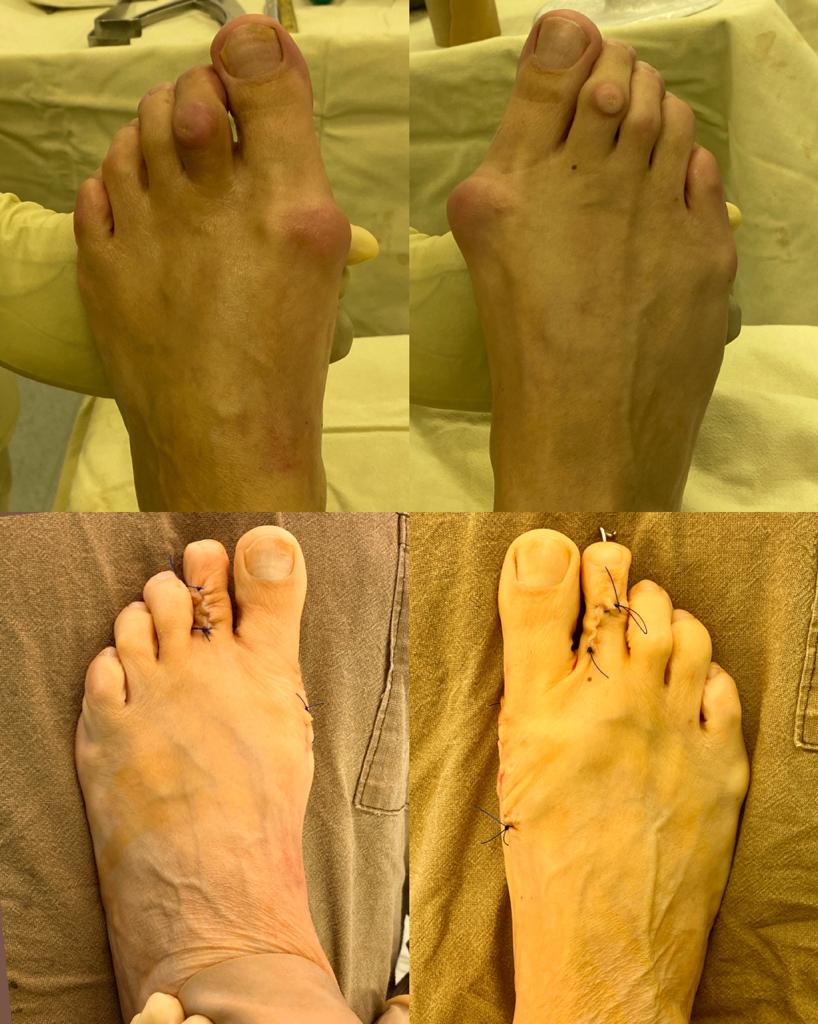
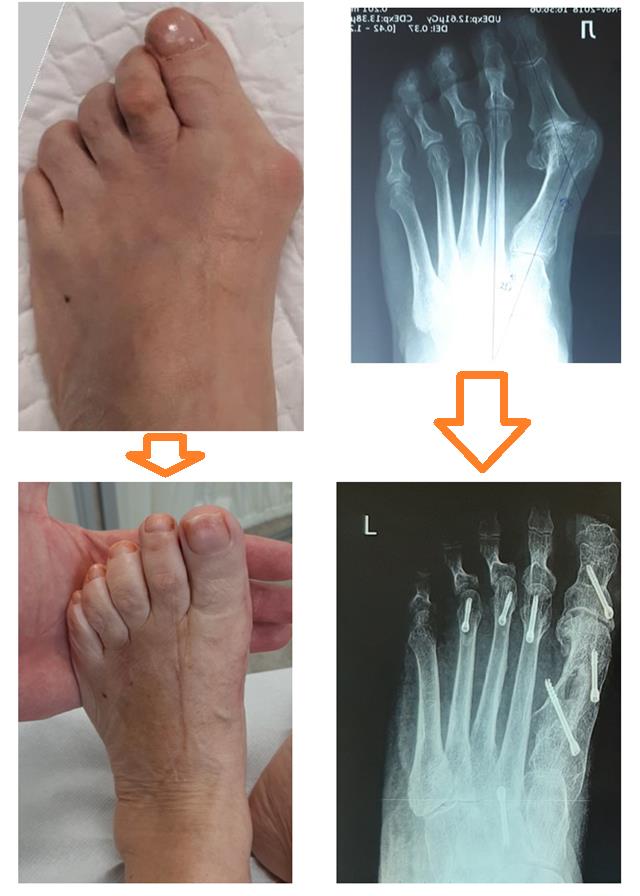
При более сильно выраженной деформации используется остеотомия первой плюсневой кости и основной фаланги 1 пальца. Ниже приведён клинический пример Z-образной или Scarf остеотомии 1 плюсневой кости и клиновидной варизующей или Akin остеотомии основной фаланги 1 пальца.
В том случае, если деформация затрагивает 2 и более пальца то необходима более сложная операция, затрагивающая сразу несколько плюсневых костей и фаланг а также включающая вмешательство на мягких тканях. Ниже приведён пример реконструкции переднего отдела стопы при запущенной деформации, включающий Z-образную остеотомию 1 плюсневой кости и клиновидную варизующюю остеотомию основной фаланги 1 пальца, артропластическую резекцию 2-3-4 проксимальных межфаланговых суставов, шевронную остеотомию 5 плюсневой кости.
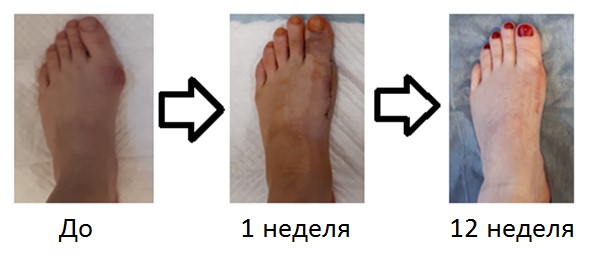
Сроки реабилитации варьируют в зависимости от проведенной операции, чем больше объём вмешательства, тем больше времени потребуется на восстановление.
Для того чтобы попасть к нам на операцию вам потребуется:
Дальнейшее наблюдение и лечение можно проходить как в нашей клинике, так и в любой другой, которая может быть более удобно расположена. Следующими важными моментами являются: снятие швов через 14 дней после операции и выполнение рентгеновских снимков через 6 недель после вмешательства. Начиная с 3 недели проводится лечебная физкультура, направленная на разработку амплитуды движений пальцев оперированной стопы, а также физиотерапия для уменьшения боли и отёка.
Вы можете задать любые интересующие вас вопросы и получить более подробную информацию по телефону +7(926)961-71-96 или по электронной почте ortoweb@ya.ru
Отличная новость:
теперь в нашей клинике возможно проведение операции с финансированием из фонда ОМС, то есть для вас операция будет бесплатной! Торопитесь, количество квот ограничено!
Часто задаваемые вопросы.
Что произойдёт если не делать операцию по удалению косточки?
Операция предлагается, как правило, при неэффективности консервативных методов лечения. Если ортопедическая обувь и стельки, межпальцевые силиконовые корректоры, физиопроцедуры и лечебная гимнастика не дают желаемого эффекта встаёт вопрос об оперативной коррекции деформации. Консервативные меры не могут устранить косточку и вальгусное отклонение первого пальца, однако они могут замедлить прогрессирование деформации и уменьшить боль.
Смогу ли я носить обувь на высоком каблуке после операции на косточке?
После окончания реабилитационного периода вы сможете иногда носить обувь на высоком каблуке. Делать это на постоянной основе не рекомендуется ввиду избыточной нагрузки на передний отдел стопы, что может повлечь за собой рецидив деформации и прогрессирование артроза 1 плюсне-фалангового сустава. Плохая идея выполнять операцию на косточке по косметическим показаниям, так как если болей не было до операции, то они могут появиться вследствие рубцового процесса в зоне вмешательства после операции. Ношение обуви на высоком каблуке и обуви с узким мысом повышают риск рецидива деформации в будущем.
Как долго я буду на больничном листе?
Всё зависит от характера вашего труда и от того сколько времени вам необходимо находится на ногах. Если вы можете работать с ноутбука лёжа в кровати то особой необходимости в больничном листе у вас не будет. При преимущественно интеллектуальном характере труда минимальный рекомендуемый срок нетрудоспособности 2 недели – до заживления послеоперационных ран и начала спадения отёка. В среднем, время нахождения на больничном составляет 8 недель, 6 недель в специальной обуви и ещё 2 для адаптации к обычной обуви. В ряде случаев, при большом объёме операции, время на листке нетрудоспособности может быть продлено до 12 недель.
Вы можете ознакомиться с примерами операций по устранению косточки на большом пальце стопы в этом разделе.
Что делать, если косточка на ноге болит и растет?
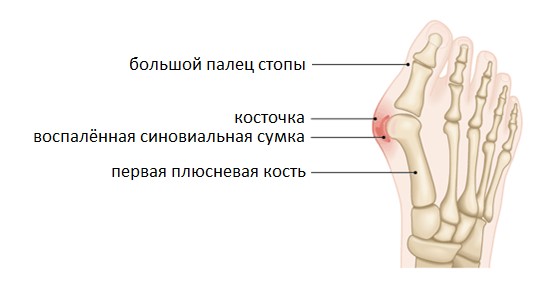
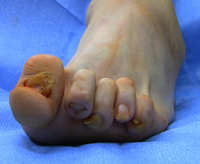
Патологическая деформация стопы, проявляющаяся образованием болезненной шишки или выпирающей косточки возле большого пальца, широко распространена, особенно среди женщин старше 30 лет. Врачи называют такую патологию вальгусной деформацией стопы.
При этом заболевании большой палец искривляется и оказывает давление на другие пальцы стопы, деформируя и их. Стопа подвергается поперечному распластыванию, а ткани плюснефалангового сустава большого пальца разрастаются, образуя болезненную шишку.
Вальгусная деформация кости не только портит внешний вид стопы, но и вызывает сильную боль, дискомфорт при ходьбе и не позволяет носить некоторые модели обуви. Если деформация плюснефалангового сустава выявляется на ранних стадиях развития или диагностируется у детей и подростков, ее лечение может быть проведено консервативными способами – физиотерапией, нормализацией массы тела, ношением ортопедической обуви и т.д.
Если же пациент обращается к врачу после формирования заметной болезненной шишки, избавиться от нее можно только путем оперативного вмешательства. Современные малотравматичные методики удаления вальгусной деформации позволяют навсегда избавиться от патологии и вернуть радость полноценного движения.
Причины развития вальгусной деформации стопы
По статистике с образованием болезненной шишки в области большого пальца в 10 раз чаще сталкиваются женщины. Особенно высок риск для пациенток в возрасте старше 30 лет. Связано это с особенностями гормонального фона женщины, ношением неудобной обуви на каблуке и наследственными факторами. К наиболее вероятным причинам развития вальгусной деформации стопы относят такие факторы:
Симптомы заболевания
На начальных стадиях развития заболевания, пациент ощущает легкий дискомфорт и отмечает незначительное искривление большого пальца, которое может не вызывать подозрений у больного. По мере развития патологии деформация усиливается, на боковой поверхности стопы в области большого пальца образуется шишка, а ткани воспаляются, что вызывает боль. Характерные симптомы вальгусной деформации стопы:
Отмечая у себя перечисленные симптомы, пациент должен немедленно обратиться к специалисту за медицинской помощью. Своевременное лечение поможет избавиться от боли, скованности движений, дискомфорта и позволит носить любимую обувь.
Диагностика вальгусной деформации
Основные признаки заболевания врач терапевт, подолог или ортопед определит уже при визуальном осмотре и пальпации пораженной стопы. При внешнем осмотре специалист отмечает, что больной опирается на пол не наружным краем стопы, а всей поверхностью. Продольная ось стопы искривлена, а пятка отклонена наружу.
При сведении ног в положении стоя, пациент не может соединить пятки. На поздних стадиях развития заболевания уже заметна выпирающая косточка большого пальца, отмечается отечность и покраснение в области сустава.
Для подтверждения диагноза назначается аппаратная диагностика — плантография, рентгенография стоп и подометрия. На рентгеновских снимках при развитии вальгусной деформации отмечается уменьшение высоты свода стопы, а также нарушение взаиморасположения переднего, среднего и заднего отделов стопы.
Подометрия позволяет выявить неравномерное распределение нагрузки со смещением в область носовой части стопы. Чтобы определить причины развития патологии пациенту дополнительно могут назначить консультацию следующих врачей: невролога, нейрохирурга, эндокринолога, гинеколога.
Степени и виды деформации стопы при вальгусной деформации
В зависимости от причин формирования болезненной шишки в области большого пальца, врачи выделяют несколько видов патологии, среди которых: статическая, структурная, травматическая, паралитическая, рахитическая и гиперкоррекционная деформации. Определить это можно только на основе полноценной диагностики стопы.
В зависимости от выраженности симптоматики, врачи выделяют три степени вальгусной деформации стопы:
Виды лечения косточки на ноге
Концепция лечения заболевания определяется степенью выраженности деформации и комплексом симптомов, отмечаемых пациентом. Эффективностью обладают три подхода к лечению патологии – консервативная терапия, хирургическое вмешательство и лазерная коррекция выпирающей косточки.
Лечение без операции
Если вальгусная деформация стопы развивается у ребенка или пациент обращается к врачу на 1 стадии патологии, эффективным может оказаться консервативное лечение без оперативного вмешательства. В этом случае терапия проводится при помощи таких методов:
Хирургическое вмешательство при вальгусной деформации
Классическое хирургическое вмешательство с целью коррекции вальгусной деформации стопы отличается высокой травматичностью и длительным периодом восстановления пациента. Операция проводится открытым способом – хирург делает разрез тканей с помощью скальпеля вплоть до кости с ее последующим извлечением.
Анестезия при этом может применяться как местная, так и общая. Стандартная методика хирургического вмешательства предполагает последовательное проведение таких этапов операции:
В зависимости от выраженности и тяжести проявлений суставной деформации операция может длиться до 2 часов.
Лечение лазером
Операция лазером по удалению косточки на ноге – самый современный, безопасный и малотравматичный метод лечения вальгусной деформации стопы. При этом доступ к месту проведения операции получается через небольшой надрез с минимальным травмированием тканей. Нарост на кости постепенно иссекается при помощи лазерного воздействия.
Лазерный луч снимает тончайшие слои костной ткани, не травмируя окружающие структуры. В результате кость шлифуется до достижения нормальной анатомической формы. Это позволяет избежать побочных эффектов и сохранить подвижность суставов ступни.
Преимущества лазерного лечения вальгусной деформации стопы:
Лечение вальгусной деформации лазером – гарантия полного выздоровления, отсутствие больших шрамов и возможность для пациента вернуться к привычному образу жизни.
Стоимость лечения
В медицинском центре «ГарантКлиник» лечение вальгусной деформации проводится при помощи самых современных лазерных методик, с применением инновационного оборудования. Стоимость лазерной коррекции выпирающей косточки на одной ноге составляет 70 000 рублей.
Если патология отмечается сразу на обеих ступнях, цена лечения двух ног составит 120 000 рублей. В эту сумму входят все расходы на проведение операции, приобретение препаратов и медицинских материалов, пребывание в стационаре на протяжении первых дней после процедуры, профессиональное консультирование лучших хирургов и ортопедов. Наши специалисты также обеспечат пациенту непрерывный контроль на протяжении всего реабилитационного периода.
Реабилитация после лазерного лечения вальгусной деформации стопы
При применении высокотравматичной классической методики проведения хирургического вмешательства, пациента ожидает длительное восстановление, временная потеря трудоспособности, использование костылей и т.д.
Лазерная коррекция же гарантирует быструю реабилитацию, без осложнений и сложного комплекса восстановительных процедур. Уже на второй день после удаления косточки пациент сможет сам вставать с кровати и самостоятельно передвигаться без костылей и других специальных приспособлений. На 11-12 день будут сняты косметические швы с раны.
Ходить в обуви без каблука пациент сможет уже через 2-3 недели, а спустя три месяца специалисты позволяют вернуться к обуви с каблуком.
Ортопедическая обувь после лазерной операции
После лазерной операции ортопедическая обувь не нужна! Однако, если была проведена операция методом хирургического вмешательства, то такая обувь понадобится. Особенности таких моделей заключаются в снижении нагрузки на суставы ног, фиксации голени, равномерном распределении массы тела по поверхности стопы и возможности мягкой коррекции имеющихся деформаций.
С этой целью конструкции ортопедической обуви оснащены специальными стельками, анатомическими супинаторами, метатарзальными подушечками, а также мягким и гибким носом, не сдавливающим травмированные участки стопы.
Кроме перечисленного, ортопедическая обувь обеспечивает беспрепятственное поступление воздуха к области поражения за счет использования только самых современных натуральных и синтетических материалов, обладающих гипоаллергенными свойствами. Дополнительно такая обувь может пропитываться специальными антибактериальными и противогрибковыми средствами.
Ответы врача на распространенные вопросы
На вопросы отвечают опытные специалисты медицинского центра «ГарантКлиник».
Можно ли не удалять косточку, выступающую возле большого пальца?
На начальных этапах развития, когда вальгусная деформация не приносит пациентам существенного дискомфорта, многие считают возможным не обращаться к врачу. Такое несерьезное отношение к проблеме приводит к усилению деформации стоп, развитию сильнейшей боли, отсутствию возможности нормально двигаться, поражению тканей позвоночника и появлению других симптомов.
Чтобы этого не допустить, следует удалить болезненную шишку на ноге еще задолго до развития самой тяжелой стадии заболевания.
Существует ли риск повторной деформации стопы после лазерной коррекции?
Лазерное лечение вальгусной деформации стопы на сегодняшний день не только самое безопасное, но и самое эффективное. Специалисты гарантируют, что выбрав лазерную шлифовку кости, можно навсегда избавиться от ее деформации. Исключения могут возникать только когда пациент не соблюдает правил и рекомендаций реабилитационного периода.
Если при развитии деформации была повреждена двигательная активность пальцев ног, поможет ли лазерное лечение ее восстановить?
Восстановить утраченную двигательную активность пальцев ног возможно. Однако для этого необходимо носить только ортопедическую обувь, проводить регулярные занятия ЛФК и не пренебрегать физиотерапевтическими процедурами. Все это позволяет восстановить нормальный кровоток ступней, избавиться от отеков и застоя биологических жидкостей, что точно поможет вернуть активность.
В медицинском центре «ГарантКлиник» лазерное лечение вальгусной деформации стопы проводят только профессиональные высококвалифицированные хирурги, с применением новейшей медицинской техники. В результате такого подхода пациенту гарантировано полное и быстрое восстановление пораженных стоп.
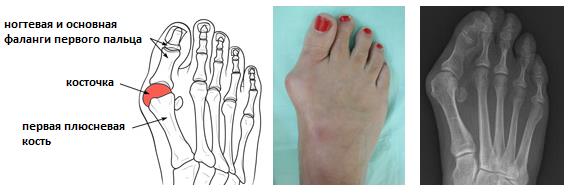
Косточка на большом пальце ноги
Заболевания
Операции и манипуляции
Истории пациентов
Косточка на большом пальце ноги
Из этой статьи вы узнаете почему появляется косточка на большом пальце, как лечить косточку консервативно, какие показания для операции по удалению косточки, какие существуют операции на косточке большого пальца, сколько стоит операция на косточках, что делать после операции на косточках, какие могут быть осложнения и многое другое.
Косточка на большом пальце.
Халюс Вальгус.
Артроз большого пальца ноги.
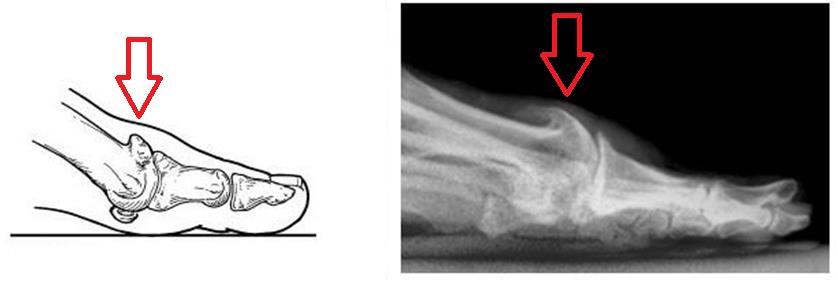
Артроз большого пальца ноги, а вернее, первого плюсне-фалангового сустава получил название Hallux Rigidus, что в переводе с латинского означает тугоподвижный (Rigidus) первый палец стопы (Hallux). Первый плюснефаланговый сустав наиболее часто из всех суставов стопы поражается артрозом. Среди всех деформаций переднего отдела стопы Hallux Rigidus уступает только Hallux Valgus. Значительно чаще встречается в возрастной группе от 30 до 60 лет.
Косточка на большом пальце причины.
Причины возникновения «косточки» на большом пальце до настоящего момента времени остаются не до конца изученными. В случае если «косточка» формируется на фоне подагры или ревматоидного артрита можно говорить о её вторичном характере по отношению к этим заболеваниям. Но в большинстве случаев эти деформации появляются без какой-либо связи со специфическими болезнями и рассматриваются как самостоятельные заболевания.
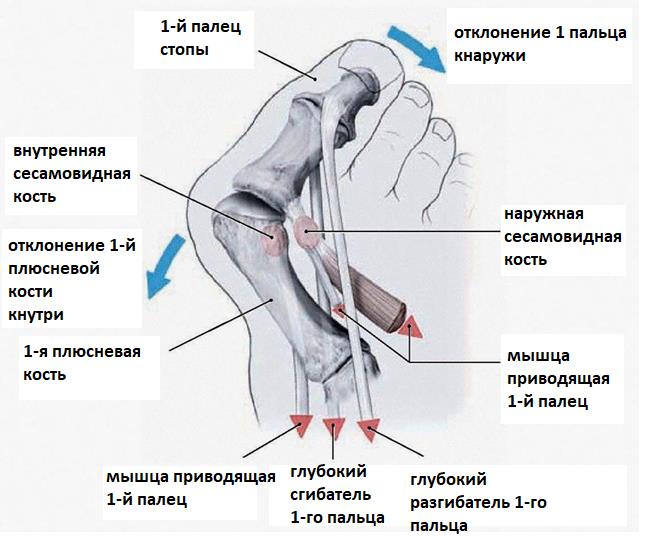
Появление Hallux Valgus связывают с множеством факторов. Традиционно возникновение халюс вальгус связывают с ношением обуви на высоких каблуках. И действительно, нельзя не обратить внимание на то, что вальгусное отклонение первого пальца значительно чаще встречается именно у женщин. Узкий и тесный мыс и высокий каблук приводят к перераспределению нагрузки на передний отдел стопы. Но это далеко не единственная причина. Предрасположенность к халюс вальгус наблюдается у лиц с плосковальгусной стопой, поперечным плоскостопием, эквиноварусной деформацией стопы, синдромами гипермобильности соединительной ткани. Все эти анатомические особенности вкупе с ношением обуви на высоком каблуке приводят к перегрузке первого плюсне-фалангового сустава, повреждению его суставной капсулы с внутренней стороны и отклонению первого пальца кнаружи. Если палец отклоняется от своей оси, то все крепящиеся к нему сухожилия в последующем будут приводить к усилению деформации.
После того как такое отклонение произошло, никакие консервативные меры уже не способны вернуть его в нормальное положение и направлены только на борьбу с болью и замедлением прогрессирования болезни. Если пациент не начинает лечение и продолжает носить обувь с тесным мысом и каблуком то деформация будет быстро прогрессировать.
Болит косточка на большом пальце.
Боли в области первого плюсне-фалангового сустава могут наблюдаться как при вальгусном отклонении первого пальца так и в случае его артроза. При халюс вальгус боли часто связаны с воспалением суставной сумки, или бурсы, расположенной по внутренней поверхности сустава и служащей для уменьшения трения между суставной сумкой, кожей и костью. Когда ось первого пальца отклоняется кнаружи и сама стопа распластывается данная область находится в постоянном натяжении и дополнительно травмируется обувью. Также боли при вальгусном отклонении первого пальца связаны со смещением всего комплекса сухожилий сгибателей первого пальца с расположенными внутри них сесамовидными костями кнаружи.
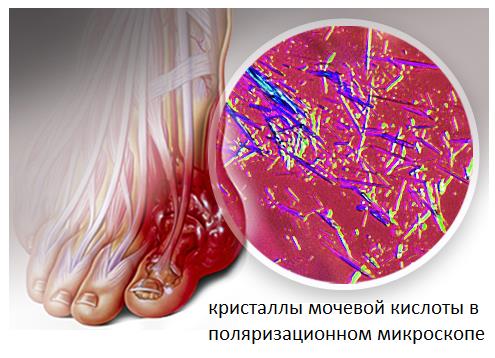
Боли сопровождают и артроз первого плюсне-фалангового сустава. В этом случае они чаще затрагивают тыльную поверхность сустава или захватывают весь сустав целиком. Боли при этом связаны прежде всего с износом суставного хряща, формированием костных наростов, которые в свою очередь травмируют суставную сумку и окружающие мягкие ткани. Боли при подагре и ревматоидном артрите поначалу носят волнообразный характер и связаны прежде всего с атаками заболевания. То есть в случае подагры – с повышением уровня мочевой кислоты в крови которая кристаллизируется в суставной жидкости, а в случае ревматоидного артрита с повышением уровня антител которые повреждают суставную сумку и приводят к её воспалению.
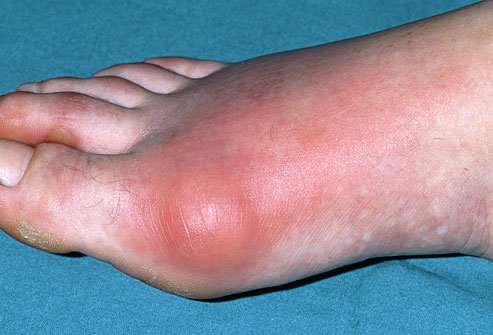
Подагра.
Подагра проявляется внезапными, сильными атаками болей, покраснения и отёка суставов. При этом наиболее часто поражается именно первый плюсне-фаланговый сустав. Подагрическим артритом может заболеть кто угодно, но существуют определенные предрасполагающие факторы (они перечислены ниже). Подагра широко распространена, частота её встречаемости в популяции колеблется от 3,6 до 5,3%.
Подагра приступ.
Подагрическая атака часто начинается внезапно, в течение нескольких часов, часто ночью, у пациента появляется ощущение, что большой палец горит, а любые движения в нём вызывают нестерпимую боль. Приступ длится около 3-5 дней, но остаточные боли могут продолжаться и 2-3 недели после окончания приступа.
Подагра причины.
Подагра факторы риска.
Факторами риска подагрического артрита являются:
-наследственность (повышенная продукция мочевой кислоты или нарушенное выведение её почками)
-диета (содержащая большое количество нуклеотидов, которые при расщеплении выделяют огромное количество мочевой кислоты)
-ожирение (повышенная продукция мочевой кислоты)
-нарушение функции почек (сниженное выведение мочевой кислоты)
-алкоголизм (алкоголь конкурирует с мочевой кислотой за выведение почками)
-пол и возраст. До менопаузы риск подагрического артрита у женщин крайне низок и подагрой от 30 до 50 лет намного чаще болеют мужчины. Однако после 50 вероятность заболеть подагрой у женщин значительно выше.
Подагра лечение.
Если рассматривать подагру в контексте косточек на ногах, то следует сказать, при своевременном и грамотном лечении основного заболевания сами по себе косточки не будут доставлять вам неудобств.
Острая подагрическая атака купируется интраартикулярной инъекцией ГКС (или системным приёмом ГКС в случае если бывает вовлечено множество мелких суставов) и приёмом высоких доз НПВС на протяжении 2-5 дней, с последующим приёмом НПВС в более низкой дозировке на протяжении 7-10 дней. Хорошо помогает бороться с болевым синдромом местное применение холода по 15 минут каждые 4-5 часов и возвышенное положение конечности. Принимать препараты снижающие уровень мочевой кислоты во время острой атаки не нужно, это только растянет её во времени. После того как атака подагры завершилась, больному следует чётко следовать диете со сниженным содержанием нуклеотидов, соблюдать питьевой режим, отказаться от приёма алкоголя. Также производится контроль уровня мочевой кислоты крови, если этот показатель снижается недостаточно на фоне одной диеты то к лечению добавляется аллопуринол (препарата для снижения уровня мочевой кислоты).
В случае если лечение подагрического артрита и самой подагры было начато несвоевременно, проводилось неправильно, или подагра по каким либо причинам плохо поддавалась терапии, велика вероятность формирования выраженного артроза как следствие разрушения сустава кристаллами мочевой кислоты. В такой ситуации встаёт вопрос о лечении артроза, так как полностью разрушенный сустав не способен уже выполнять свою функцию и причиняет своему владельцу боль уже в отсутствии подагрических атак. О хирургическом лечении артроза читайте ниже.
Ревматоидный артрит.
Ревматоидный артрит – хроническое заболевание, приводящее к поражению множества суставов. Чаще всего первыми поражаются пястно-фаланговые и проксимальные межфаланговые суставы кистей. Ревматоидный артрит широко распространённое заболевание, частота его встречаемости в популяции колеблется от 0,6 до 1,3%.
Чаще всего у людей страдающих ревматоидным артритом поражаются сразу несколько суставов стопы, в том числе переднего отдела. Как следствие формируется серьёзно выраженный халюс вальгус с когтевидной деформацией остальных четырёх пальцев.
Ревматоидное поражение стопы часто сопровождается вывихом во 2-5 плюсне-фаланговых суставах. Такая деформация стопы приводит к формированию серьёзных мозолей как на подошвенной поверхности стопы так и на когтевидно деформированных пальцах. Ношение любой обуви при этом становится практически невозможно. В таких ситуациях встаёт вопрос о хирургической коррекции деформации.
Косточка на большом пальце лечение.
В случае если «косточка» появляется на фоне подагры или ревматоидного артрита то на первое место выступает специфическое лечение, назначаемое ревматологом. Ортопед в этой ситуации выполняет внутрисуставные инъекции глюкокортикостероидных препаратов, ношение ортопедических стелек и обуви, а в далеко зашедших случаях производит оперативное лечение деформаций. По этому, необходимо сначала исключить эти заболевания перед тем как начинать лечение косточки.
Но чаще всего боли в области косточки возникают при воспалении суставной сумки по внутренней (при халюс вальгус) или по тыльной (при артрозе) поверхности первого плюсне-фалангового сустава. Само по себе воспаление не является показанием к оперативному лечению и в большинстве случаев хорошо поддаётся консервативным мерам.
Для медикаментозного снятия воспаления назначается НПВС (например ибупрофен), противовоспалительные мази (например найз), компрессы водка+вазелин 1:1 на ночь, сухой холод местно по 15-20 минут 4-5 раз в день.
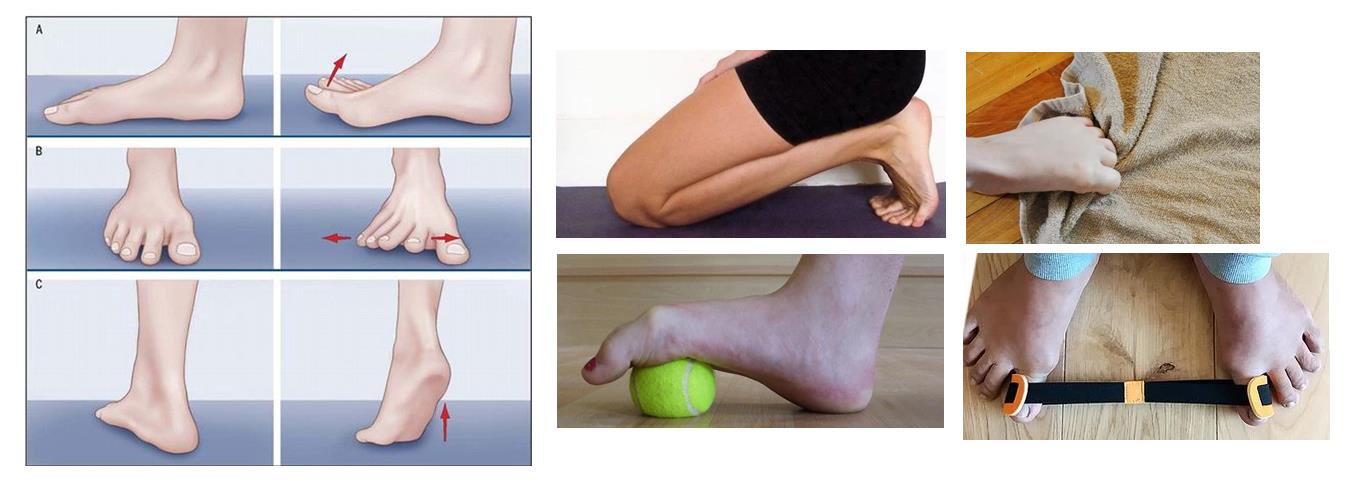
В том случае если деформация переднего отдела стопы эластичная, и поддаётся мануальной коррекции, возможно остановить прогрессирование деформации и даже добиться улучшения ситуации при помощи таких методов как лечебная физкультура, тейпирование, ортезирование. Очень важен переход на свободную обувь с анатомической передней частью, чтобы исключить основной фактор провоцирующий деформацию.
В случае если ваша «косточка» не зашла слишком далеко, этих мер лечения и профилактики будет достаточно.
Если у вас сформировалась ригидная форма Hallux Valgus или вы испытываете постоянные боли в области первого плюсне-фалангового сустава из-за выраженного артроза выход только один – оперативное лечение.
Косточка операция.
Если консервативные меры не обеспечили вам удовлетворительного качества жизни, то остаётся только один выход – оперативное лечение. Выбор конкретной методики зависит от нескольких факторов:
1) Вид и степень деформации
2) Возраст и степень активности пациента
3) Сопутствующая патология
4) Хирургические навыки и предпочтения хирурга
5) Техническое оснащение операционной
6) Наличие фиксаторов той или иной конструкции
Халюс вальгус операция.
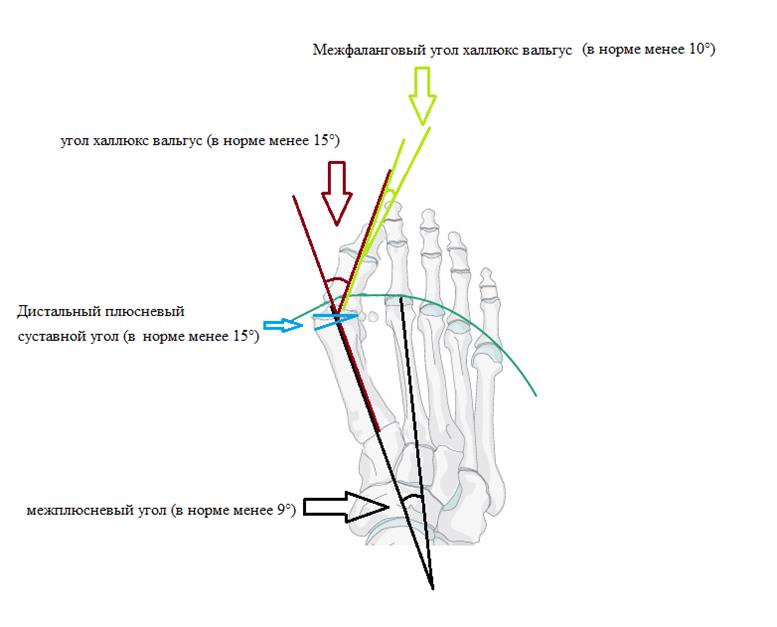
Ниже приведена таблица регламентирующая выполнение той или иной операции при халюс вальгус в зависимости от степени и сопутствующих факторов. Конечно она не является истиной в последней инстанции, так как в каждом конкретном случае хирург должен учитывать и многие другие факторы, но она позволяет легко сориентироваться и сузить перечень возможных вмешательств. Данная классификация основана на национальных клинических рекомендациях.