Как убрать гнойник с миндалин
Гнойная (фолликулярная и лакунарная) ангина
Автор, редактор и медицинский эксперт – Климович Элина Валерьевна.
Содержание:
Симптомы гнойной ангины
Общие симптомы:
Местные симптомы:
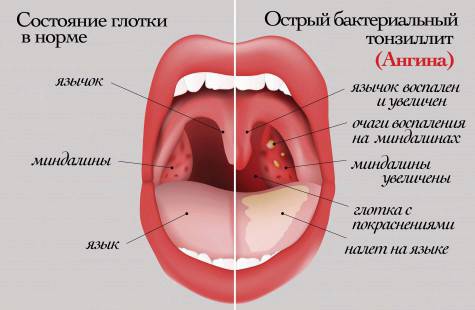
Как выглядит гнойная ангина
Картина, которую можно увидеть при осмотре горла, зависит от формы заболевания.
Фолликулярный тонзиллит
Лакунарный тонзиллит
Причины гнойной ангины
Толчком к развитию тонзиллита могут стать:
Вирусные тонзиллиты обычно вызывают возбудители острых респираторных инфекций:
Сколько длится ангина
Лечение гнойной ангины у взрослых и детей
Лечить тонзиллит должен врач. Он определит форму заболевания и назначит необходимые лекарства. Самолечение же способно привести к затяжному течению болезни и осложнениям.
Медикаментозное лечение включает препараты общего и местного действия.
Для борьбы с инфекций и воспалением, облегчения симптомов тонзиллита врач может назначить следующие препараты:
Последствия гнойной ангины
Острый тонзиллит может протекать с осложнениями. Их принято делить на местные и общие.
Гексорал против гнойной ангины
Информация в данной статье носит справочный характер и не заменяет профессиональной консультации врача. Для постановки диагноза и назначения лечения обратитесь к квалифицированному специалисту.
Гнойная ангина у взрослых
Ангина — одно из наиболее часто встречающихся инфекционных заболеваний, при котором поражаются наши нёбные миндалины (гланды). В медицинской литературе вы можете встретить другое название этого диагноза: острый тонзиллит. Гнойная ангина у взрослого — это инфекционное заболевание, которое провоцируют патогенные микроорганизмы, а именно гемолитические стрептококки группы А и Б, реже стафилококки.
Заболевание крайне заразно. Болезнь передаётся не только воздушно-капельным путём. Заразиться можно контактным путём при использовании с больным одной посуды или полотенца. Болезни подвержены как дети, так и взрослые.
Это заболевание имеет чётко выраженную сезонность и чаще проявляется в осенне-весенний период.
Почему происходит заражение
В подавляющем большинстве случаев (60-80%) возбудителем заболевания выступает бактерия стрептококка. Реже — стафилококки и пневмококки. Во всём организме человека и в нёбных миндалинах в частности микроорганизмы есть всегда. Когда здоровье человека в норме и иммунитет его не ослаблен, они никак себя не проявляют. Но стоит защитным силам организма дать сбой при наличии предрасполагающих к болезни факторов, как патогены активизируются. Если у человека проявились первые признаки ангины, значит болезнетворные микроорганизмы проникли в глубь миндалин и запустили механизм воспаления.
К причинам, провоцирующим воспалительный процесс, относят:
Разновидности гнойной ангины
В оториноларингологии выделяют несколько форм заболевания: катаральную, фолликулярную, лакунарную, и флегмозную, язвенно-некротическую, зубную и латентную (Симановского-Плаута-Венсана). Сразу после постановки диагноза, в тот же день должно быть начато квалифицированное лечение заболевания у взрослых и детей, вне зависимости от формы болезни. В этой статье мы опишем самые основные формы ангины.
При фолликулярной ангине миндалины сильно увеличиваются, и на их поверхности появляются гнойные точки. Болезнь начинается стремительно с резкого повышения температуры до 40°С. Лимфатические узлы увеличиваются, а при нажатии на них больной испытывает неприятные ощущения. Больного одолевают головные боли, «ломота» во всём теле и общее недомогание.
При лакунарной ангине гнойные массы проникают в толщу всей миндалины, заполняют её лакуны. К симптомам фолликулярной ангины добавляется реакция со стороны ЖКТ: рвота, диарея, тошнота. На миндалинах заметен характерный налёт желтоватого оттенка, при удалении которого больной чувствует улучшение, а температура тела спадает.
Флегмонозная — наиболее тяжёлая форма заболевания. Она характеризуется скоплением гнойных масс в миндалине, температура больного достигает 40°С. Параллельно возникает отёк шеи, околочелюстной области. Возможна остановка дыхания. Больной испытывает сильнейшую боль: становится невозможно ни говорить, ни глотать. Пациента немедленно нужно отправить в стационар, поскольку при отсутствии оперативной помощи существует риск летального исхода.
Подобное деление, разумеется, достаточно условно, поскольку одна разновидность болезни может перейти в другую и вызвать тяжёлые проблемы со здоровьем (при условии, что квалифицированное лечение заболевания у взрослых не оказывается).
Симптоматика
Первые признаки болезни появляются практически сразу (от десяти часов до суток с момента заражения!). Cимптомы гнойной ангины сначала проявляются аналогично признакам обычной ангины. Больной пытается вылечить больное горло полосканиями, но эффекта от таких мер нет. Затем появляются следующие признаки:
Больным необходимо помнить первое и главное правило: лечить гнойную ангину необходимо сразу: чем раньше начать лечить недуг, тем быстрее наступит выздоровление, а риск возможности развития патологий сведётся к минимуму.
Осложнения при гнойной ангине
Заболевание опасно своими осложнениями, которые могут затронуть не только дыхательную систему, но и перейти на другие органы человека.
Одна из распространённых патологий — переход острой формы заболевния в хроническую (хронический тонзиллит). При хроническом тонзиллите воспаление постоянно присутствует в миндалинах, и обострения проявляются 2-3 раза в год, а при тяжёлом течении и чаще.
Несвоевременное начатое лечение заболевания может привести к воспалениям сердечной мышцы (миокардиту), болезням суставов (ревматоидному артриту) и почек (гломерулонефрит и пиелонефрит). Возможно развитие перехода ангины в абсцесс. Происходит это, когда инфекционному возбудителю становится мало места в толще нёбной миндалины, и стрептококк начинает искать для себя новые площадки. Таким образом, воспаление может переместиться в паратонзиллярную и парафарингеальную клетчатку и спровоцировать паратонзиллярный или парафарингеальный абсцесс.
Выше перечисленные патологии — весомые аргументы, чтобы своевременно приступить к лечению гнойной ангины.
Лечение тонзиллита
При появлении первых признаков болезни нужно обратиться к оториноларингологу. Как правило, терапия заболевания включает следующие меры:
«Лор Клиника Доктора Зайцева» предлагает своим пациентам высокоэффективные сеансы антисептических и физиотерапевтических лечебных процедур, проводимых с помощью современного лор-оборудования, которые успешно дополнят медикаментозную терапию и существенно ускорят ваше выздоровление.
Пожалуйста, звоните, записывайтесь на приём и приходите. Мы вам обязательно поможем!
Как лечить гнойную ангину?
Повышение температуры тела, болезненные ощущения в горле, слабость, головная боль – эти симптомы в весенне-зимний период люди обычно списывают на банальную простуду. Однако нередко такие признаки указывают на развитие опасного инфекционного заболевания, которое врачи называют гнойная ангина. Болезнь проявляется сильным воспалением миндалин (гланд), расположенных в области носоглотки. Инфекцией поражается в первую очередь паренхима и лимфоидная ткань, выстилающая гланды. Заболевание опасно тяжелыми осложнениями, которые развиваются при игнорировании симптомов и отсутствии грамотного лечения.
Если Вы подозреваете что заболели ангиной и требуется консультация врача звоните +7 (499) 653-58-25 — мы обязательно Вам поможем. Прием осуществляется как в клинике, так и с выездом к пациенту на дом. Для онлайн-запись заполните форму на сайте.
Причины возникновения
Провоцируют воспалительный процесс небных миндалин инфекции, передающиеся воздушно-капельным путем. Реже заражение происходит контактно-бытовым способом (через общую посуду, полотенца, постельное белье). Самый распространенный возбудитель гнойной ангины – гемолитический стрептококк. Однако, если иммунитет человека работает нормально, бактерии этой группы погибают сразу после проникновения в организм. Развитию патологии способствует ослабление иммунитета и провоцирующие факторы.
К непрямым причинам гнойной ангины относят:
Болезнь с одинаковой частотой диагностируется у взрослых и детей.
Инкубационный период
Период от момента проникновения возбудителя в организм до появления первых характерных симптомов может составлять от 2 до 6 дней. Первые дни заболевший еще не догадывается о своем состоянии, становясь источником заражения для окружающих. Во время инкубационного периода инфекция активно передается воздушно-капельным путем (через кашель, чихание, поцелуи, разговоры). Начало болезни проявляется ощущением озноба, повышением температуры тела, слабостью и головной болью. Чем раньше пациент обращается к врачу, тем легче проходит лечение.
Симптомы гнойной ангины
У большинства пациентов первые признаки гнойной ангины появляются на 2-3 день с момента проникновения возбудителя инфекции в организм. Когда иммунитет больного ослаблен, клиническая картина наиболее выражена. У взрослых пациентов отмечаются такие признаки:
У взрослых людей при своевременном лечении острая стадия заболевания редко продолжается дольше недели. Если больной не обращается за помощью к специалистам, существует риск развития осложнений.
Этапы развития болезни
Заболевание прогрессирует стремительно. Особенно это проявляется у детей и взрослых с ослабленным иммунным ответом. Симптоматика зависит от текущего состояния организма, возраста, сопутствующих заболеваний и стадии инфекционного поражения тканей.
Признаки развития болезни на разных этапах с момента заражения:
Грамотная и своевременная терапия позволяет избежать серьезных осложнений.
Заразна ли гнойная ангина
Болезнь легко передается воздушно-капельным путем от зараженного человека к здоровому. Особенно высок риск заражения во время инкубационного периода. Чтобы избежать распространения инфекции, больному рекомендована изоляция, ношение медицинской маски или специальной повязки, а также немедленное обращение к ЛОР-врачу при первых признаках развития патологии. Уже через сутки после начала лечения гнойной ангины, пациент перестает распространять инфекцию.
Формы заболевания
Форма течения гнойной ангины зависит от множества сопутствующих факторов и условий. Наиболее распространены три формы развития – фолликулярная, лакунарная и язвенно-пленчатая (некротическая). Каждый тип характеризуется особенностями течения, специфическими поражениями тканей миндалин и различной продолжительностью.
Фолликулярная
Фолликулярная ангина проявляется точечными гнойными поражениями паренхимы лимфоидной ткани и фолликулов миндалин. Заболевание в 85% случаев вызывают стрептококки группы A. Остальные случаи заражения связывают со стафилококковой инфекцией, гемофильной палочкой, пневмококком, аденовирусом. Эта форма патологии сопровождается стремительным нарастанием симптомокомплекса, сильной гипертермией, потливостью, потерей сна и аппетита. Интенсивный болевой синдром в горле может иррадиировать в ухо.
Лакунарная
Этот тип болезни вызывает тяжелое воспалительное поражение тканей окологлоточного кольца. Вскрытие гнойников сопровождается образованием на поверхности гланд специфических перфораций – лакун. Острая фаза болезни проявляется увеличением размеров миндалин, вплоть до затруднений дыхания. Наряду с другими симптомами, характерным признаком лакунарного типа патологии становится неприятный запах изо рта. Иногда врачи отмечают заметное изменение голоса и нарушения дикции. Неадекватная терапия может привести к развитию паратонзиллярного или заглоточного абсцесса.
Некротическая
Язвенно-некротическая ангина встречается редко (около 5-6% случаев). Основная причина развития болезни этого типа – фузоспирохетозная инфекция. Бурное развитие инфекционно-воспалительного процесса вызывает формирование гистологических изменений в тканях небных миндалин. Нарушения проницаемости сосудов, сопряженные с активной выработкой гистамина и цитокинов, приводят к гипертрофии, а иногда и некрозу тканей. Первым признаком болезни становится ощущение «кома в горле». Позже появляется резкий неприятный гнилостный запах изо рта и усиливается слюноотделение.
Диагностика и лечение
Для постановки диагноза и определения подходов к лечению, необходимо обратиться к врачу отоларингологу. Диагностика проводится по следующему алгоритму:
Как лечить гнойную ангину определяет ЛОР. В тяжелых случаях требуется госпитализация. Общие врачебные рекомендации включают постельный режим, обильное питье, прием витаминов и общеукрепляющих препаратов.
Специфическое лечение болезни представляет собой комплекс процедур и медикаментов:
Правильно подобранное лечение помогает избежать тяжелых последствий и обеспечивает заживление пораженных участков тканей без видимых дефектов.
Гнойная ангина у детей
Если болезнь развивается у ребенка, кроме основных симптомов, нередко появляются расстройства пищеварения – диарея, тошнота, рвота. Дети могут жаловаться на боль в животе, вызванную спазмами кишечника. Фолликулярный тип патологии особенно тяжело переносится детьми 5-10 лет, вызывая воспаление мозговых оболочек. У маленьких пациентов нередко наблюдаются полуобморочные состояния, сухой кашель и жалобы на ощущение постороннего предмета в горле.
Если родители игнорируют симптоматику, патология переходит в хроническую форму. Педиатры называют это состояние хроническим тонзиллитом, обострения которого происходят 2-3 раза в год.
Осложнения и последствия
Запущенная форма заболевания приводит к воспалительному поражению других органов, включая сердце, почки, суставы. К самым опасным осложнениям относят:
Избежать негативных последствий для здоровья позволяет своевременное обращение в медицинское учреждение.
Профилактика
Уделяя внимание профилактическим мероприятиям, можно снизить риск развития заболевания. Эффективная профилактика включает:
Избежать заражения и легче перенести гнойную ангину помогает укрепление иммунной системы, основанное на ведении здорового образа жизни.
Рекомендации по удалению гноя с миндалин
Гнойные пробки на миндалинах появляются часто, особенно это касается детей. Явление напрямую связано с бактериальной инфекцией и понижением защитных функций организма. Проблема причиняет человеку дискомфорт и болезненные ощущения. Как убрать гной с миндалин интересует многих, существуют народные рецепты.
Убрать гной на миндалинах легко в больнице под присмотром опытных врачей, в домашних условиях подобная манипуляция требует от пациента ловкости и усидчивости.
Причины появления гноя и симптоматика
Гной на миндалинах появляется при остром тонзиллите или ангине. Возбудителями болезни и гнойного налета выступают бактерии.
Миндалины оказывают барьерное и защитное действие, при попадании болезнетворных микроорганизмов они не позволяют им пройти в дыхательные пути.
Пробки с гноем – это симптом, а не причина недуга, ангина с осложнениями развивается при пониженном иммунитете.
При остром тонзиллите, сопровождающемся гнойным налетом, наблюдаются следующие симптомы:
Гной образуется при фолликулярной и лакунарной ангине, а при катаральном виде недуга пробки отсутствуют.
Преимущества и недостатки процедуры удаления гноя
Удалять гной на миндалинах необходимо при тяжелом течении заболевания в медицинском учреждении. Гнойники являются емкостью, где наблюдается большое скопление разных бактерий. По истечении двух дней терапии антибиотиками уничтожаются патогенные микроорганизмы. Когда инфекция побеждена, гной прекращает выделяться, пробки исчезают через 3–4 дня.
Если не убрать воспаление при гнойной ангине, а просто начать бороться с пробками, то состояние больного только ухудшится. Существует риск повторного появления гнойных выделений на миндалинах, а раздражение и воспаление слизистой вызовет повышение температуры.
Ситуация приведет к распространению инфекции и поражению слизистой. При самостоятельном очищении горла твердыми предметами гной просачивается еще глубже.
Пошаговая процедура удаления гноя из миндалин
Процедура избавления от гнойного налета простая, ее сложность заключается о том, чтобы провести самостоятельно манипуляцию с соблюдением всех санитарных норм.
Как бороться с гнойниками дома:
После манипуляции требуется очистить гланды от остатков гноя, поэтому горло полощется отваром ромашки, солевым раствором, Фурацилином. Если воспользоваться перекисью водорода, то после проведения процедуры придется смывать еще и этот медицинский препарат.
Медикаментозные препараты для полоскания
От гнойных пробок несложно избавиться с помощью обычной воды, но для промывания горла рекомендуется воспользоваться медикаментами. Такое средство снимет налет, уничтожит возбудителя недуга и улучшит состояние слизистой во время заболевания горла.
Есть несколько распространенных препаратов для полоскания при гнойной ангине.
Запрещено при гнойной ангине пользоваться разными препаратами без предварительной консультации врача. Некоторые средства могут нанести вред организму. Ингалипт благодаря повышенной вязкости замедляет отхождение гноя.
Народные методы лечения
Существует множество проверенных способов лечения гнойной ангины домашними продуктами и растениями.
Отвар из ромашки и календулы. Для приготовления лекарства понадобится в небольшую кастрюлю насыпать по 2 ст. л. травы, залить ее 1 литром крутого кипятка и проварить смесь на медленном огне на протяжении получаса. Настой остужается 2–3 часа, после чего надо приступать к полосканию горла.
Каланхое и алоэ. Растения обладают противовоспалительным свойством. Для лекарства понадобятся их листья, которым больше трех лет. Зелень измельчается и отжимается, а полученный сок разбавляется 1 стакан воды. Натуральный продукт снимает отек.
Предостережения и ограничения
Во время лечения гнойных пробок на миндалинах стоит обращать особое внимание на некоторые ограничения. Если при полоскании горла на миндалинах остается гной, но избавляться от него принудительно никак нельзя. Несколько манипуляций с промыванием поможет убрать гнойные пробки без повреждения слизистой. Во время манипуляции легко поранить поверхность оболочки.
Гнойная ангина лечится только под контролем лечащего врача. Терапия включает комплекс полосканий, прием медикаментов, рецепты народной медицины.
Тяжелая бактериальная ангина сопровождается накоплением гноя на миндалинах. Но количество этих отложений и их распространенность никоим образом не влияют на состояние пациента, основные симптомы заболевания обусловлены воспалительным процессом.
С помощью правильно назначенной терапии гной через несколько дней пропадет самостоятельно. Комплексное лечение, включающее применение полосканий, протираний и других методов, поможет добиться скорейшего выздоровления человека.
Рекомендации медиков
Терапия ангины обязательно включает полоскание горла, если отложения локализуются глубоко в криптах, их лучше не трогать, чтобы не спровоцировать развитие осложнений. При необходимости удаления накоплений это способен сделать только специалист в лечебном учреждении.
Вскрывать и выдавливать гнойные фолликулы самостоятельно очень опасно. В домашних условиях нельзя полноценно убрать все содержимое и хорошо очистить горло. В результате повреждения целостности слизистой оболочки в горле формируется незащищенная раневая поверхность. Она является открытыми воротами для попадания болезнетворных бактерий.
Существует высокий риск развития абсцесса, особенно при проникновении гноя вглубь тканей. Его возникновение может спровоцировать сильное ухудшение самочувствия пациента. А единственным методом избавления от проблемы является оперативное вмешательство — вскрытие гнойника.
Лечение ангины должно быть комплексным и проводиться под контролем специалиста. Следует прислушиваться к рекомендациям врача. Это поможет ускорить выздоровление пациента и не допустить развития осложнений и побочных эффектов.
Паратонзиллярный абсцесс
Паратонзиллярный абсцесс (ПТА) — это скопление гноя между капсулой небной миндалины и глоточными мышцами.
Чаще всего диагностируется передний ПТА, он локализуется между верхним полюсом миндалины и передней небной дужкой. Также различают задний ПТА — между миндалиной и задней небной дужкой, нижний ПТА — у нижнего полюса миндалины, наружный ПТА — снаружи миндалины.
Паратонзиллит — инфекционное воспалительное заболевание клетчатки, окружающей небную миндалину, без формирования абсцесса (полости с гноем).
Паратонзиллиту или ПТА обычно предшествует острый тонзиллофарингит, но в ряде случаев заболевание может развиваться и без предшествующей инфекции глотки, что связывают с закупоркой слюнных желез.
Паратонзиллярный абсцесс — наиболее распространенная инфекция глубоких тканей шеи у детей и подростков, на его долю приходится не менее 50% случаев. Ежегодная заболеваемость ПТА составляет 30-40 случаев на 100 000 человек в возрасте от 5 до 59 лет.
Основными возбудителями ПТА являются Streptococcus pyogenes (бета-гемолитический стрептококк группа А, БГСА), Streptococcus anginosus (ангиозный стрептококк), Staphylococcus aureus (золотистый стафилококк, включая метициллин-резистентные штаммы — MRSA) и респираторные анаэробы (включая Fusobacteria, Prevotella и Veillon).
Симптомы паратонзиллярного абсцесса
Типичным клиническим проявлением ПТА является сильная боль в горле (обычно односторонняя), лихорадка, приглушенный голос. Пациенты также могут жаловаться на слюнотечение и трудности при глотании.
Тризм (спазм жевательных мышц), связанный с раздражением и рефлекторным спазмом внутренней крыловидной мышцы, встречается почти у 2/3 пациентов и является важным отличительным признаком ПТА в сравнении с тяжелым течением острого тонзиллофарингита. Также пациенты могут жаловаться на припухлость шеи и боль в ухе на стороне поражения.
Диагностика
В подавляющем большинстве случаев диагноз ПТА ставится клинически — по результатам фарингоскопии (осмотра глотки). Подтверждается получением гнойного отделяемого при дренировании абсцесса или данными инструментальных исследований (чаще всего УЗИ).
При фарингоскопии отмечается опухшая и/или колеблющаяся миндалина с отклонением небного язычка в противоположную поражению сторону, гиперемия (краснота) и отечность мягкого неба. В некоторых случаях присутствуют налеты или жидкое отделяемое в небной миндалине. Отмечается увеличение и болезненность шейных и подчелюстных лимфоузлов.
Двусторонний ПТА встречается крайне редко, его диагностика сложнее, ввиду отсутствия асимметрии в глотке, а также редко присутствующего спазма жевательных мышц.
Лабораторные исследования для постановки диагноза не требуются, дополнительно их назначают для определения тяжести течения и подбора метода лечения.
Лабораторные исследования могут включать:
Инструментальные методы обследования — УЗИ, компьютерная томография, рентгенограмма шеи в боковой проекции, магнитно-резонансная томография или ангиография — не обязательны и выполняются для исключения других заболеваний, если диагноз ПТА не очевиден.
Дифференциальная диагностика
Тяжелое течение острого тонзиллофарингита. Частые возбудители — вирус Эпштейна-Барр, вирус простого герпеса, вирус Коксаки (герпангина), аденовирус, дифтерия, БГСА, гонорея. Проявляется двусторонним отеком в горле, гиперемией, на миндалинах могут присутствовать налеты.
Эпиглоттит. Воспалительное заболевание надгортанника, обусловленное, как правило, гемофильной палочкой. Чаще встречается у детей младшего возраста, не привитых от Haemophilus influenzae типа b. Прогрессирует быстрее, чем ПТА. Проявляется болью в горле, слюнотечением, затруднением глотания, дыхательной недостаточностью.
Заглоточный абсцесс (ретрофарингеальный абсцесс). Гнойное воспаление лимфатических узлов и клетчатки заглоточного пространства. Чаще всего наблюдается у детей от 2 до 4 лет. При фарингоскопии при этом отмечаются минимальные изменения. Основные жалобы: ригидность затылочных мышц, боль при движении, особенно при разгибании шеи (в отличие от усиленной боли при сгибании, наблюдаемой при менингите), отек и болезненность шеи, боль в груди, затрудненное глотание, слюнотечение, приглушенный голос, спазм жевательных мышц (присутствует только в 20% случаев).
Осложнения
Ранняя диагностика и своевременное, надлежащее лечение паратонзиллярной инфекции имеют решающее значение для предотвращения осложнений. Осложнения ПТА встречаются редко, но потенциально смертельны. Инфекция может распространяться из паратонзиллярного пространства в глубокие пространства шеи, соседние области и в кровоток.
Лечение паратонзиллярного абсцесса
При осложненном течении детям (в особенности детям младшего возраста) показаны госпитализация и лечение в условиях стационара.
Основным методом лечения ПТА является системная антибактериальная терапия. При тяжелом течении, выраженной интоксикации, затруднении глотания, тошноте антибактериальная терапия назначается парентерально (минуя ЖКТ) с последующим переводом на пероральные формы препаратов — до завершения 14-дневного курса лечения. Курсы антибактериальной терапии менее 10 дней повышают вероятность рецидива заболевания.
После назначения системной антибактериальной терапии рекомендуется динамическое наблюдение в течение 24 часов. Оно допустимо у пациентов с предполагаемым паратонзиллитом, без явных признаков ПТА, без признаков обструкции дыхательных путей, сепсиса, тяжелого спазма жевательных мышц или других признаков осложненного течения заболевания. А также у детей до 7 лет с небольшими абсцессами и редкими эпизодами острого тонзиллофарингита в анамнезе.
Исследования показали, что назначение системной антибактериальной терапии эффективно даже без дренирования абсцесса. По имеющимся данным 50% детей отвечали на системную антибактериальную терапию и не нуждались в дренировании абсцесса или удалении миндалин.
Системная антибактериальная терапия должна включать антибиотики, активные в отношении БГСА, золотистого стафилококка и респираторных анаэробов. При ПТА чаще всего назначаются амоксициллин-клавуланат, ампициллин-сульбактам, клиндамицин. При отсутствии эффекта или тяжелом течении к лечению добавляется ванкомицин или линезолид, чтобы обеспечить оптимальный охват потенциально устойчивых грамположительных кокков.
Существует 3 методики дренирования ПТА:
Дренирование абсцесса никогда не исключает назначения системной антибактериальной терапии.
Все 3 методики дренирования абсцесса сопоставимы по эффективности. Выбор процедуры зависит от состояния пациента, тяжести заболевания, наличия осложнений, возраста и способности пациента к сотрудничеству с врачом.
Пациентам без спазма жевательных мышц или рецидивирующих острых тонзиллофарингитов в анамнезе рекомендуется пункционное дренирование ПТА или дренирование абсцесса через разрез, которые могут выполняться в амбулаторных условиях под местной анестезией.
Тонзиллэктомия является предпочтительной в следующих случаях:
Рандомизированные исследования, в которых сравнивались пункционное дренирование ПТА и дренирование ПТА через разрез, показали сопоставимое разрешение абсцесса — более чем в 90% случаев.
Данные о пользе системной гормональной терапии (глюкокортикоидами) при лечении ПТА противоречивы. Некоторые исследования показывают, что использование глюкокортикоидов (дексаметазона) может сокращать длительность симптомов заболевания, а также уменьшать болевой синдром после дренирования ПТА. В других же исследованиях никаких явных преимуществ назначения глюкокортикоидов у взрослых и детей зафиксировано не было. Поскольку число пациентов, участвовавших в этих исследованиях, было небольшим (от 40 до 250 случаев), необходимо дальнейшее изучение эффективности рутинного применения глюкокортикоидов при лечении ПТА.
Рецидивы ПТА встречаются в 10-15% случаев, чаще у пациентов с рецидивирующим острым тонзиллитофарингтом в анамнезе.
Фактор риска ПТА — курение.
Как проходит лечение паратонзиллярного абсцесса в клинике Рассвет
При своевременном и соответствующем лечении большинство паратонзиллярных инфекций проходят без осложнений. Всем пациентам с диагностированным паратонзиллитом или ПТА мы назначаем системную антибактериальную терапию длительностью 10-14 дней.
По показаниям выполняем дренирование абсцесса под местной анестезией в амбулаторных условиях.
При осложненном течении, рецидивирующих ПТА или острых тонзиллофарингитах, неэффективности антибактериальной терапии и неэффективности дренирования абсцесса мы направляем пациента в стационар для проведения тонзиллэктомии.
В качестве обезболивающей терапии отдаем предпочтение НПВС (ибупрофен) или ацетаминофену (парацетамол), а не местным анестетикам в виде полосканий, спреев и леденцов.
Для лечения паратонзиллита и ПТА мы не назначаем гомеопатические, натуропатические, иммуномодулирующие и другие средства, эффективность которые не доказана.
Чекалдина Елена Владимировна
оториноларинголог, к.м.н.