что такое сепсис при ковиде
«Коронавирус – это сепсис или не сепсис?»: дискуссия академиков РАН
«Коронавирусы всегда любят компанию, постоянно собираются друг с другом, но очень уязвимы к температуре. И если мы термически повредим вирус, то его ослабим», — заявил о необходимости создания термовакцины президент российского респираторного общества Александр Чучалин на заседании научного совета РПН «Науки о жизни» по проблеме COVID-19. Академики обсуждали, почему легкие при коронавирусной инфекции напоминают печень и как противодействовать ее новому осеннему наступлению.

УПОР НА АППАРАТЫ ИВЛ НЕ ОПРАВДАЛСЯ, Т. К. ПРИ ИХ ИСПОЛЬЗОВАНИИ СМЕРТНОСТЬ ВСЕ РАВНО БЫЛА ВЫСОКОЙ
Академики РАН в онлайн-формате обсуждали на этой неделе самую животрепещущую тему 2020 года в мире. Дело было на площадке РИА «Новости», где проходило заседание научного совета «Науки о жизни». Речь шла о лечении коронавирусной инфекции, которая с приходом осени наступает с новой силой, и реабилитации больных. Как отметил модератор мероприятия, вице-президент РАН Владимир Чехонин, от этих вопросов зависит то, как мы будем жить с COVD-19. Он также подчеркнул, что сегодня очевидно, что среди осложнений от ковида на первое место выходят те, что связаны с дыхательной недостаточностью и вирусной пневмонией.
Гендиректор Национального медицинского исследовательского центра им. Алмазова минздрава России, президент российского кардиологического общества, академик РАН Евгений Шляхто, представивший доклад «Клинические аспекты ведения пациентов с коронавирусной инфекцией», признал, что COVID-19 даже для специалистов стал «черным лебедем» с неожиданными последствиями. «Было непонятно, как и чем лечить», — сказал академик, подчеркнув, что первоначально эксперты принимали коронавирус за обычную пневмонию. Но, по мере того как выяснялось, что новое заболевание приводит к тяжелым системным изменениям в организме, менялось и понимание того, как его лечить. Академик Шляхто особо отметил и то, что в случае с COVID-19 нужна персонализированная терапия, которая позволяет снизить летальность. Было много и других открытий. Например, упор на аппараты ИВЛ не оправдался, т. к. при их использовании смертность все равно была высокой.
Президент российского респираторного общества, завкафедрой госпитальной терапии Национального исследовательского медицинского университета им. Пирогова, академик РАН Александр Чучалин начал с того, что верхний отдел дыхательных путей является входными воротами для коронавирусной инфекции. А произойдет попадание инфекции или нет, во многом определяет состояние мукозального иммунитета. «Слизистая носа имеет очень высокую концентрацию секреторного иммуноглобулина класса А. Ни одна система в организме человека не обладает такой мощной защитой, но, когда случается инфекция, этот барьер нарушается», — отметил Чучалин, обратив внимание на то, что вирус ищет активные биологические рецепторы, разрушает систему, поражается нервоэпителий и поэтому у человека могут произойти вкусовые изменения. В результате, для того чтобы снимать нейровоспалительные реакции, назначаются витамины В12.

«КОРОНАВИРУСЫ ВСЕГДА ЛЮБЯТ КОМПАНИЮ»
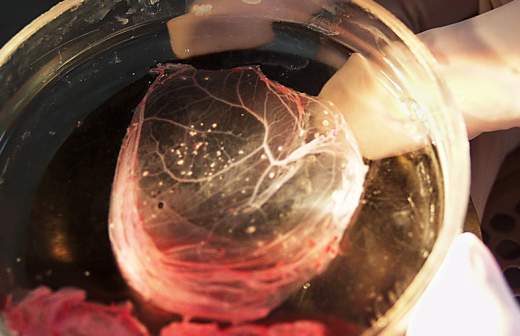
«Когда ведется дискуссия, всегда поднимается вопрос: коронавирус — это сепсис или не сепсис?» — такой вопрос, по словам Чучалина, возникает у специалистов, в частности при взгляде на поражения легкого, чья структура отличается и от сердечной, и от почечной. Но в случае поражения коронавирусной инфекцией внешне оно похоже на ткань, изъеденную молью. Но бывает, когда легкое становится совсем как печень. В доказательство этого Чучалин продемонстрировал участникам заседания любопытный слайд. По словам ученого, когда его же впервые показали врачам, они не поверили словам патологоанатома, что это легкое, говорили, что это печень. Произошло же подобное в связи с тем, что легкое набрало воду и случился нетипичный отек за счет поражения рецепторов. И такие большие изменения — основная причина смерти больных.
«Коронавирусы всегда любят компанию, собираются друг с другом, но очень уязвимы к температуре. И если мы термически повредим вирус, то его ослабим», — сказал Чучалин. В то же время возникают новые вопросы, связанные с тем, что пошли больные с сезонными штаммами, которые повторно переносят коронавирусную инфекцию.

«ЧЕМ БОЛЕЕ ЧЕЛОВЕК БИОЛОГИЧЕСКИ СТАР, ТЕМ БОЛЬШЕ РИСК СМЕРТИ ПРИ COVID-19»
Главный гериатр минздрава РФ, завкафедрой болезней старения Национального исследовательского медицинского университета им. Пирогова, профессор Ольга Ткачева отметила, что главное отличие второй волны пандемии коронавируса от первой заключается в увеличении количества пожилых заболевших, что вызывает большую тревогу, т. к. тяжесть течения этого заболевания в данном возрасте возрастает. «COVID-19 является угрозой прежде всего для пациентов пожилого возраста. Мы видим резкое увеличение смертности. Цифры просто катастрофичные», — высказала беспокойство главный гериатр, отметив, что смертность среди лиц старше 80 лет достигает 30%.
Эксперт также отметила, что, согласно недавним публикациям из Китая, риск смертности от коронавирусной инфекции зависит не просто от паспортного, а от биологического возраста. «Чем более человек биологически стар, тем больше риск смерти при COVID-19», — сказала Ткачева, добавив, что это связано в основном со старением иммунной системы.
Но есть повод для оптимизма, т. к. в апробации находятся лекарства и их применение — это перспектива ближайшего будущего, они работают как пылесос, вытаскивают старые клетки. Т. е. эти препараты могут не просто замедлить старение клеток, но даже и омолодить их. При таком сценарии развития инфекции в пожилом возрасте зависят от многих факторов. Самой старшей пациентке, которая выписалась после успешного лечения, было 97 лет. Многое зависит от того, насколько крепок или хрупок заболевший.
Также важно, что болезнь у пожилых протекает атипично. И нет ни одного типичного симптома. «Даже после первой волны эпидемии мы будем иметь хвост последствий достаточно долго», — подытожила Ткачева, отметив, что сегодня особенно требуется лечение хронических заболеваний, т. к. они усугубляют протекание коронавирусной инфекции и увеличивают общую смертность. А отвечая на вопрос модератора, почему от COVID-19 погибают вдвое больше мужчин, она добавила, что это связано с тем, что у мужчин быстрее стареет иммунная система, поэтому сильный пол быстрее стареет биологически. Хотя точного объяснения этому феномену нет.
Споры со смертью: органы пациентов с COVID-19 на ИВЛ поражает грибок
К бактериальным осложнениям при COVID-19 добавились грибковые инфекции. Они поражают легкие больных, в результате умирают от 16 до 25% пациентов в отделениях реанимации и интенсивной терапии (ОРИТ), выяснили ученые. Чаще всего пневмония, вызванная микозом, возникает на фоне снижения иммунитета и приема часто назначаемых при тяжелой форме COVID-19 препаратов — дексаметазона, тоцилизумаба и других. Главная опасность грибковой пневмонии в том, что ее сложнее выявить, чем вирусную или бактериальную, предупреждают специалисты. Международные микологические организации подготовили инструкцию для врачей в ковидных стационарах, в которой описаны основные принципы диагностики смертоносного грибка.
Вирус vs грибок
О заражениях пациентов с COVID-19 грибком, поражающим внутренние органы, сообщил международный коллектив исследователей. В группу вошли специалисты Научно-исследовательского института наук о жизни и здоровье Университета Минью в Португалии, медики отделения внутренней медицины Медицинского центра Университета Радбоуд (Нидерланды) и другие.
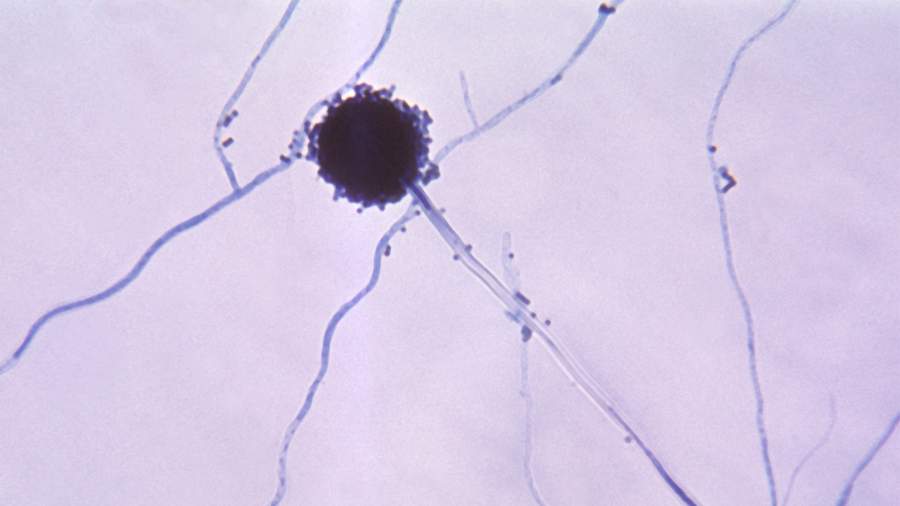
Грибок был обнаружен у пациентов, которые находились в ОРИТ, говорится в опубликованной учеными статье. Как ни парадоксально, активация противовирусного иммунитета может вносить вклад в развитие такой формы воспаления, которая способствует грибковому патогенезу. Тяжелая форма болезни приводит к повреждению легочного эпителия, что может стать предрасполагающим фактором риска легочного аспергиллеза — недуга, вызванного грибами рода Aspergillus.
Микрофотография головки грибка Aspergillus
У 60 из 257 пациентов с COVID-19 (23,3%) образцы мазка из горла дали положительный результат на Aspergillus, то есть у них возникла коинфекция, сказано в статье со ссылкой на исследование, проведенное в провинции Цзянсу в Китае. В других работах число больных на ИВЛ, зараженных Aspergillus, в районе 20%. Грибок повышает летальность пациентов в ОРИТ на 16–25%, сообщил «Известиям» в рамках XXIII Кашкинских чтений заведующий кафедрой клинической микологии, аллергологии и иммунологии СЗГМУ имени И.И. Мечникова Николай Климко.
Две беды
Есть два основных варианта инвазивных микозов у больных коронавирусной инфекцией в ОРИТ, рассказал Николай Климко. Первый — это грибковый сепсис, обусловленный грибами Candida. Однако здесь нет специфических факторов риска для больных COVID-19, это общая проблема всех пациентов, которые длительно находятся в ОРИТ с центральным венозным катетером, получают антибиотики и парентеральное питание (с помощью капельницы).
— Вероятность развития грибкового сепсиса в таком случае составляет около 1–2%. Летальность составляет около 50%, то есть каждый второй умирает, — рассказал профессор.
Второй вариант инвазивных микозов — грибковая пневмония, вызванная грибами рода Aspergillus. И здесь есть специфические факторы риска именно для COVID-19, считает Николай Климко. Таким отягчающим фактором является сама коронавирусная инфекция, которая может приводить к значительному нарушению местных и системных механизмов иммунной защиты.
Еще одной причиной развития грибковой патологии у коронавирусных больных ученый назвал применение определенных препаратов — глюкокортикостероидов (дексаметазон и другие) и биологических иммуносупрессоров (тоцилизумаб и прочие). Эти лекарства действительно могут спасти жизни части больных, но их применение сопровождается вынужденным снижением количества иммунологически активных клеток.
Часто грибковая инфекция в ОРИТ идет дополнением к бактериальной: сначала у человека развиваются бактериальные осложнения, которые лечат антибиотиками, а уже следом присоединяются инвазивные микозы, сообщил «Известиям» профессор кафедры госпитальной терапии Сеченовского университета, президент Альянса клинических химиотерапевтов и микробиологов России Сергей Яковлев.
— Это непростая проблема, которая пока является новой для врачебного сообщества и мало изученной, — рассказал Сергей Яковлев. — Но это уже стало известной проблемой для скоропомощных стационаров. И действительно, во время всемирной эпидемии свиного гриппа было показано, что у тяжелых больных вирусной инфекцией риск вторичного заражения инвазивными микозами увеличивается.
Тогда же было замечено, что часть больных умирали непосредственно от вирусного поражения легких, часть — от бактериальных суперинфекций (когда бактерии нечувствительны к антибиотикам), еще часть — от грибков, в частности аспергиллеза.
Дело — трубка
Сама по себе грибковая инфекция хорошо лечится: есть препараты, раннее применение которых позволяет спасти большинство больных. Основная сложность в том, что грибковую пневмонию часто не могут обнаружить вовремя, подчеркнул Николай Климко.
— Сейчас больным CОVID-19 в ОРИТ обычно не проводят необходимую диагностическую процедуру — бронхоскопию (позволяет осмотреть легкие и воздухоносные пути изнутри. — «Известия»). Во время бронхоскопии тоненькая трубка (бронхоскоп) проводится через нос или рот и далее через горло в легкие, — пояснил ученый.
Отмена этой процедуры может быть связана с тяжестью состояния пациентов, считает Николай Климко. Кроме того, считается, что бронхоскопия повышает риск заражения врачей. А другие методы диагностики недостаточно эффективны. Чтобы начать своевременное лечение грибковой инфекции, нужны бронхоскопия и специфические лабораторные тесты. В России недостаточно таких лаборантов, добавил он.
Наиболее достоверные результаты действительно можно получить при бронхоскопии, которая бывает противопоказана при развитии дыхательной недостаточности, сообщил «Известиям» доцент кафедры инфекционных болезней с курсами эпидемиологии и фтизиатрии РУДН (вуз — участник проекта повышения конкурентоспособности образования «5–100») Сергей Вознесенский. Поэтому необходимы микроскопическое исследование и высев с определением свойств чистой культуры возбудителя.
— Аспергилез — это грибковое заболевание, развивается при иммунодефиците, — сказал профессор. — Прогноз выживаемости у таких пациентов неблагоприятный.
Пандемия COVID-19 преподнесла много разноплановых уроков национальным системам здравоохранения во всем мире, отметил заведующий лабораторией химии гликоконъюгатов Института органической химии имени Н.Д. Зелинского РАН Николай Нифантьев. И один из них — то, что за высокую смертность часто ответственны микологические ко-инфекции.
— Это еще раз подчеркивает приоритетность широкого изучения механизмов всех этапов развития грибковых заболеваний, особенно коморбидных, развивающихся на фоне других. В последнее время оперативно инициированы программы по исследованию COVID-19, но такие же программы необходимы для адресных грибковых исследований, в которых бы были объединены специалисты в самых разных областях естественных наук и медицины, — подчеркнул профессор. — Только такие работы позволят создать действительно эффективные методы обнаружения и лечения грибковых поражений.
Чтобы рассказать врачам в коронавирусных ОРИТ о том, как правильно выявлять инвазивный аспергиллез, международные микологические организации (The European Confederation for Medical Mycology и International Society for Human and Animal Mycology) инициировали разработку рекомендаций по диагностике и лечению инвазивного аспергиллеза легких у больных COVID-19. Их создала группа экспертов, в которую входит в том числе Николай Климко. Эти рекомендации приняты для публикации в медицинском журнале The Lancet.
О лечении полиорганной недостаточности при COVID-19 рассказали в Сеченовском Университете

Согласно патогенезу, «цитокиновый шторм» является опосредованным последствием влияния коронавируса на иммунную систему человека. Шанс его возникновения может повыситься в случае тяжёлого течения заболевания и заражения побочными бактериальными инфекциями. А также другими факторами – средне-тяжёлым или тяжёлым течением заболевания, склонностью к тромбообразованию и быстрое прогрессирование болезни. Впоследствии он может привести к многочисленным осложнениям даже при успешном его погашении – для лёгких, сердца, сосудов и других органов.
«Краеугольным камнем в лечении коронавирусной инфекции является поддержание гипокоагуляции. Посредством прямого или опосредованного действия вируса выявляется склонность к тромбообразованию. Здесь в каждом учреждении необходимо использовать индивидуальный подход, руководствуясь рекомендациями, которые мы имеем на данный момент», – объяснил Борислав Силаев.
Он также напомнил, что необходимо проводить компьютерную томографию хотя бы раз в 7 суток, чтобы отследить динамику заболевания и потенциальные риски.
При лечении бактериального воспаления при коронавирусной инфекции важно знать о риске возникновения цитокинового шторма и своевременно проводить скрининг двух белков – прокольцитонина и C-реактивного белка. Диагностическими критериями возникновения цитокинового шторма являются нормальный или сниженный уровень прокальцитонина, фебрильная лихорадка, прогрессирующая полиорганная недостаточность, а также специфические показатели анализа крови.
Цитокиновый шторм – опасное явление, которое можно лечить как медикаментозно, так и экстрапорально. Но предпочтительнее не допускать его возникновения, и принимать меры для его предотвращения, подчеркнул эксперт.
Код вставки на сайт
О лечении полиорганной недостаточности при COVID-19 рассказали в Сеченовском Университете

Согласно патогенезу, «цитокиновый шторм» является опосредованным последствием влияния коронавируса на иммунную систему человека. Шанс его возникновения может повыситься в случае тяжёлого течения заболевания и заражения побочными бактериальными инфекциями. А также другими факторами – средне-тяжёлым или тяжёлым течением заболевания, склонностью к тромбообразованию и быстрое прогрессирование болезни. Впоследствии он может привести к многочисленным осложнениям даже при успешном его погашении – для лёгких, сердца, сосудов и других органов.
«Краеугольным камнем в лечении коронавирусной инфекции является поддержание гипокоагуляции. Посредством прямого или опосредованного действия вируса выявляется склонность к тромбообразованию. Здесь в каждом учреждении необходимо использовать индивидуальный подход, руководствуясь рекомендациями, которые мы имеем на данный момент», – объяснил Борислав Силаев.
Он также напомнил, что необходимо проводить компьютерную томографию хотя бы раз в 7 суток, чтобы отследить динамику заболевания и потенциальные риски.
При лечении бактериального воспаления при коронавирусной инфекции важно знать о риске возникновения цитокинового шторма и своевременно проводить скрининг двух белков – прокольцитонина и C-реактивного белка. Диагностическими критериями возникновения цитокинового шторма являются нормальный или сниженный уровень прокальцитонина, фебрильная лихорадка, прогрессирующая полиорганная недостаточность, а также специфические показатели анализа крови.
Цитокиновый шторм – опасное явление, которое можно лечить как медикаментозно, так и экстрапорально. Но предпочтительнее не допускать его возникновения, и принимать меры для его предотвращения, подчеркнул эксперт.
Сепсис у взрослых: симптомы, причины, лечение
Инфекционное заболевание сепсис является очень опасным для человека. В прошлом оно заканчивалось летальным исходом в 80% случаев. Сегодня благодаря достижениям современной медицины этот показатель уменьшился, но продолжает оставаться достаточно высоким и составляет 30-40%.
Что представляет собой сепсис
Что такое сепсис простыми словами? Сепсис («гниение» в переводе с греч.) – это общее инфекционное заражение организма, распространение инфекции при котором происходит кровотоком. Заболевание поражает не отдельный орган, а весь организм.
Часто сепсис становится продолжением развития различных местных воспалений, например, фурункула, флегмоны, абсцесса, менингита, вызываемого менингококковой инфекцией, которая также может привести к развитию менингококкового сепсиса.
Пациенты, больные сепсисом, как правило, имеют иммунитет, ослабленный первичным воспалительным процессом. Именно на фоне сниженных защитных функций организма повышается риск развития сепсиса, как вторичного воспалительного процесса.
Классификация
Классификация сепсиса проводится по нескольким критериям:
По темпам развития:
Формы сепсиса у взрослых вторичного типа по зоне локализации первичного очага:
Отдельно следует выделить неонатальный сепсис – системное инфекционное заболевание у новорожденных первых 28 дней жизни. Источником становится образование гнойного процесса в тканях и сосудах пуповины.
Симптомы и признаки сепсиса
Признаки и симптомы сепсиса у взрослых могут быть достаточно обширными и разнообразными. К общим признакам сепсиса относятся:
При сепсисе можно наблюдать петехиальные кровоизлияния, которые образовываются на поверхности голеней и предплечий и имеют вид пятен или полос.
По симптомам сепсиса специалисты различают следующие формы:
Причины развития сепсиса
Главное условие развития гнойного сепсиса – попадание в организм пациента возбудителей инфекции (вирусов, грибков, бактерий). Иммунная система начинает активную борьбу с возбудителями, следствием чего и становится воспалительный процесс в организме – происходит массовое инфицирование гнилостными продуктами, образовавшимися в результате разрушения патогенных микроорганизмов. Ослабление иммунной системы приводит к тому, что она не справляется с задачей своевременной локализации патогенных организмов. Они попадают в кровотоки, в результате чего сепсис в крови разносится по всему организму, поражая все органы и системы.
Причины развития сепсиса кроются в создании в организме пациента ряда благоприятных условий:
Факторы риска
Дополнительно факторами, которые увеличивают риск развития сепсиса, являются:
Осложнения
Осложнения сепсиса могут быть очень серьезными.
Когда следует обратиться к врачу
При появлении любых признаков или симптомов сепсиса рекомендуется обратиться к специалистам для консультации. В зависимости от формы и клиники сепсиса заболевание может лечиться в интенсивной терапии, инфекционном или терапевтическом стационаре, отделении реанимации. В АО «Медицина» (клиника академика Ройтберга) в центре Москвы вы найдете всех необходимых врачей.
Диагностика сепсиса
Диагностика сепсиса проводится с использованием целого ряда клинических и лабораторных методов исследования. Специалист назначает анализы при сепсисе и аппаратные исследования:
Лечение сепсиса
Лечение сепсиса назначается в соответствии с установленным диагнозом и распространяется на первичный источник инфицирования. Важным фактором для выбора интенсивных методов терапии является присутствие риска летального исхода.
Основные методы лечения:
Ключевым является устранение инфекции из первичных очагов. Антибиотики могут дополняться гормональной терапией. В некоторых случаях может требоваться вливания плазмы крови, глюкозы и глобулина.
Для пациента создаются условия изоляции и покоя. В качестве дополнительной терапии назначается специальная диета. В критических случаях питание пациента осуществляется внутривенно.
При наличии вторичных гнойных очагов для лечения сепсиса применяется хирургическое вмешательство – удаление гноя и промывание очагов специальными растворами, вскрытие абсцессов, хирургическое иссечение пораженных тканей вместе с прилегающими здоровыми.
Профилактика сепсиса
Главным методом профилактики сепсиса – является своевременное и правильное лечение инфекций, ставших причиной развития первичных очагов.
Второй важный момент – строгое соблюдение асептических и антисептических правил проведения любых медицинских операций.
Как записаться к специалисту
Для записи на прием в АО «Медицина» (клиника академика Ройтберга) доступны следующие способы:
Все исследования проводятся на современном оборудовании, в максимально сжатые сроки. При назначении лечения врачи всегда применяют индивидуальный подход, позволяющий победить болезнь максимально щадящим способом для организма. Помните, что чем раньше вы обратитесь к врачу, тем более простым и коротким будет лечение.
На сайте клинике можно ознакомиться с информацией о стоимости предоставляемых услуг. Звоните, если у вас остались какие-то вопросы, мы поможем вам!