что такое сбс заболевание
Краниосакральный ритм. Паттерны СБС и их взаимосвязь с прикусом. Часть 1
В нашем организме есть дыхательный и сердечный ритмы, но есть также и краниосакральный ритм (КСР). Этот ритм возникает вследствие пульсирующей активности головного мозга. Волна передается на мозговые оболочки, кости черепа, а также распространяется на все тело через систему жидкостей организма.
Краниосакральный ритм впервые был обнаружен более 100 лет назад доктором У. Сатерлендом, который изучал подвижность черепных швов и изложил свои наблюдения в научном труде «Черепной сосуд» (1939). О черепных швах доктор Сатерленд писал: «Скошенные… как жабры рыбы… указывающие на суставную подвижность… для дыхательного механизма». Он описывал КСР как периодические расширения и сужения черепа в среднем до 8–12 циклов за 1 минуту.
Рис. 1. На рисунке представлена схема, где линия бирюзового цвета, соединяющая череп и крестец, — это твердая мозговая оболочка, внутри которой циркулирует спинномозговая жидкость.
Движения, которые совершают кости черепа в единстве с крестцом и ликвором, вызывают колебания мембран, индуцируя непроизвольные расширения и сжатия во всем теле. Этот механизм находится в состоянии постоянной ритмической активности, движения (дыхания) и является, как считал Сатерленд, проявлением здоровья.
Краниальный ритмический импульс имеет две фазы дыхания:
Рис. 2. Первичный вдох слева, первичный выдох справа.
Это происходит не только в жидкостях, но и во всех тканях и органах: костях, мышцах, связках, внутренних органах. Организм един как биодинамическая система.
Две главные кости, которые запускают краниосакральный ритм (его еще называют ПДМ — первичный дыхательный механизм), — клиновидная кость и затылочная. СБС — это сфенобазилярный синхондроз, иначе говоря — сустав между клиновидной и затылочной костями. Окончательного сращения этих двух костей не происходит, и подвижность между ними сохраняется на протяжении всей жизни. Подобное соединение костей необходимо для того, чтобы краниальный ритм имел место в нашем организме. Во время фазы флексии череп раскрывается подобно бутону, на экстензии — происходит его закрытие.
Движения в костях черепа запускаются СБС, т. е. изначально совершают свои движения клиновидная и затылочная кости, а потом во флексию и экстензию вовлекаются кости лицевого и мозгового черепа. Затылочная кость запускает в движение височную кость, теменную кость, нижнюю челюсть, подъязычную кость и крестец, все остальные кости черепа во флексию запускает клиновидная кость.
Важно отметить, что движения в клиновидной и затылочной костях в норме будут происходить по физиологическим осям:
Так при возникновении различных дисфункций СБС появляются другие, уже патологические оси движения.
Рис. 3. Поперечные оси движения затылочной и клиновидной костей, вокруг которых происходит флексия и экстензия.
Квадранты черепа
В зависимости от того, какая кость влияет на другие кости черепа (клиновидная или затылочная), их делят на квадранты. Важный момент: для клиновидной кости — на все влияет положение ее тела (corpus ossis sphenoidalis), для затылочной кости — все определяет положение ее чешуи (squama ossis occipitalis), а не тела.
Таким образом, влияющих костей две (затылочная и клиновидная), и все кости можно разделить на две большие группы влияния:
Рис. 4а. Квадранты черепа. Возможные положения: внутренняя ротация, или rotation internal, обозначается обычно RI; наружная ротация, или rotation external, обозначается обычно RE.
Рис. 4б. Квадранты черепа. Зеленым цветом отмечены кости, на которые влияет затылочная кость. Желтый цвет — зона влияния клиновидной кости.
Паттерны
Таким образом, каждый из четырех квадрантов может быть в положении наружной или внутренней ротации. Различные сочетания «вдоховых» (флексионных) и «выдоховых» (экстизионных) квадрантов черепа дают свои варианты формы и биомеханики черепа.
Отсюда следует, что положения челюстей ВЧ и НЧ (во внутренней или наружной ротации) также будут определяться положениями СБС и его функционированием.
Рис. 5. Конфликта прикуса в случае нормального функционирования СБС нет.
В следующей статье я более подробно изложу информацию о флексионном и экстензионном паттерне СБС, также о том, как происходит развитие челюстей и формирование прикуса согласно этим паттернам.
Мирошкина Екатерина Александровна, врач-стоматолог, студент выпускного курса Медицинской академии остеопатического образования (МАО), Россия, Краснодар
Miroshkina E. A., dentist, graduate student of the Academy of Medical Osteopathic Education (MAO), Russia, Krasnodar
Краснодар, ул. им. Героя Яцкова, 4
Craniosacral rhythm. Patterns of SBS and their connection with occlusion. Part 1
Аннотация. Статья освещает понятие СБС, формирует представление о том, как происходит развитие мозгового и лицевого черепа согласно паттернам СБС в норме, как формируется прикус исходя из этого паттерна.
Annotation. The article covers the concept of SBS, forms an idea of how the development of the brain according to the SBS patterns in the norm and how the occlusion is formed on the basis of this pattern.
Ключевые слова: краниосакральный ритм; сфенобазилярный синхондроз (СБС); флексия; экстензия; квадранты черепа; паттерн.
Keywords: с raniosacral rhythm; sphenobasilar synchondrosis (SBS); flexion; extension; quadrants of the skull; pattern.
Краниосакральный ритм. Флексионный и экстензионный паттерны СБС. Часть 2
Е. А. Мирошкина
врач-стоматолог, остеопатическая практика
Во второй части подробно рассмотрим понятия о флексионном и экстензионном паттернах СБС, также о том, как происходит развитие челюстей и формирование прикуса согласно этим паттернам.
Флексионный тип СБС и его роль в формировании прикуса
Рис. 1. При экстензионном и флексионном паттернах сохраняются движения клиновидной и затылочной костей по их физиологическим осям.
Рис. 2. При флексионном паттерне остальные кости черепа, которые запускаются клиновидной и затылочной костями, находятся в наружной ротации или во флексии.
Причины:
Визуальные признаки:
Рис. 3 а. Внешний вид при флексионном паттерне.
Рис. 3 б. Внешний вид при флексионном паттерне.
Прикус: верхняя челюсть отражает положение верхнечелюстных костей.
При наружной ротации верхней челюсти верхние резцы могут смещаться дорзально, остальные верхние зубы — более латерально. Внутрикостные изменения между резцовой и собственно верхнечелюстной частью ведут к образованию нефизиологического увеличения. Например, широкое низкое небо (романическая арка) за счет наружной ротации верхней челюсти. Зубы крупные, могут быть тремы и диастемы.
Клинически у детей может проявляться венозным застоем, частыми головными болями, рвотой, приносящей облегчение, болезненной реакцией на свет, звук, так как это раздражает.
Рис. 4. Прикус при флексионном паттерне.
Экстензионный тип дисфункции СБС и его роль в формировании прикуса
Экстензия СБС относится к физиологическим типам дисфункции, так как сохраняется ось движения во время краниосакрального ритма клиновидной и затылочной костей, но при этом компонент экстензии (когда череп идет на закрытие) превалирует над компонентом флексии.
Так как и клиновидная, и затылочная кости находятся больше в экстензионном положении, то кости черепа, которые они запускают во время краниосакрального ритма, будут также находиться в экстензии, если это непарные кости, и во внутренней ротации, если это парные кости.
Характерный внешний вид (рис. 5) :
Рис. 5. При экстензионном паттерне остальные кости черепа, которые запускаются клиновидной и затылочной костями, находятся во внутренней ротации или в экстензии.
Рис. 6. Прикус при экстензионном паттерне.
Экстензионный тип СБС может иметь следующую клиническую симптоматику:
Устранить негативные влияния дисфункции на организм возможно, очень хорошо работать с детьми раннего возраста, и перед тем, как ставить ортодонтические пластины на зубочелюстной ряд, необходимо сначала отработать СБС, восстановить подвижность верхней челюсти, дать ей возможность свободно двигаться во флексию и в экстензию, а потом уже приступать к ортодонтическому лечению, тогда лечение будет происходить быстрее, эффективнее и безопаснее, а в ряде случае вообще может не понадобиться этап ношения пластин.
Часть 1.
- Мирошкина Екатерина Александровна, врач-стоматолог, остеопат. Частная практика. Осуществление остеопатического сопровождения лечения ортодонтических и ортопедических пациентов, пациентов с заболеваниями ВНЧС. Россия, Краснодар
Miroshkina E. A., dentist, osteopath. Private practice, provide osteopathic support for the treatment of orthodontic and orthopedic patients, patients with TMJ diseases. Russia, Krasnodar
Краснодар, ул. им. Героя Яцкова, 4
Craniosacral rhythm. Flexion and extension pattern of SBS and their connection with occlusion. Part 2
Аннотация. Статья формирует представление о том, как происходит развитие мозгового и лицевого черепа согласно флексионным и экстензионным паттернам СБС, как формируется прикус исходя из этих паттернов.
Annotation. The article forms an idea of how the development of the brain and facial skull according to the flexion and extension patterns of the SBS, as the bite is formed on the basis of these patterns.
Ключевые слова: краниосакральный ритм; сфенобазилярный синхондроз (СБС); флексия; экстензия; квадранты черепа; паттерн.
Key words: сraniosacral rhythm; sphenobasilar synchondrosis (SBS); flexion; extension; quadrants of the skull; pattern.
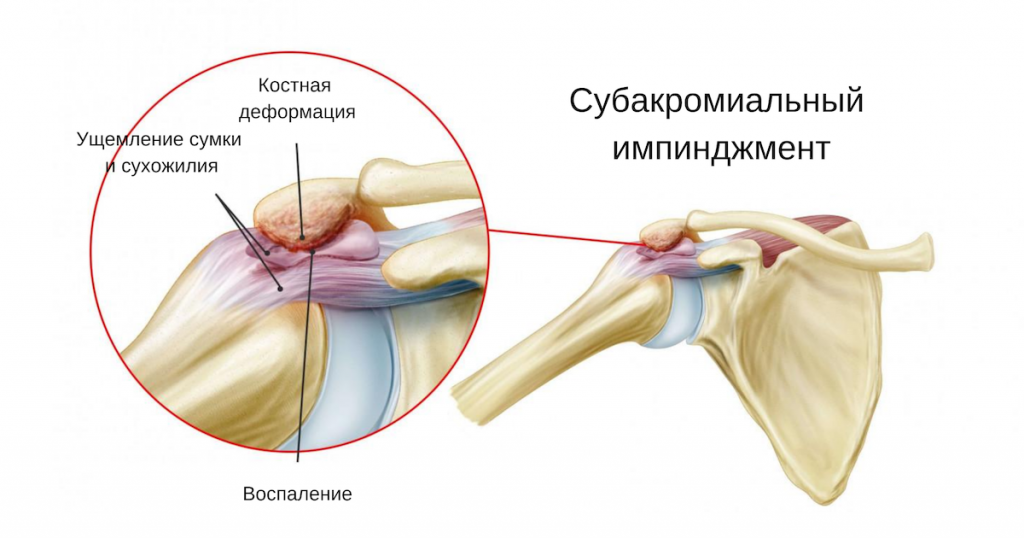
Субакромиальный болевой синдром
Нетравматическая боль в плече, связанная со структурами субакромиального пространства, является одной из «горячих» тем в научном сообществе. До сих пор не утихают споры – как именно ее классифицировать и какое название присвоить?
Термин субакромиальный импинджмент-синдром (САИС), под которым понимается боль в плече при поднятой руке, был впервые введен в 1972 г. доктором Чарльзом Ниром. В его основе – импинджмент (биомеханическое защемление) структур, расположенных в субакромиальном пространстве. САИС рассматривается как симптоматическое раздражение субакромиальных структур между клювовидно-акромиальной дугой и головкой плечевой кости при подъеме руки выше плеча или головы. По мнению многих экспертов, это одна из наиболее частых причин боли в плече.
Классификация
Нир выделил четыре типа импинджмент-синдрома плеча.
1/ Первая степень: возраст 40 лет, мелкие разрывы ротаторной манжеты, субакромиальная декомпрессия и некрэктомия/хирургическая коррекция.
4/ Четвертая степень: возраст >40 лет, большие разрывы ротаторной манжеты, субакромиальная декомпрессия с хирургической коррекцией.
Классификация Нира в свое время послужила ключом к пониманию патологии плечевого сустава. Позже у САИС были выделены четыре подтипа в зависимости от того, был ли это наружный или внутренний импинджмент.
Наружный импинджмент
Первичный наружный импинджмент связан со структурными изменениями в плече-лопаточном суставе, в результате которых механически сужается субакромиальное пространство. К этим изменениям относят изменение объема костей, образование остеофитов, неправильное положение костей после переломов или разрастание субакромиальных мягких тканей. Указанные патологии могут быть как врожденными, так и приобретенными. Форма акромиального отростка или лопатки может сыграть большую роль при восстановлении и лечении после первичного наружного импинджмент-синдрома.
Друзья, совсем скоро состоится семинар Георгия Темичева «Диагностика и терапия проблем плече-лопаточного комплекса». Узнать подробнее…
Внутренний импинджмент
Внутренний импинджмент, возможно, наиболее частая причина боли в задней части плеча у спортсменов с сильной высокой подачей. Причина кроется в ущемлении сухожилий ротаторной манжеты плеча (а именно – задней поверхности надостной мышцы и передней поверхности подостной мышцы) между большим бугорком плечевой кости и задне-верхней частью суставной губы. В основном данный синдром наблюдается при частом выполнении движений, когда рука находится выше головы. Данное положение становится патологическим во время максимальной наружной ротации, при передней капсулярной нестабильности, дисбалансе мышц плече-лопаточного комплекса и/или чрезмерной нагрузке на мышцы ротаторной манжеты плеча. Все перечисленное вместе приводит к потере контроля над плечом и лопаткой.
Данные определения и описания САИС основаны на гипотезе, предполагающей, что раздражение акромиона ведет к наружному стиранию бурсы, ротаторной манжеты и других структур субакромиального пространства. Однако позже описание патологии доросло до «импинджмента, связанного с болью в плече», что отражало мнение о том, что «импинджмент» представляет целую группу симптомов и возможных механизмов боли, а не только патоанатомическую диагностику саму по себе. Данная теория была доминирующей на протяжении последних 40 лет и служила обоснованием для клинических тестов, консервативной терапии, хирургических вмешательств и протоколов реабилитации. Впрочем, в последнее десятилетие обоснованность данной теории была поставлена под сомнение как с теоретической, так и практической точки зрения. Были высказаны предположения, что используемая терминология может негативно настроить пациента в отношении консервативных методов лечения и физической терапии. В итоге результаты лечения могут оказаться хуже ожидаемых, что очень часто заставляет пациентов сделать выбор в пользу операции.
На фоне неутихающих споров по поводу терминологии и большим количеством определений, с помощью которых пытаются описать субакромиальную боль и ее патофизиологию, были высказаны предположения, что термин САИС, все таки, не отражает в полной мере механизм патологии. В настоящее время наиболее подходящим был выбран термин «Субакромиальный болевой синдром» или СБС, который лучше всего описывает боль, которая, как считается, возникает в структурах, расположенных между акромионом и головкой плечевой кости. Указанный термин, однако, не отражает другие причины боли в плече, локализованные за пределами субакромиального пространства.
Определение/Описание
Diercks и соавт. определяют СБС как совокупность нетравматичных, унилатеральных проблем с плечом, которые вызывают боль, локализованную вокруг акромиона, обычно усиливающуюся во время или после подъема руки. По сути, это собирательный термин, который описывает боль, вызванную любым повреждением какой-либо структуры или структур в пределах субакромиального пространства. Таким образом, данный термин включает все состояния, связанные с субакромиальными структурами: субакромиальный бурсит, кальциноз предплечья, тендинит бицепса или дегенерация сухожилий ротаторной манжеты.
Распространенность заболевания
Субакромильный болевой синдром – наиболее частое заболевание плеча, на долю которого приходится от 44% до 65% всех жалоб на боль в плече. Частота этих жалоб увеличивается с возрастом. Пик заболеваемости приходится на старший возраст – после шестидесяти лет.
Этиология
Вопрос об этиологии заболевания все еще является открытым. Предполагают, что его механизм может быть связан с внутренними и внешними факторами, а также их комбинацией. К ним относятся мышечный дисбаланс и анатомические факторы, которые влияют на субакромиальное пространство, различные формы акромиона, его передний наклон, его угол, латеральная экстензия акромиона относительно головки плечевой кости. Костные изменения в нижнем акромиально-ключичном суставе или клювовидно-акромиальной связке также могут влиять на субакромиальной пространство.
И хотя принято считать, что в патогенезе заболевания участвуют сразу несколько факторов, остается несколько важных нерешенных вопросов. А именно — какая субакромиальная структура первой страдает в результате патологии и каковы механизмы, вызывающие боль?
Клинически значимая анатомия
Субакромиальное пространство – это пространство, расположенное под акромионом (между верхним краем головки плечевой кости и акромиальным отростком лопатки). Данное пространство ограничено акромионом и клювовидным отростком (которые являются частью лопатки), соединенные с помощью клювовидно-акромиальной связки.
Размер субакромиального пространства – около 1 см. Оно состоит из следующих структур:
Клиническая картина
В основном данное заболевание встречается у пациентов старше 40 лет, которые мучаются от постоянной боли в плече. Предшествующие травмы у них отсутствуют. Боль у таких пациентов возникает при подъеме руки между 70 ° и 120 °, “болезненной дуге » (см рис.), при вынужденном движении руки над головой и при лежании на пораженной стороне. Симптомы могут быть хроническими или острыми. Чаще всего это постепенный, дегенеративный процесс, вызывающий импинджмент, нежели некий сильный внешний фактор. Именно поэтому пациентам чаще всего трудно назвать точное начало симптомов.
Диагностика
Физикальное обследование
Подробный сбор анамнеза и клиническое обследование – необходимые составляющие для постановки диагноза СБС. Необходимо отметить, что какого-то одного теста недостаточно для диагностирования истинной патологии плечевого сустава, поэтому необходимо использовать комбинацию различных тестов.
Про ротаторную манжету плеча читайте тут.
Голландская ортопедическая ассоциация выпустила руководство по диагностике и лечению субакромиального болевого синдрома, в котором рекомендует проводить следующие тесты:
Комбинация указанных тестов имеет более высокую прогностическую ценность.
Для того, чтобы исключить разрыв ротаторной манжеты, необходимо выполнить следующие тест:
Инструментальная диагностика
Рентгенограмма может помочь установить анатомические изменения, а также выявить кальцификацию или артрит акромиально-ключичного сустава. Рекомендуется выполнять рентгенограмму в трех проекциях:
Также возможно оценить субакромиальное пространство. МРТ может помочь выявить полный или частичный разрыв сухожилий ротаторной манжеты, а также воспалительные процессы. УЗИ и артрография применяются при подозрении на разрыв ротаторной манжеты или в сложных случаях.
УЗИ плеча относится к специфическим и чувствительным методам визуализации. Его диагностическая точность высока и сопоставима со стандартным МРТ, что позволяет выявить частичные или полные разрывы ротаторной манжеты.
Руководства, выпущенные Голландской ортопедической ассоциацией, рекомендуют использовать ультразвук как наиболее полезный и экономичный метод визуализации в случае неудачи первого периода консервативного лечения. Ассоциация рекомендует сочетать УЗИ с обычной рентгенографией плечевого сустава для определения остеоартроза, костных аномалий и наличия/отсутствия отложений кальция. В руководствах также подчеркивается, что в случаях, когда надежное УЗИ не доступно или не позволяет сделать окончательный вывод, то показано МРТ плечевого сустава. МРТ также следует использовать у пациентов, допущенных к хирургическому восстановлению разрыва вращательной манжеты, чтобы оценить степень ретракции и жировой инфильтрации.
В случае, если необходимо исключить любую внутрисуставную аномалию или частичное повреждение вращательной манжеты, то возможно провести МРТ-исследование с внутрисуставным контрастированием. Предпочтительно, чтобы во время обследования плечо было отведено и находилось в наружной ротации.
Дифференциальный диагноз
Существует целый ряд патологических состояний, которые легко спутать с субакромиальным болевым синдромом. Тщательное физикальное обследование должно исключить следующие заболевания:
Лечение
Лечение зависит от возраста, активности и общего состояния здоровья пациента. Цель лечения состоит в том, чтобы снизить боль и восстановить функцию. Первой линией лечения является консервативное лечение, которого следует придерживаться как минимум год до улучшения и восстановления функции сустава. Хирургическое вмешательство следует рассматривать лишь в том случае, если пациент не реагирует на всестороннее неоперативное лечение.
Консервативное лечение состоит из покоя, сокращения активностей, провоцирующих синдром, например – движений, когда руки находятся выше головы, НПВС для снятия боли и отека, физической терапии и инъекций в субакромиальную область. Кортизон часто назначается из-за его противовоспалительных и обезболивающих свойств, однако применять его необходимо с осторожностью и избегать приема при наличии боли, обусловленной проблемами с сухожилиями.
Нет убедительных доказательств, что операция более эффективна, чем консервативное лечение. Хирургическое вмешательство показано только в том случае, если не удается снизить боль и восстановить функцию консервативным методом. В зависимости от характера и тяжести травмы используются определенные хирургические техники, однако четких предпочтений среди них нет.
Хирургическое лечение
Хирургическое восстановление порванных тканей, особенно надостной мышцы, длинной головки бицепса или капсулы сустава. Следует иметь в виду, что разрыв ротаторной манжеты не является показанием для операции.
Современные исследования свидетельствуют о том, что нет разницы между открытым вмешательством и артроскопической операцией с точки зрения функционирования плеча и осложнений. Открытая бурсэктомия, вероятно, даст тот же клинический результат, что и бурсэктомия с акромиопластикой.
Физическая терапия
Существуют убедительные доказательства того, что контролируемая неоперативная реабилитация уменьшает боль в плече и улучшает функциональное состояние сустава. В случае, если у пациента нет разрыва, который требует хирургического лечения, то первой линией терапии должно стать консервативное лечение (уровень доказательности 4).
Про наиболее эффективные упражнения для подлопаточной мышцы читайте здесь.
Физическая терапия включает:
В острый период терапия должна быть нацелена прежде всего на снижение болевого синдрома, после чего можно переходить к силовым упражнениям. Такая очередность необходима, чтобы избежать травмы в будущем. Физические упражнения сами по себе доказали свою эффективность, однако их сочетание с мануальной терапией обеспечивает дальнейшее увеличение мышечной силы. Упражнения – краеугольный камень в терапии субакромиального импинджмента, однако исследования не обнаружили никакой разницы при проведении занятий дома или в клинике (уровень доказательности 1b).
Силовые упражнения должны включать (уровень доказательности 1a):
Специальная программа реабилитации, куда входят эксцентрические упражнения на укрепление ротаторной манжеты, а также эксцентрические и концентрические упражнения для стабилизаторов лопатки, хорошо зарекомендовала себя в части снижения боли и улучшения функции плеча (уровень доказательности 1b).
Было доказано, что мобилизация мягких тканей эффективна для нормализации мышечного спазма и других тканевых дисфункций. Также при СБС эффективны суставные мобилизации для восстановления объема движения (уровень доказательности 3b).
Комбинация физической терапии и хирургического вмешательства дает лучшие клинические результаты, чем только физическая терапия (уровень доказательности 2b).
Движения ротаторной манжеты, над которыми необходимо особенно тщательно работать при СБС – это внутреннее и наружное вращение, а также отведение. Важно помнить, что ротаторная манжета выполняет не только функцию вращения, но и стабилизирует плечевой сустав. Таким образом, чем сильнее мышцы ротаторной манжеты, тем меньше защемление. Для начала рекомендуется выполнять по 10-40 повторений по 3-5 раз в неделю и использовать дополнительные веса (4-8 кг).
Пациентам со второй стадией импинджмента может потребоваться формальная программа физической терапии. Изометрическая растяжка может быть полезна для восстановления объема движения. Также рекомендуется выполнять изотонические упражнения с фиксированным, а не переменным весом. В связи с чем упражнения для плеча в данном случае лучше выполнять со стабильным весом, а не резиновым лентами. Акцент делается на количество повторов, а не на вес, и в упражнениях используется малый вес. Иногда полезны специальные спортивные техники, особенно для улучшения таких движений как бросок, подача или движения во время плавания. Кроме того, могут быть полезны такие методы физиотерапии, как электрогальваническая стимуляция, ультразвуковое лечение и поперечный фрикционный массаж (уровень доказательности 2b).