что такое родовой камень
Вагинальный кандидоз
Что такое вагинальный кандидоз? Причины заболевания
Вагинальный кандидоз – это заболевание мочеполового тракта воспалительного характера, обусловленное дрожжеподобными грибами рода Candida.
В большинстве случаев причиной вагинального кандидоза является вид Candida Albicans. Он может успешно размножаться в бескислородной среде и особенно хорошо растет на тканях, в которых содержится большое количество гликогена, в том числе на слизистой женских гениталий. В последнее время врачи все чаще обнаруживают других возбудителей рода кандида, но общая частота их встречаемости не превышает 15-30%.
Симптомы вагинального кандидоза
Классическими признаками вагинального кандидоза являются:
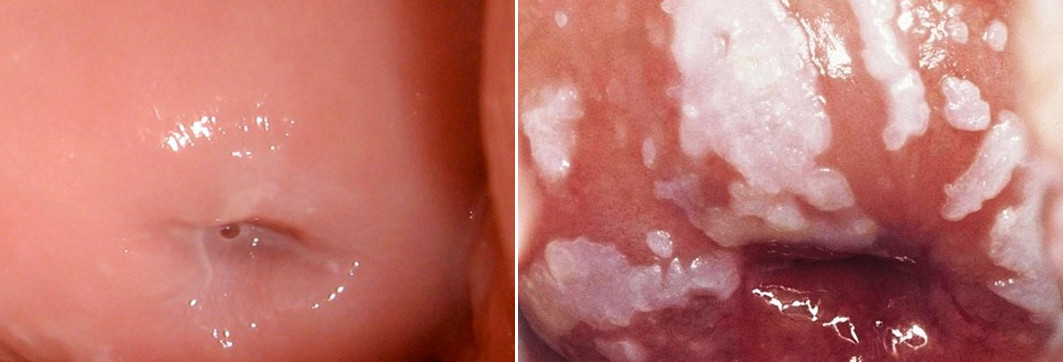
Как правило, дискомфорт усиливается во второй половине дня, а у некоторых женщин перед менструацией. Во время гинекологического осмотра врач обнаруживает отечность и покраснение слизистой половых путей, а также специфические белые или желтовато-белые творожистые густые вагинальные выделения.
При осложненном течении заболевания на коже вульвы и слизистых оболочках, задней спайки и перанальной области появляются трещины; при рецидивирующем кандидозном вульвовагините выражены сухость, атрофичность, лихенификация в области поражения, скудные беловатые вагинальные выделения.
Особенности развития заболевания (патогенез)
Грибки из рода Candida постоянно обитают на коже и слизистых человека. При нормальном иммунитете они не вызывают никаких неприятных симптомов, но при его снижении начинается активное размножение возбудителя. При классическом течении воспаление не выходит за пределы слизистых, но при тяжелой форме он может проникать в подлежащие ткани и кровеносные сосуды, распространяясь таким образом по всему организму.
Классификация
Существует несколько типов классификации вагинального кандидоза. В зависимости от особенностей течения выделяют острую и хроническую (рецидивирующую) формы болезни. В первом случае патология характеризуется яркими симптомами и возникает не чаще четырех раз в год. При хронизации симптоматика, как правило, менее выражена, а само заболевание рецидивирует 4 раза в год и чаще.
В зависимости от наличия осложнений выделяют неосложненный и осложненный вагинальный кандидоз. В первом случае процесс протекает относительно легко и достаточно быстро купируется при подборе адекватной терапии. Как правило, он возникает у женщин, не имеющих дополнительных факторов риска (сахарный диабет, иммунодефицитное состояние различного происхождения).
Осложненная форма вагинального кандидоза характеризуется выраженными признаками, негативным образом влияющими на повседневную жизнь пациентки. Как правило воспаление распространяется на наружные половые органы, провоцирует появление язв и трещин. Такая форма часто рецидивирует.
Локализация патологического процесса позволяет выделить три формы заболевания:
Осложнения
Большинство осложнений вагинального кандидоза связано с распространением воспалительного процесса на расположенные рядом органы и ткани и присоединением бактериального воспаления. Оно возникает на фоне резкого снижения местного иммунитета. Наиболее часто пациентки сталкиваются со следующими проблемами:
Помимо распространения инфекции, вагинальный кандидоз может грозить развитием стеноза (сужения) влагалища. Это состояние возникает при хроническом воспалении, которое приводит к разрастанию рубцовой ткани и сужением просвета органа. Это приводит к значительному затруднению половой жизни.
Вагинальный кандидоз очень опасен для беременных, поскольку без лечения не исключено инфицирование плода, что может привести к его гибели.
В послеродовом периоде у женщин возможно развитие кандидозного эндометрита.
Диагностика
Диагностика вагинального кандидоза начинается со сбора жалоб. Гинеколог уточняет, что беспокоит пациентку, когда и при каких обстоятельствах появились конкретные проблемы, а также какие меры принимались для их устранения и с каким эффектом. Уделяется внимание анамнезу: перенесенным заболеваниям (особенно важны воспаления урогенитального тракта, ЗППП), количеству беременностей и родов, количеству половых партнеров и т.п.
Следующий этап диагностики – это осмотр на гинекологическом кресле, в ходе которого врач выявляет характерные изменения: отечность, покраснения, выделения и налет. При нанесении на ткани раствора Люголя на них визуализируются белые точки, напоминающие манку, что является характерным признаком заболевания. Для подтверждения диагноза врач назначает:
При необходимости (например, при рецидивирующем течении заболевания) проводятся тесты на выявление факторов риска: повышенный уровень глюкозы крови, иммунодефицит и т.п.
Лечение вагинального кандидоза
Специфическое лечение, направленное на устранение вагинального кандидоза, проводится только после выявления возбудителя и при наличии у пациентки признаков заболевания. Основой терапии являются специфические противогрибковые средства: нистатин, клотримазол, кетоконазол, флуконазол, нитрофунгин и другие. Конкретный препарат, его доза, кратность приема и длительность курса подбираются в индивидуальном порядке в зависимости от особенностей течения заболевания, наличия сопутствующих патологий и других факторов.
Если речь идет об остром неосложненном процессе, препараты назначаются в местной форме в виде свечей, вагинальных таблеток или кремов. Они вводятся непосредственно в половые пути, где останавливают активное размножение возбудителя.
При наличии осложнений, а также при хроническом течении заболевания используются препараты системного действия в виде таблеток для приема внутрь. Схема применения подбирается в индивидуальном порядке.
До полного устранения проявлений вагинального кандидоза необходимо соблюдать половой покой, чтобы минимизировать травмирование воспаленных стенок половых путей. При хроническом течении необходимо использовать презервативы. Эффективность терапии оценивается через 14 дней после начала лечения.
Прогноз и профилактика
Чтобы полностью вылечить вагинальный кандидоз, необходимо как своевременно обратиться к врачу, так и выполнять все его рекомендации. Противогрибковые препараты продаются в аптеках без рецепта, но самодеятельность в этом случае не только неэффективна, но и опасна. Только специалист может правильно подобрать необходимые средства, определить особенности их приема, а также проконтролировать действие лекарств.
Важно понимать, что намного проще предупредить вагинальный кандидоз, чем лечить его. Чтобы минимизировать риск развития заболевания, необходимо придерживаться следующих правил:
Вагинальный кандидоз – это неприятное заболевание, которое вполне можно предупредить, а при необходимости – быстро вылечить. Главное своевременно обратиться к врачу и выполнять все его рекомендации.
Чем опасна вакцинация от коронавируса
Что известно о COVID-19?
Это РНК-содержащий вирус животного происхождения, относящийся к группе коронавирусов. Согласно данным ВОЗ, он передается от заболевшего человека через мелкие капли, которые выделяются при чихании и кашле из носа и рта. С момента заражения до появления первых симптомов проходит от 1 до 14 дней (в среднем – 7). Носитель вируса еще не знает о своей болезни, но в плане заражения уже представляет опасность для окружающих. По информации коронавирусной эпидемиологии, COVID-19 в 2-3 раза заразнее гриппа, но в 2-3 раза менее заразен, чем корь.
При легком течении болезни ее симптомы сходны с ОРВИ и заканчиваются выздоровлением через 14 дней без каких-либо дальнейших последствий. В тяжелых случаях COVID продолжается до 8 недель. Даже при отсутствии выраженных признаков заболевания у переболевших формируется иммунитет. Но учитывая, пусть и нечастые случаи повторного заражения, сохраняется он не слишком долго. Гораздо большим эффектом обладает вакцина.
Как действует вакцина?
Сегодня в мире используется несколько иммунопрепаратов, разработанных специалистами разных стран и прошедших необходимые клинические испытания. Все они предназначены для формирования иммунитета к возбудителю. После их введения иммунная система:
У человека, прошедшего вакцинацию, формируется стойкий иммунитет к COVID.
Опасна ли вакцинация?
Каждый человек реагирует на иммунопрепарат индивидуально. Поэтому даже самая качественная вакцина может вызвать побочные эффекты. Их появление на непродолжительное время – единственная опасность.
Чем опасна вакцинация от коронавируса:
Эти неприятные симптомы исчезают в течение нескольких дней.
Тяжелые состояния после введения иммунопрепарата могут развиваться у людей, имеющих противопоказания. Нельзя проводить вакцинацию, если наблюдаются:
При этих патологиях прививка может спровоцировать обострение.
Также противопоказанием является возраст (младше 18 и старше 65 лет), беременность, недавно перенесенная тяжелая форма коронавирусной инфекции. У переболевших людей в первое время после выздоровления отмечается высокий уровень антител, а вакцина повысит его еще больше. Последствия могут проявиться бурной иммунной реакцией в форме цитокинового шторма.
Как уменьшить негативные проявления?
Снизить развитие побочных явлений поможет соблюдение всех рекомендаций врача. Чтобы уменьшить риск развития негативных симптомов после вакцинации, нужно:
При отсутствии противопоказаний и соблюдении всех требований, риск побочных эффектов сводится к минимуму.
После прививки от коронавируса врачи советуют соблюдать щадящий режим и выпивать не менее 1,5 литров жидкости в день. При повышении температуры рекомендуется принять жаропонижающее средство. Если слабость не проходит в течение нескольких дней, появились аллергические реакции, нужно немедленно обратиться к доктору.
Когда будет массовая вакцинация?
Массовая вакцинация в США, Канаде и европейских странах началась еще в декабре прошлого года. В это же время стартовала она и в России. Но на начальном этапе мероприятие проводилось только для определенной категории лиц – молодых людей и тех, кто по роду своей профессиональной деятельности не может ограничить число контактов. Сегодня привиться от ковида можно в любом регионе страны.
Симптомы доброкачественных и предраковых заболеваний шейки матки
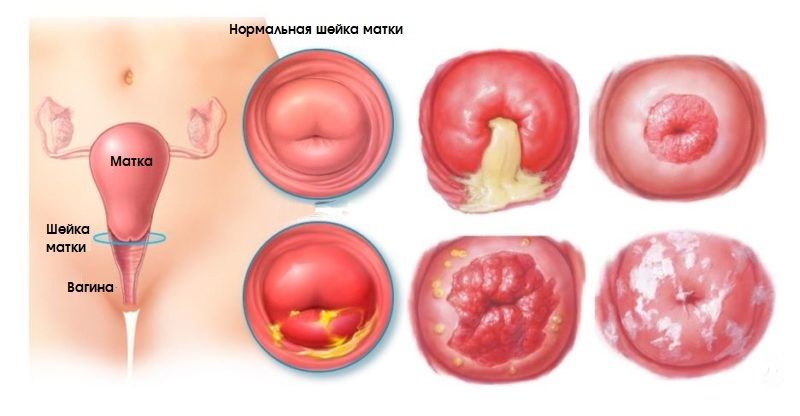
Существует множество заболеваний шейки матки, часть из которых представляют угрозу с точки зрения малигнизации. Другие же не вызывают никакой онкологической настороженности. Важно знать основные типы патологий шейки матки и их симптомы, чтобы вовремя принять меры.
К основным доброкачественным и предраковым заболеваниям шейки матки относят:
Симптомы доброкачественных болезней шейки матки
К доброкачественным состояниям, как мы писали выше, относят эктопию, эктропион, лейкоплакию, эрозию. Для них характерны следующие симптомы:
Доброкачественные заболевания шейки матки никогда не вызывают тяжелых симптомов. Женщина себя чувствует хорошо и не предъявляет никаких особенных жалоб. Как правило, ее могут беспокоить только обильные выделения и кровомазание после полового акта, но и это встречается не часто.
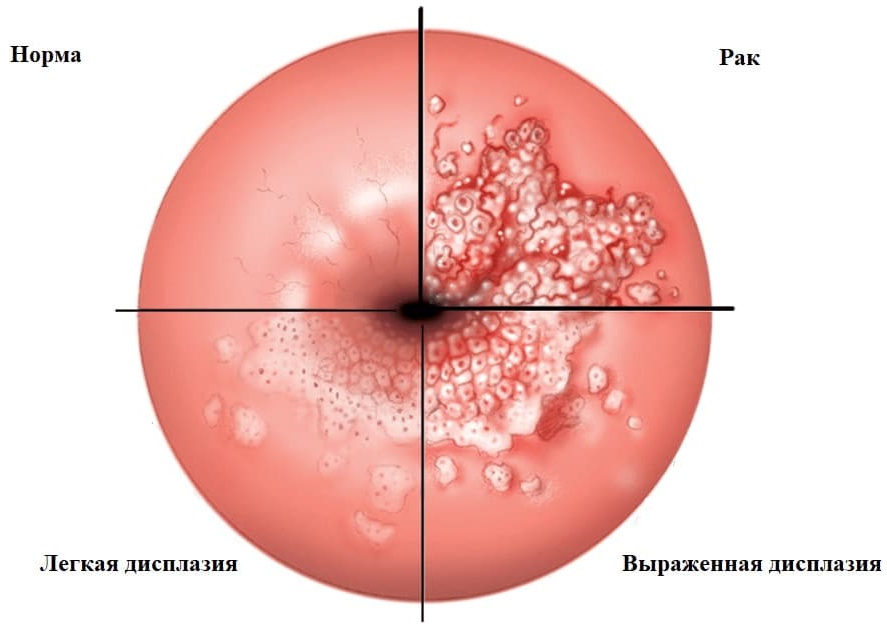
Признаки предраковых патологий шейки матки
Дисплазия шейки матки, аденоматоз, эритроплакия обычно проявляются стерто. Это еще одна причина, по которой необходимы регулярные посещения врача, ведь сама женщина не может увидеть, что у нее внутри и вовремя определить опасную болезнь. Распространенные симптомы предраковых заболеваний шейки матки такие:
Лечение доброкачественных и предраковых заболеваний шейки матки не представляет никакого труда, но их важно вовремя выявить, чтобы нивелировать угрозу. Если у вас появились непривычные симптомы, связанные с гинекологией, обратитесь в клинику Dr.AkNer, здесь вам обязательно окажут нужную помощь.
Задать вопрос или записаться на прием
Лицензии
Существует множество заболеваний шейки матки, часть из которых представляют угрозу с точки зрения малигнизации. Другие же не вызывают никакой онкологической настороженности. Важно знать основные типы патологий шейки матки и их симптомы, чтобы вовремя принять меры.
К основным доброкачественным и предраковым заболеваниям шейки матки относят:
Симптомы доброкачественных болезней шейки матки
К доброкачественным состояниям, как мы писали выше, относят эктопию, эктропион, лейкоплакию, эрозию. Для них характерны следующие симптомы:
Доброкачественные заболевания шейки матки никогда не вызывают тяжелых симптомов. Женщина себя чувствует хорошо и не предъявляет никаких особенных жалоб. Как правило, ее могут беспокоить только обильные выделения и кровомазание после полового акта, но и это встречается не часто.
Признаки предраковых патологий шейки матки
Дисплазия шейки матки, аденоматоз, эритроплакия обычно проявляются стерто. Это еще одна причина, по которой необходимы регулярные посещения врача, ведь сама женщина не может увидеть, что у нее внутри и вовремя определить опасную болезнь. Распространенные симптомы предраковых заболеваний шейки матки такие:
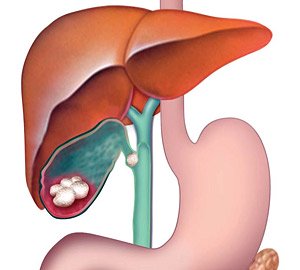
Желчнокаменная болезнь (ЖКБ) — воспалительное заболевание желчевыводящих путей хронического характера, для которого характерно образование камней (конкрементов) в желчном пузыре и протоках.
Распространенность болезни
С каждым десятилетием количество больных с ЖКБ неуклонно растет. Начиная с середины прошлого столетия, каждые десять лет число увеличивается вдвое. В настоящее время более 10% населения планеты страдают от этой патологии. В нашей стране болезнь диагностирована у 15 млн. больных, в США зарегистрировано более 30 млн. больных. Чаще всего недугу подвержены жители развитых стран, причем с возрастом риск возникновения заболевания увеличивается. Среди людей, достигших 45-летия, болезнь развивается у каждого третьего. Количество операций, проведенных по поводу желчнокаменной болезни, в Америке в 70-х годах минувшего века превысило 250 тысяч, в 80-х годах было выполнено свыше 400 тыс. К концу века количество прооперированных больных уже достигало 500 тысяч. Как видите, рост заболеваемости неуклонно растет и сегодня в Америке количество оперативных вмешательств на желчных путях и холецистэктомий достигает 1,5 млн. случаев ежегодно; этот показатель превышает данные обо всех других абдоминальных операциях, и об аппендэктомии в том числе.
Причины возникновения
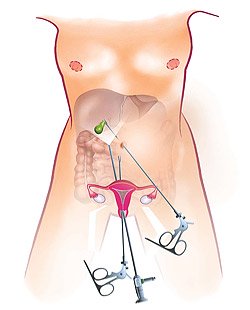
Рис. 1. Патологическая анатомия желчевыводящих путей при ЖКБ — камни в желчном пузыре и обтурация одним из них пузырного протока (схема).
Рис. 2. Этапы лапароскопической холецистэктомии — клипирование пузырного протока и артерии.
Рис. 3. Этап лапароскопической холецистэктомии — пересечение артерии и протока и выделение желчного пузыря из ложа печени.
Рис. 4. Вид передней брюшной стенки при открытой холецистэктомии — шов после лапаротомии.
Рис. 5. Вид передней брюшной стенки при лапароскопической холецистэктомии — 4 прокола.
К неблагоприятным факторам, которые могут спровоцировать появление желчнокаменной болезни, можно отнести:
Следует отметить, что среди пациентов гораздо чаще встречаются женщины. Кроме того, существуют так называемые управляемы факторы: лишний вес, использование различных низкокалорийных диет в целях редуцирования веса. Например, у лиц, страдающих ожирением, заболевание встречается в 33%. Проведенные в США исследования подтвердили, что женщины, чей индекс массы тела (ИМТ) 25-29, имеют больше шансов заболеть. Ситуацию усугубляет наличие различных заболеваний (диабет, ишемическая болезнь сердца, гипертензия). С увеличением ИМТ вероятность возникновения желчнокаменной болезни возрастает. Так у женщин с ИМТ выше 35, риск развития ЖКБ увеличивается в 20 раз. Следует заметить, что низкокалорийные диеты, а также резкое исхудание (уменьшение массы тела на 1,5 кг в неделю), потеря веса более 24% от первоначальной массы — увеличивают риск развития холелитиаза.
Кроме того, огромное значение имеет биохимический состав желчи. Перенасыщение холестерином, состояние пронуклеирующей и антинуклеирующей систем, формирование ядра кристаллизации и др. показатели весьма важны в процессе камнеобразования. Помимо этого, следует учитывать снижение эвакуаторной функции, дисфункцию энтерогепатической циркуляции желчной кислоты. В основе образования холестериновых камней лежит печеночная секреция везикул, которые обогащены холестерином. Однако ни сам механизм развития везикул, ни факторы, которые воздействуют на этот процесс, в настоящее время изучены недостаточно хорошо.
Клиническая картина и симптомы заболевания
Чаще всего первым признаком, заставляющим обратиться пациента к врачу, является болезненность в правом подреберье, различной интенсивности. Режущего или колющего характера, боль чаще всего постоянная, нередко отдает в правую лопатку, поясницу, предплечье. В некоторых случаях (при холецистокоронарном симптоме Боткина) она может иррадиировать за грудину, напоминая приступ стенокардии. Следует учитывать, что интенсивность боли ни в коем случае не является показателем тяжести процесса. Например, в некоторых случаях сильная боль может исчезнуть, а слабая болезненность вовсе не означает легкую форму заболевания.
Нередко состояние больного ухудшается после приема острых или жирных блюд, их употребление увеличивает потребность желчи для переработки пищи, что приводит к сокращению желчного пузыря. При любой форме болезни отмечается увеличение температуры тела. В виде непродолжительных подъемов температура повышается до 37-38°С, при этом часто пациент испытывает боль. Однако при остром приступе, сопровождающемся ознобом, температура может повыситься до 38-40°С.
Диагностика
В основе диагностики лежат результаты инструментальных исследований и данные анамнеза.
Консервативные методы терапии
Для выявления ЖКБ, определения степени воспаления в стенке желчного пузыря, а также выбора правильной индивидуальной тактики хирургического лечения, Вы можете прислать мне на личный электронный адрес puchkovkv@mail.ru puchkovkv@mail.ru копировать 
При отсутствии ярко выраженных проявлений, либо при однократном приступе желчной колики проводится консервативное лечение, направленное на уменьшение воспаления, улучшение моторики желчных протоков и пузыря, оттока желчи. Кроме того, необходима коррекция обменных процессов, а также устранение сопутствующих заболеваний. Однако тактика терапии зависит от фазы процесса, будь то обострение, желчная колика либо ремиссия. Лечение пациент может получать как амбулаторно, так и в стационаре (терапевтическом отделении или в хирургии). В период ремиссии больным рекомендована медикаментозная терапия, соблюдение диеты, физиопроцедуры, также показано санаторно-курортное лечение.
При повторяющихся приступах желчной колики, которые сопровождаются болями, рекомендуются хирургические способы лечения желчнокаменной болезни — только таким образом можно предупредить развитие осложнений: перитонита при разрыве желчного пузыря, развития механической желтухи и желчного панкреатита при выходе конкремента в печеночный проток, что приведет к обтурации желчевыводящих путей.
Некоторые категории пациентов при лечении ЖКБ используют методы народной медицины. В результате, со слов самих больных, из желчного пузыря с калом выходят камни. Однако отверстие сфинктера Одди, которое отсекает тонкую кишку от общего желчного протока, не более 3-х мм в диаметре. В таком случае камни, видимые невооруженным глазом, в просвет кишечника выйти просто не могут. На самом деле больной может обнаружить «камни», являющиеся не чем иным, как сгустками желчи, которые попадают в кишечник в большом количестве.
Камнеподобные образования размерами с грецкий орех, зеленовато-желтого цвета могут выходить под действием различных желчегонных средств: отваров и настоев травы зверобоя, льнянки, цветков бессмертника, корня одуванчика, стальника, мяты перечной, вахты (трифоли) и др. Таким образом, народные средства обладают лишь желчегонным действием, но камни по-прежнему находятся в желчном пузыре больного. Следует учитывать, что неконтролируемый прием народных средств может привести к нежелательным последствиям. Так, в результате усиления перистальтики, камни в желчном пузыре могут сдвинуться, закупорив проток, что приведет к отеку, развитию приступа острого холецистита, что вызовет, в свою очередь, механическую желтуху и развитие острого панкреатита.
В тех случаях, если воспалительный процесс ярко выражен, а также при длительно существующих камнях, при развитии реактивных изменений в органах, расположенных поблизости (дуоденит, панкреатит, холангит, гепатит), а также при обтурации конкрементом шейки желчного пузыря консервативное лечение может оказаться бесполезным.
Хирургические методы лечения
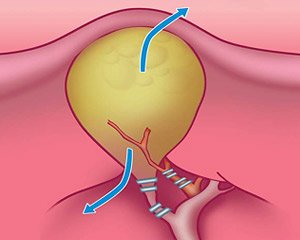
Сегодня существуют два основных способа хирургического лечения при ЖКБ:
Эти операции выполняются под общим наркозом, при этом происходит удаление желчного пузыря вместе с камнями по одной схеме. При имеющихся одиночного крупного или несколько мелких камней желчный пузырь удаляется полностью. Часть пациентов спрашивают о возможности удаления только камней с сохранением жёлчного пузыря. Выполнить такое оперативное вмешательство возможно. Однако в настоящее время нет определенных гарантий, что камни не появятся снова. Сегодня над этой проблемой работают специалисты всего мира, но нередко в течение полгода конкременты появляются повторно.
Посмотреть видео операций в исполнении профессора Пучкова К.В. Вы можете на сайте «Видео операций лучших хирургов мира».
Трансвагинальная лапароскопическая холецистэктомия по методике N.O.T.E.S.
Рис. 6. Схема лапароскопической трансвагинальной холецистэктомии по технологии N.O.T.E.S.
Рис. 7. Вид передней брюшной стенки при лапароскопической холецистэктомии по технологии SILS.
С 2007 г. во Франции, а с 2008 г. в Российской Федерации практикуется уникальный метод удаления желчного пузыря — трансвагинальная холецистэктомия по технологии N.O.T.E.S.. Операция проводится без каких-либо проколов брюшной стенки, соответственно, отсутствуют послеоперационные рубцы. Суть хирургического вмешательства заключается в доступе к пораженному органу через небольшой прокол (1 см) заднего свода влагалища. Вмешательство выполняется с помощью лапароскопического инструментария и оптики, введенных в полость брюшины через этот доступ. После извлечения желчного пузыря через этот же доступ на прокол накладывают один шов. Синтетический шовный материал, используемый при этом, рассасывается в течение 3-4 недель.
Преимущества этого метода заключаются:
Спустя 7-10 дней по операции человек может приступать к работе, заниматься спортом можно на 14 день. Среди ограничений в послеоперационный период следует назвать необходимость исключения интимных отношений в течение месяца. При этом органы половой сферы (матка, придатки и др.) при проведении трансвагинальной холецистэктомии не затрагиваются, поэтому их функциональность остается без изменений.
Однопортовая лапароскопическая холецистэктомия SILS
Использование методики NOSE невозможно технически в тех случаях, если больные в прошлом перенесли множество оперативных вмешательств на органах малого таза. Поэтому был разработан не менее эффективный метод малоинвазивной холецистэктомии, который с 2008 г. применяется в Америке, а с 2009 г. такие операции стали проводится и отечественными хирургами. Речь идет об удалении желчного пузыря через прокол в области пупка (технология SILS).
Однопортовая лапароскопическая холецистэктомия заключается в проведении операции с использованием специального устройства (порт), представляющего собой аппарат из мягкого пластика, который вводится в брюшную полость через прокол. Диаметр порта 23-24 мм. Именно через него вводятся лапароскопические инструменты, диаметр лапароскопа не превышает 5 мм. По завершении операции на небольшую рану накладывается косметический шов. Хирургическое вмешательство технологии SILS (однопортовая хирургия), в отличие от обычного лапароскопического доступа (многопрокольного), имеет ряд преимуществ:
Особенно ощутимы преимущества этого метода проведения операции при множественных конкрементах в желчном пузыре — при обычной методике хирург должен увеличивать прокол для извлечения камней и больного органа.
Выбор подходящего метода хирургического лечения зависит от индивидуальных особенностей и состояния здоровья пациента. Обращение в клинику, где принимают квалифицированные и опытные специалисты, дает гарантию наиболее высокого результата лечения.