что такое пункция мягких тканей
Биопсия мягких тканей
Биопсия мягких тканей – забор небольшого участка ткани (биоптата) для проведения цитологического и гистологического исследования. Анализ биоптата позволяет подтвердить или опровергнуть наличие злокачественных опухолей, доброкачественных образований, других патологических процессов, выяснить их характеристики.
Акции
Оперативные вмешательства со скидкой 7%.
Онкоконсилиум может потребоваться как при лечении в «СМ-Клиника», так и пациентам других медицинских учреждений с целью получения альтернативного мнения.
«СМ-Клиника» предоставляет своим пациентам предоперационное обследование со скидкой до 72%!
Консультация врача-хирурга по поводу операции бесплатно!
Показания
К мягким тканям организма относятся все анатомические образования, находящиеся между костями скелета и кожей: сухожилия, сосуды, нервы, мышцы, синовиальная, жировая и фиброзная ткань. Исключение составляют лимфоузлы. Показание для биопсии мягких тканей – подозрение на злокачественную опухоль в любой из перечисленных тканей, воспалительный процесс невыясненной этиологии.
Признаки, которые могут указывать на развитие опухоли:
Биопсия мышечной ткани назначается для диагностики следующих заболеваний и состояний:
Противопоказания
Абсолютным противопоказанием к биопсии мягких тканей является пиодермия – гнойный воспалительный процесс в месте забора биоптата. Относительные противопоказания – нарушения свертываемости крови, тяжелое общее состояние пациента, острые инфекции. В этих случаях процедура проводится, если диагностическая польза от нее превышает риск.
Методы забора биоптата
Виды биопсии мягких тканей:
BARD MAGNUM
Инструмент для толстоигольной биопсии Bard Magnum представляет собой многоразовую автоматическую биопсийную систему (пистолет). Предназначен для проведения диагностических исследований мягких тканей.
Эксцизионная
Лечебно-диагностическая процедура, во время которой на анализ при хирургическом удалении патологического очага забирается опухоль целиком, часть органа или весь пораженный орган. Показана при неглубоких образованиях небольших размеров, злокачественных опухолях, которые необходимо удалять полностью. Эксцизионный способ часто применяется после того, как исследование биоптата, полученного путем инцизионной биопсии, не дало точного результата.
Инцизионная
Исключительно диагностическая процедура. Для исследования иссекается часть опухоли или пораженного органа. Чаще проводится при доброкачественных образованиях больших размеров, так как нарушение целостности злокачественной опухоли может способствовать распространению ее клеток на окружающие ткани.
Пункционная
Забор биоматериала для диагностики проводится механическим образом – шприцом с присоединенной к нему тонкой или толстой иглой.
Аспирационная
Биоптат получают с помощью иглы и присоединенного к ней аспиратора – цилиндра, в котором с помощью вакуума создается отрицательное давление.
Core-биопсия (трепан-биопсия, режущая, сердцевидная)
Для забора материала используется автоматическая система, состоящая из полой иглы большого диаметра с косым срезом и биопсийного пистолета. Система обеспечивает возможность отобрать для исследования не единичные клетки, как это происходит при тонкоигольной или аспирационной биопсии, а пласты тканей.
Подготовка к процедуре
Специальной подготовки к биопсии мягких тканей не требуется. Пациенту нужно соблюсти общие требования: сообщить врачу о наличии аллергии на лекарственные препараты, принимаемых лекарствах. Прием некоторых средств (кроворазжижающие, нестероидные противовоспалительные) нужно прекратить за 7-10 дней до исследования, но только под контролем врача.
Перед проведением биопсии пациенту назначают стандартные анализы: общий анализ крови, мочи, крови на СПИД и сифилис. Необходим результат ФЛГ, по показаниям назначаются аппаратные исследования (УЗИ, ЭКГ).
Если манипуляция будет проходить под общей анестезией, следует воздержаться от еды в течение 8-10 часов перед процедурой, не пить – в течение 2-3 часов. Непосредственно перед биопсией нужно провести гигиеническую обработку кожи в месте забора биоматериала.
Как проводится биопсия мягких тканей
Эксцизионная и инцизионная биопсия в основном проводятся одновременно с операцией по удалению опухоли, органа или его части, поэтому они выполняются в операционных, со всей соответствующей подготовкой к хирургическому вмешательству.
Остальные виды биопсий могут выполняться в процедурных кабинетах, малых операционных. Как правило, они проводятся под местной анестезией, медикаментозным сном. Пациент располагается на кушетке, врач обрабатывает операционное поле и забирает биоматериал. Часто биопсия проходит под контролем УЗИ. После получения биоптата на место пункции или разреза при необходимости накладывают швы, закрывают его стерильной повязкой.
После биопсии
В зоне взятия биоматериала будет некоторое время ощущаться болезненность, может возникнуть незначительный отек, кровоточивость, гематома. Обычно эти симптомы проходят в течение 2-3 дней. Для их облегчения к месту процедуры можно приложить пакет со льдом, завернутый в чистую сухую ткань.
До полного заживления тканей следует исключить физические нагрузки, не рекомендуется посещать баню, сауну, бассейн, греть место забора биоптата.
При появлении сильной стреляющей или пульсирующей боли, выраженного отека, покраснения места биопсии, кровотечения, ухудшения общего состояния следует обратиться к врачу.
Результаты анализа
Материал, полученный в ходе биопсии, направляется на гистологическое и цитологическое исследование. Если это орган или опухоль целиком, или их части, из биоптата готовят специальные препараты для исследования. Биоматериал замораживают или заливают парафином, делают послойные срезы, которые помещают на предметные стекла, окрашивают или высушивают. Материал, из которого невозможно приготовить препарат для срезов (например, полученный при тонкоигольной или аспирационной биопсии), исследуют с помощью мазков на стеклах или других методов.
Гистологический анализ позволяет определить патологические отклонения в строении тканей, обнаружить воспалительные процессы, опухолевые очаги. При цитологическом исследовании обнаруживаются предраковые изменения клеток, атипичные клетки, характерные для злокачественных процессов, определяются их свойства, степень злокачественности.
Результат анализа не является диагнозом, проводить его расшифровку должен врач, направивший пациента на исследование.
Выполнить биопсию мягких тканей в Санкт-Петербурге можно в онкологическом центре «СМ-Клиника». Клиника располагает собственной лабораторий, поэтому результаты анализов будут готовы максимально быстро. Клиенты онкологического центра могут получить консультацию онколога и других специалистов по результатам исследования, продолжить лечение в стационаре центра или амбулаторно. Узнать стоимость анализа и записаться на диагностику можно на сайте клиники или по телефону.
Биопсия мягких тканей
Тело человека состоит из различных групп клеток, которые формируют разные ткани. Так, например, в теле человека есть мягкие ткани, из которых состоят лёгкие, головной мозг, мышцы, кожные покровы, жировая и мышечная ткань. Иногда случается так, что клетки меняют свою структуру. Это приводит к нарушению их функций, что впоследствии ведёт к заболеваниям. Если в теле человека появляется новообразование на мягких тканях, доктор назначает сделать биопсию мягких тканей с целью исключения возможности развития рака.
Что такое биопсия мягких тканей?
Биопсия мягких тканей – это процедура, в ходе которой с помощью специального шприца осуществляется забор образцов тканей из опухоли. С помощью биопсии доктор может получить информацию о состоянии клеток, которые составляли образец взятых тканей, а значит, определить, каков характер опухоли: доброкачественная она или раковая.
При каких симптомах показана процедура биопсии мягких тканей?
Среди симптомов, возможно указывающих на рак и являющихся показаниями для проведения биопсии мягких тканей, есть такие:
Как подготовиться к пункции мягких тканей?
Особой подготовки к процедуре не требуется. По назначению врача можно отказаться от препаратов, которые влияют на свёртываемость крови, а в остальном биопсия – это сравнительно простая и лёгкая процедура.
Как проходит биопсия мягких тканей?
Первым делом пациенту нужно обнажить часть тела, через которую есть доступ к необходимому участку тканей. Следующий шаг – обработка участка кожи, который будет проколот, после чего осуществляется сам прокол. С помощью специального шприца врач достает до новообразования и берет образцы ткани. Затем полученные материалы маркируют и отправляют в лабораторию для анализа.
Сама процедура происходит с использованием местной анестезии, так что боли пациент не почувствует.
В клинике «Мед-Союз» вы можете сделать биопсию мягких тканей. Обычно направить на эту процедуру может терапевт, дерматолог или любой другой специалист, который обнаружил специфическое уплотнение.
Своевременно контролируйте все новообразования и не затягивайте с исследованиями!
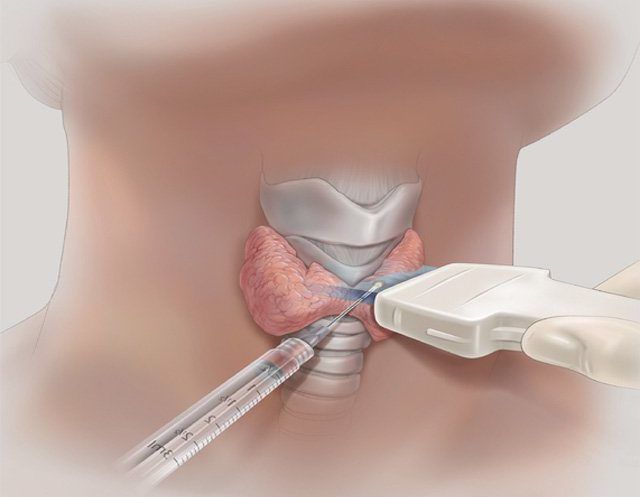
Пункционная диагностика и лечение под контролем УЗИ
На современном этапе развития медицинских технологий широкое распространение получил малотравматичный метод установления первичного, а в ряде случаев и окончательного диагноза — пункционная биопсия тонкой и толстой иглой под контролем УЗИ. Метод не требует сложных хирургических доступов и общей анестезии. Без оперативного вмешательства, без глубоких разрезов получают материал для проведения гистологических, цитологических, иммуногистохимических исследований посредством укола тонкой специальной иглой под местной анестезией.
Основные показания к проведению пункции:
В условиях стационара проводится лечение кистозных образований молочной, щитовидной желез, яичников, почек, печени, органов мошонки с последующей склерозирующей терапией, прекращающей или значительно замедляющей накопление жидкости и рост кисты. При необходимости в полость кисты вводится требуемый лекарственный препарат. После манипуляции за пациентом осуществляется врачебный контроль в палате стационара.
Также выполняются все виды высокотехнологичных лечебных и диагностических вмешательств — тонкоигольная диагностика диффузных и очаговых поражений органов и тканей под контролем ультразвука, лечебные пункции и дренирования.
В центре осуществляется прецизионное тонкоигольное введение лекарственных препаратов и веществ в органы и ткани человека под контролем ультразвука (склерозирование узлов и кист щитовидной железы, печени, почек, селезенки).
Минимально инвазивные вмешательства под контролем ультразвука осуществляются на амбулаторном приеме или в условиях стационара одного дня (выполнение первичного ультразвукового исследования, биопсия или введение препарата под ультразвуковым контролем, постманипуляционное наблюдение в течение 2–12–24 часов, выполнение контрольного ультразвукового исследования).
Перечень основных видов минимально инвазивных манипуляций, осуществляемых под контролем ультразвука:
Лечение узлов щитовидной железы
Мы часто недооцениваем роль щитовидной железы в нашем организме. Недомогания, связанные с заболеванием щитовидной железы, часто могут быть ошибочно отнесены к симптомам других болезней. Как выявить данное заболевание? На первой стадии, когда нет еще видимых изменений, насторожить должны следующие факторы: повышенная утомляемость, частая смена настроения, снижение сексуального влечения, потливость, ухудшение состояния зубов, кожи, волос. Очень часто это заболевание сопровождается резким скачком веса, колебаниями артериального давления, повышением уровня холестерина в крови. Как видите, многие болезни имеют схожие симптомы. Такой «скрытый» характер заболеваний щитовидной железы и приводит к тому, что зачастую человек и не подозревает о наличии данного заболевания. Поэтому надо периодически посещать эндокринолога и тщательнее прислушиваться к своему организму. УЗИ щитовидной железы поможет удостовериться в отсутствии этого заболевания. Если же все-таки опухоль имеет место быть, то ее, безусловно, надо как можно быстрее удалить, не давая ей разрастись и перейти из доброкачественной в раковую.
Методов лечения данного заболевания много: от медикаментозного до хирургического. Нам бы хотелось найти золотую середину. И мы ее нашли. Это метод очаговой лазерной деструкции. Звучит устрашающе? Давайте разберемся. Уже в самом названии заключен основной смысл метода: «лазерная» — значит с применением лазера, «очаговая» — значит направлена на очаг заболевания, то есть в самое сердце болезни. Слово «деструкция» переводится как разрушение. Получаем: разрушение очага заболевания с помощью лазера. Суть метода понятна из его названия, но рассмотрим преимущества данного метода по сравнению с другими.
Для начала перечислим альтернативные методы лечения. Медикаментозное лечение препаратами йода, возможно, помогает, однако на какое-то время и в самом начале заболевания. Узел при этом остается. Гормональная терапия тоже ничего хорошего не несет, кроме гормонального сбоя в организме. Опухоль пи этом остается на месте. Радиойодотерапия, по результатам исследований, помогает, но никто не застрахован от попадания вредных радиоактивных веществ в организм человека. Вам хочется рисковать? Естественно, вывод напрашивается сам собой: лучший метод удаления узла щитовидной железы — это операция! Но всякая операция с хирургическим вмешательством — это надрез, шов, наркоз и т. п. Для любой женщины рубец на шее, безусловно, малопривлекателен. Да и времена рыцарей, украшающих себя шрамами, безвозвратно ушли. Более того, никто не застрахован от послеоперационных осложнений: потери голоса, нарушения дыхания, да и просто плохо перенесенного общего наркоза.
Итак, идеальным во всех отношениях является метод лазерной деструкции. Существует данный метод сравнительно недавно, но уже заслужил популярность среди врачей и пациентов. Суть метода в том, что с помощью лазерного световода выжигается сама опухоль. Преимущество метода состоит в том, что лазер воздействует только на поврежденную часть железы, не травмируя при этом здоровые ткани, чего нельзя сказать об операции, где они, безусловно, задеваются и травмируются. Причём лечение проводится амбулаторно. В среднем операция длится 3-5 минут, быстрее, чем удаление зуба. И никаких следов, швов, рубцов! Лазерная деструкция обойдется не дороже хирургического вмешательства или многолетних трат на медикаменты.
Клинико-диагностический центр «Ультрамед» практикует данный метод уже более 10 лет. Сотни омичей перенесли эту процедуру и за несколько минут избавили себя от неприятного недуга.
Этаноловая деструкция
Этот метод также называют этанол-деструкцией или просто спиртовой деструкцией. Среди прочих методов малоинвазивного лечения этот метод имеет наибольшую историю, поскольку стал использоваться в клинической практике раньше всех.
Суть метода достаточно проста: под контролем УЗИ в ткань узла щитовидной железы вводится тонкая игла. Если узел содержит в себе жидкость (кистозные узлы), то она выкачивается, а затем в узел вводится 95%-ный этиловый спирт. Несмотря на то что употребление спирта в «пищевых целях» широко распространено, введение этого вещества в узел щитовидной железы вызывает гибель клеток узла. Погибшие клетки со временем замещаются рубцом, а сам узел уменьшается в размерах.
Чаще всего введение спирта повторяется несколько раз, через определенные промежутки времени. Количество инъекций и объем вводимого спирта зависят от строения узла и определяются врачом, проводящим лечение.
Спиртовая деструкция узлов наиболее эффективно уменьшает размер узлов, содержащих жидкость. Чем больше жидкости содержится в узле, тем более выражен эффект от деструкции. В настоящее время в нашей клинике имеется опыт лечения пациентов с кистозными узлами диаметром до 7 см, после лечения их диаметр уменьшился до 1-2 см. Эффективность этого метода для лечения кистозных узлов настолько высока, что в последних рекомендациях Американской ассоциации клинических эндокринологов спиртовая деструкция названа методом выбора при лечении узлов этой группы.
После спиртовой деструкции уменьшаются в размерах и узлы, не содержащие жидкости (солидные узлы), хотя их уменьшение менее выражено. По нашим наблюдениям, полное исчезновение жалоб пациента возможно при деструкции солидных узлов размером до 4 см. Узлы более крупного размера также эффективно уменьшаются в размерах, однако часто не настолько, чтобы жалобы полностью исчезли.
Введение этанола может применяться также и для подавления гормональной активности автономно функционирующих узлов щитовидной железы, вызывающих тиреотоксикоз. Нормализация гормонального фона у пациентов путем применения этого метода возможна при наличии узлов диаметром не более 3 см. Узлы более крупного размера обычно требуют значительного количества инъекций спирта, что излишне удлиняет лечение. Для подавления гормональной активности крупных узлов щитовидной железы разработаны другие методики, например, радиочастотная деструкция.
Введение спирта редко сопровождается какими-либо осложнениями. Так, анализ 800 случаев лечения с использованием спиртовой деструкции, проведенный в нашей клинике, показал, что только в 2-х случаях после лечения у пациентов отмечалось временное нарушение голосовой функции, достаточно быстро прошедшее без дополнительного лечения.
Лазерная или этаноловая деструкция узлов щитовидной железы проводится по направлению врача-эндокринолога по предварительной записи.
Запись по телефону: 218-500
Поделиться в социальных сетях:
Тонкоигольная аспирационная биопсия в диагностике онкологических заболеваний
Биопсия (пункция) — метод диагностики, при котором проводится прижизненный забор клеток или тканей из организма человека с их последующим микроскопическим исследованием.
В структуре смертности в России раковые заболевания находятся на втором месте после сердечно-сосудистых заболеваний. Статистика рака в России показывает, что в нашей стране каждые сутки регистрируется примерно 1500 больных онкологическими заболеваниями. Всего на учете в онкологических диспансерах России состоят не менее 2,5 миллионов пациентов с различными формами рака.
Основной причиной повышенной смертности от рака в России является поздняя диагностика. Важная причина поздней выявляемости злокачественных новообразований заключается в том, что люди не обращаются вовремя к врачу вследствие отсутствия знаний в данной области или недостаточности средств. Это приводит к тому, что в России каждый третий онкологический больной умирает в течение года от момента установления диагноза. Например, в США более 80% пациентов минуют пятилетний рубеж выживаемости.
У большинства онкобольных патологией, предшествующей раку щитовидной и молочной железы, как правило, становятся доброкачественные новообразования. Узловые образования у этих групп пациентов могут выявляться при ультразвуковом исследовании. Широкое использование ультразвуковых аппаратов с высокой разрешающей способностью позволяет легко диагностировать узловые образования, в том числе малых размеров (до 1 см в диаметре).
Главная цель диагностического поиска при узловой патологии — выявление пациентов с неопластическими изменениями молочной и щитовидной железы, так как именно эта категория больных в первую очередь подлежит хирургическому лечению и при необходимости лучевой терапии
Не секрет, что достоверно определить вид опухоли (доброкачественная или злокачественная) на УЗИ практически невозможно, к тому же ультразвуковое исследование — достаточно субъективный метод, в котором присутствует человеческий фактор (оператора УЗИ-диагностики). Значительная вариабельность показателей ультразвуковой диагностики зависит от двух основных факторов — уровня квалификации врача-диагноста и технических параметров используемого УЗ-сканера.
Недостаточная информативность применяемых методов исследования заболеваний щитовидной и молочных желез в сочетании с необходимостью уточнения диагноза вынудили клиницистов активно использовать инвазивные манипуляции с морфологической верификацией процесса.
Тонкоигольная аспирационная биопсия (ТИАБ) под ультразвуковым контролем — наиболее точный, высокоинформативный безопасный метод, используемый во многих диагностических алгоритмах при очаговых заболеваниях щитовидной, молочной железы и других, поверхностно расположенных структурах.
Исследование пунктата позволяет не только распознать природу процесса (доброкачественный или злокачественный), уточнить гистогенетическую принадлежность новообразования, но и выявить рак на ранних стадиях развития, когда клинические проявления заболевания еще отсутствуют.
У пациентов, прооперированных по поводу рака щитовидной железы, в случае обнаружения новообразований в ложе оперативного вмешательства, пункционная биопсия дает четкую дифференциальную диагностику между рецидивом опухоли, гиперплазией оставшейся ткани железы или послеоперационными изменениями, такими как гранулема.
Основные показания к ТАПБ:
С точки зрения специалистов Американской ассоциации клинических эндокринологов (AACE), тонкоигольная аспирационная биопсия узловых образований размерами 10 мм и менее не показана, если результаты УЗИ не подозрительны в отношении рака щитовидной железы и отсутствует высокий риск рака по данным анамнеза. Однако все эти рекомендации не являются абсолютными и в определенных ситуациях оставляют за врачом клиницистом право на решение вопроса о необходимости тонкоигольной аспирационной биопсии даже в тех случаях, когда узловые образования не отвечают указанным выше критериям.
Основные противопоказания к ТАПБ:
Методика проведения ТАПБ узловых изменений щитовидной и молочной желез
Метод тонкоигольной аспирационной биопсии прост, как и забор крови из руки пациента. Он практически не имеет противопоказаний и может быть выполнен в амбулаторных условиях без анестезии. Введение анестетиков вызывает ухудшение ультразвуковой визуализации исследуемой зоны, изменение клеточной картины, а сама анестезия настолько же болезненна, как и пункция. Пациент находится в положении лежа на спине. Поверхность кожи обрабатывают раствором 70% этилового спирта. Делается укол (пункция) через кожу в опухолевидное образование органа и аспирируется содержимое образования. В результате прокола иглой исследуемого образования происходит забор фрагментов ткани. Движение иглы и все манипуляции визуально контролируются на экране ультразвукового аппарата. После того как кончик иглы оказывается внутри образования, врач несколько раз выполняет аспирацию (забор) шприцом содержимого узла. Для получения достаточного количества биологического материала выполняется 2 — 3 укола в различные участки образования. Затем игла извлекается и полученный материал наносится на предметные стекла. Стёкла направляются на исследование в цитологическую лабораторию. Далее эти стёкла специально окрашиваются, и врач цитолог под микроскопом изучает их содержимое. Тщательно исследуя клеточный материал, взятый посредством биопсии, врач сможет не только определить злокачественность или доброкачественность патологии, но и выявить степень поражения органа. При планировании хирургического вмешательства необходимость проведения биопсии возрастает. После изучения выдаётся письменное заключение. Длительность выполнения пункционной биопсии зависит от количества пунктируемых образований.
Особенной подготовки для проведения тонкоигольной аспирационной биопсии не требуется. Процедура ТАПБ переносится пациентами хорошо. На место укола наклеивается гипоаллергенный стерильный пластырь, который можно удалить через 20 мин. Через 5−10 минут после проведения биопсии пациент может вести обычный образ жизни.
Побочные эффекты и возможные осложнения ТАПБ
Возникновение умеренной боли в месте проведения ТАПБ связано как непосредственно с повреждением ткани в зоне манипуляции, так и иногда с возможным развитием отграниченных гематом, которые благополучно рассасываются. Дискомфорт, боли в области шеи, головные боли могут быть спровоцированы запрокидыванием головы вовремя ТАПБ при наличии шейного остеохондроза у пациента.
Тонкоигольная аспирационная биопсия является сегодня наиболее ценным и информативным методом дооперационной дифференциальной диагностики различных узловых образований. Это единственный метод, позволяющий достоверно подтвердить или опровергнуть злокачественную природу процесса. Тонкоигольная аспирационная биопсия имеет решающее значение при определении лечебной тактики.
При помощи тонкоигольной аспирационной пункционной биопсии можно получить достоверную и точную информацию об изменениях в тканях молочной, щитовидной железы с тем, чтобы выявить заболевание на самой ранней стадии и начать эффективное лечение.
Часто задаваемые вопросы
Действительно ли мне показана тонкоигольная аспирационная биопсия?
Тонкоигольная аспирационная биопсия является единственным нехирургическим методом определения, является ли узел в исследуемом органе доброкачественным или злокачественным.
Большая опухоль должна быть удалена. В этом случае мне так же показана тонкоигольная аспирационная биопсия?
Да, показана для определения объёма оперативного вмешательства. Иногда в узле могут быть разные по гистологическому строению опухоли. Зная об этом заранее, хирург соответственно планирует и проводит более грамотное лечение.
Должна ли тонкоигольная аспирационная биопсия быть под контролем УЗИ?
Да, обязательно! Зачастую опухоли располагаются близко к кровеносным сосудам, нервно-сосудистым пучкам и другим органам. Для того что бы избежать их травматизации при биопсии, последняя должна проводится под контролем УЗИ.
Может ли после биопсии произойти «перерождение» узла в злокачественный?
НЕТ. Тонкоигольная аспирационная биопсия малигнизации (перерождения в злокачественное новообразование) не вызывает!
Может ли биопсия спровоцировать распространение опухоли?
Данных, доказывающих распространение опухоли после тонкоигольных аспирационных биопсий в мировой практике нет.
Жизнь каждого из нас зависит только от нас самих. Как получить от неё максимум удовольствия и минимум страданий? — постараться сохранить своё здоровье, укреплять иммунитет, вовремя осуществлять необходимую профилактику и лечение, а соответственно и диагностику.