что такое положительная динамика в медицине при пневмонии
Что такое положительная динамика в медицине при пневмонии
Оценивать абсолютные размеры пневмонического инфильтрата необходимо как при первичном осмотре, так и в процессе динамического наблюдения. Для этого лучше измерять его наружно-внутренний размер и протяженность вдоль поверхности грудной стенки, т.е. высоту и основание соответствующей трапеции и пирамиды или короткий и длинный размеры овала. Можно определить площадь безвоздушной области с помощью трассировки по ее контуру. Эхографически судить об изменении размеров воспалительно-измененного участка по сравнению с нормальными не представляется возможным, поскольку невозможно определить его исходный размер из-за полного отражения ультразвука от поверхности воздушного легкого.
Пневмонический инфильтрат в ультразвуковом изображении представляет собой непостоянный, достаточно быстро меняющийся объект, что отличает его от других заболеваний легкого, в первую очередь от обтурационного ателектаза. Выделенные нами ультразвуковые формы пневмонии плавно переходят одна в другую, соответственно восстановлению или снижению воздушности легочной ткани при положительном или отрицательном течении воспалительного процесса. Однако существует еще много неясного в изучении ультразвуковой динамики пневмонического инфильтрата. Есть много неизученных вопросов, касающихся сроков существования и происходящих изменений при каждой ультразвуковой форме, их взаимосвязи с рентгенологическими и клиническими данными.
Положительная динамика проявляется в изменении эхоструктуры, контуров и размеров воспалительного инфильтрата, который в процессе рассасывания последовательно проходит все ультразвуковые формы пневмонии. При переходе долевой пневмонии в сегментарную, а сегментарной в кортикальную возможно появление промежуточных стадий, сочетающих в себе отдельные эхопризнаки этих форм.
В первую очередь в структуре инфильтрата увеличивается количество гиперэхогенных воздушных включений, которые появляются сначала преимущественно во внутренней приграничной области, а затем распространяются по всему объему безвоздушной зоны, увеличивая ее неоднородность. Восстановление пневматизации происходит за счет появления как гиперэхогеиных линейных сигналов от бронхов с формированием ветвистой воздушной эхобронхограммы, так и мелкоочаговых округлых включений, соответствующих свободным от экссудата легочным долькам.
По мере нарастания воздушности внутрилегочная граница инфильтрата в прикорневой зоне становится все более неровной и нечеткой за счет увеличения числа и размеров воздушных участков. Сливаясь между собой, они приводят к уменьшению наружно-внутреннего размера зоны инфильтрации, и глубина распространения ультразвука в легкое постепенно снижается. Инфильтрат становится менее глубоким, хотя его поперечные размеры, а, следовательно, и площадь проекции на грудную стенку уменьшаются не так быстро. В результате форма инфильтрата из неправильно овальной становится близкой к треугольной, наблюдаемой при сегментарном поражении. Таким образом долевая ультразвуковая форма постепенно сменяется сегментарной.
Внутрилегочные контуры по всему периметру безвоздушного участка становятся все более неровными, ступенчатыми, местами прерываются гиперэхогенными воздушными фрагментами, клиновидно вдающимися вглубь оставшегося инфильтрата. Значительно возрастает количество реверберации и степень рассеивания ультразвука от увеличивающихся воздушных включений, что препятствует визуализации внутрилегочной границы. Инфильтрация становится все более поверхностной, медленно «тает», уступая место воздушной легочной ткани, и пневмония постепенно переходит из сегментарной формы в кортикальную.
После рассасывания инфильтративных изменений в кортикальном слое и полного восстановления воздушности легкого кортикальная форма пневмонии сменяется интерстициальной. В клиническом плане это соответствует периоду реконвалесценции.
Длительность существования интерстициального компонента, время окончательного восстановления нормальной эхокартины легкого и соотношение этих ультразвуковых проявлений с клинико-лабораторными и рентгенологическими данными пока находятся в стадии изучения.
Особый интерес представляет УЗИ легких при подозрении на пневмонию у групп больных, которым противопоказано проведение рентгенографии грудной клетки или ее выполнение невозможно по каким-либо техническим причинам. В этом случае эхография является высокоинформативным методом диагностики, который вполне может заменить традиционную рентгенографию.
Пневмония
Воспаление лёгких или пневмония – вирусное заболевание, которое поражает лёгочную ткань и препятствует нормальному кислородному обмену между воздухом и кровью. Воспалительные выделения, которые попадают в альвеолы, не позволяют организму получать достаточный объем кислорода. А если заболевание захватывает большую часть легких, развивается острая дыхательная недостаточность.
Пневмонии подвержены люди со слабой иммунной системой, дети и пожилые люди. Ежегодно только в России от заболевания страдают 1,5 млн человек и 30% из них составляют дети младшего возраста и люди старше 70 лет.
Но пневмонию можно и нужно лечить! И делать это рекомендуется с помощью комплексного подхода. Лечение любого заболевания начинается с правильной постановки диагноза. Поэтому при первых признаках развития патологии обращайтесь за консультацией специалиста.
Какие первые симптомы пневмонии, как правильно и комплексно подходить к лечению и что требуется для диагностики заболевания, мы расскажем в этой статье.
Причины развития пневмонии
Пневмония развивается, когда в легкие попадают бактерии и вирусы, а также инородные агенты, которые поражают часть или всю легочную ткань. Возбудители патологии попадают в организм человека респираторным путем, редко – через кровь.
Почему заболевание быстро развивается в теле человека с пониженным иммунитетом? В нашем организме постоянно присутствуют бактерии, но защитные механизмы не дают им размножаться, вызывая патологию. Но если иммунная система ослаблена, вредная микрофлора увеличивает популяцию, что приводит к появлению воспалительного процесса.
Также часто развивается вирусная пневмония на фоне распространения простудных заболеваний верхних дыхательных путей (бронхита, трахеита). Также причиной воспаления легких может стать переохлаждение организма, стресс, переутомление, злоупотребление курением. Риск развития заболевания повышается у людей с хроническими заболеваниями и ожирением.
Признаки пневмонии у взрослого
При появлении заболевания у человека повышается температура тела, которая может достигать 38°, присутствует общая слабость во всем организме, болит голова, пациенту хочется лечь и расслабиться. Через несколько дней появляется сильный приступообразный кашель, появляется мокрота.
Боль в грудной клетке, особенно в очаге воспаления, а также появление одышки говорят о серьезности ситуации и явно указывают на воспаление лёгких.
Здесь указаны общие признаки, однако характер и время их проявления может отличаться в зависимости от вида пневмонии. При вирусной пневмонии первые симптомы появляются стремительно и больной чувствует резкое ухудшение самочувствия. С самого начала болезни наблюдается боль в мышцах, высокая температура тела, сильная головная боль, мучительный сухой кашель.
Бактериальная пневмония напротив развивается постепенно. Болезнь начинается только через 2 недели после появления первых признаков. После этого наступает резкое облегчение, улучшение общего состояния больного, потом снова резко поднимается температура, возникает головная боль, усиливается кашель, появляется гнойная мокрота.
Одним из серьезных видов заболевания является атипичная двусторонняя пневмония, которая обширно поражает лёгочную ткань и развивает дыхательную недостаточность. По своим симптомам двусторонняя пневмония напоминает простудную вирусную инфекцию, а в лёгких еще не слышны характерные хрипы. Многие начинают лечиться самостоятельно, что усугубляет состояние.
Поначалу заболевший думает, что его состояние улучшилось, симптомы патологии начинают уходить. Но потом кашель усугубляется и начинается вторая волна заболевания.
Симптоматика у пожилых людей может немного отличаться. В первую очередь появляется сухой кашель, одышка во время небольших физических нагрузок на тело или даже в состоянии покоя. Часто заболевание протекает без повышения температуры у людей зрелого возраста.
Признаки пневмонии у ребенка
Часто пневмония у детей появляется как осложнение какой-либо вирусной инфекции (ОРВИ, грипп и т. д.).
Заразна ли пневмония?
Воспалительный процесс в легочной системе чаще всего появляется по причине размножения вируса и как осложнение перенесенного гриппа или ОРВИ. Самой пневмонией в таких случаях заболеть невозможно, но легко подхватить заболевание, которое стало первопричиной. То есть пневмония сама по себе не заразна, а развитие воспаления в лёгких – самостоятельное осложнение, которое возникло на фоне ослабленного иммунитета и неправильного самолечения.
Может ли пневмония пройти сама по себе без лечения?
Воспаление легких или пневмония — одно из самых опасных и частых заболеваний дыхательной системы. Опасность заключается в том, что не всегда специалисты успевают вовремя поставить диагноз. Люди не идут с кашлем и температурой к доктору, а предпочитают пару дней отлежаться дома, пока заболевание не распространится. Состояние может ухудшиться до двусторонней пневмонии, которая несет за собой тяжелые последствия, длительное лечение или хронические заболевания.
Сто лет назад, до открытия пенициллина, пневмония забирала жизни заболевших. Наука и медицина не стоят на месте — за сто лет наша жизнь кардинально изменилась. У людей в каждой аптечке лежат антибиотики, а в больницах проводят операции на современном оборудовании. Однако по данным РАН, пневмония все еще входит в список самых смертоносных инфекционных болезней, и ее не стоит недооценивать.
Пневмония сама не пройдет. Эта болезнь может привести к смерти человека, поэтому обращение к врачу жизненно важно. Лечение пневмонии должен назначать врач. Именно он определяет: нужны ли антибиотики и какие, а также решает вопрос о степени тяжести заболевания.
При пневмонии всегда высокая температура и сильный кашель, так ли это?
Это очень большое и опасное для здоровья заблуждение. Ошибки при диагностировании заболевания — одна из основных причин смертности от пневмонии. По данным врачей, до 30% случаев пневмонии не диагностируются или выявляются слишком поздно, так как люди не видят надобности приходить к врачу до появления высокой температуры. В итоге это приводит к ухудшению состояния человека и развитию тяжелых осложнений. Бессимптомная, скрытая, но самая настоящая пневмония нередко развивается у детей и у пожилых людей. Главная и самая опасная проблема диагностики пневмонии у пожилых пациентов заключается в том, что болезнь успешно маскируется под различные хронические заболевания. В таком случае она проходит без самого главного для нас маркера заболевания — без температуры. Как тогда понять, что пневмония проходит у взрослого человека? — Наблюдать за своим организмом, и своевременно при ухудшении самочувствия обращаться к врачу.
При наличии каких признаков следует обратиться к доктору?
К слову, миф о том, что пневмония обязательно сопровождается сильным кашлем — всего лишь миф. Эта проблема в большинстве своем свойственна не старшему поколению, а детям. Нередки случаи, когда пневмония прогрессирует, а кашля нет. Если вовремя не обратиться к врачу и не поставить диагноз, то у ребенка могут появиться хронические последствия.
Воспаление легких у детей можно выявить по следующим симптомам:
Как передается пневмония?
Заболевание может передаваться разными способами, среди которых:
Однако обрабатывать предметы личной гигиены нужно очень тщательно. Доказано, что вирусный микроорганизм способен выживать до 4 часов на любой поверхности. Болезнетворным бактериям нестрашен мороз, даже хлоркой его можно уничтожить лишь спустя пять минут после непосредственной обработки.
Пневмония и бронхит: в чем различие?
Оба заболевания оказывают влияние на дыхательную систему человека, а значит имеют схожие симптомы. Зачастую две патологии бывает сложно отличить друг от друга.
| Пневмония | Бронхит |
| В большинстве случаев сопровождается резким повышением температуры до 38-39° и лихорадочным состоянием. Наблюдается незначительное повышение температуры. | Сопровождается сильным сухим кашлем. В некоторых случаях может появиться мокрота зеленоватого цвета или с прожилками крови. Влажный кашель, мокрота имеет светлый оттенок. |
| При прослушивании грудной клетки слышны «влажные» хрипы. | При прослушивании грудной клетки слышны «сухие» хрипы. |
Как происходит диагностика пневмонии?
Если заболеванием страдает ребенок, нужно обратиться за осмотром педиатра. Если взрослый – запишитесь на прием к терапевту, который направит вас при необходимости к узкопрофильному специалисту. Врач проведет внешний осмотр, соберет анамнез, изучит историю болезни и узнает о проявляющихся симптомах заболевания.
Вас направят на сдачу лабораторных анализов:
Из диагностических методов исследования вам назначат:
Способы лечение пневмонии
Если пневмония имеет бактериальную природу, назначают прием антибиотиков. Их эффективность можно оценить через 48-72 часа. Если температура спадает, кашель становится реже, а пациент начинает чувствовать себя лучше, прием продолжается. Прерывать курс лекарств нельзя, и важно принимать их правильно по предписанию врача. Если антибиотики не помогают, назначают другое лечение или меняют на препарат из другой группы.
При вирусной пневмонии антибиотики не эффективны, поэтому назначают противовирусные препараты. В качестве вспомогательных веществ могут быть назначены витамины и иммуномодуляторы.
Как только температура тела больного вернулась к норме, можно назначать физиотерапию. Она позволяет вывести мокроту из лёгких. Для этого нередко принимают и фитопрепараты, например, корень солодки или комплексные грудные сборы.
Вместе с медикаментозным лечением больным необходим постельный режим, питание с содержанием белка и витаминов, обильное теплое питье. Для лучшего эффекта рекомендуются терапевтические методы – электрофорез, ингаляции, массаж, магнитотерапия и т.д.
Прививка от пневмонии как профилактика
Прививаться от пневмококковой инфекции стоит в тех случаях, когда:
Существует несколько препаратов, которые вводятся внутривенно от защиты от заболевания. Все они отличаются по своему составу, стоимости и широтой спектра действия.
Во взрослом возрасте прививка ставится единоразово, стойкая иммунная реакция на возбудителя вырабатывается через 2-3 недели. Но при этом специалисты рекомендуют прививаться раз в 5 лет.
Диагностикой и лечением пневмонии занимаются специалисты клиники «Медюнион». Записаться на прием к специалисту вы можете одним из удобных для вас способов:
Шкала вовлечения паренхимы легких
В заключении к КТ у пациентов с воспалением легких врачи-рентгенологи указывают так называемый процент «вовлечения паренхимы». Что означает этот термин? Как с помощью специальной шкалы оценивают степень поражения легких при коронавирусе? Разбираемся в этой статье.
Вовлечение паренхимы легкого: что это?
Паренхима легких — это ткань дыхательного органа, похожая на пористую губку. Она пронизана тонкой сетью сосудов и капилляров, покрыта плевральной оболочкой, содержит эластичный внеклеточный матрикс, который состоит из соединительной ткани и поддерживает форму легких. Между легкими расположены другие органы: бронхиальное дерево, артерии, средостение. Суть компьютерной томографии заключается в составлении карт плотности легочной ткани.
На посрезовых томограммах легких паренхима занимает наибольшую площадь изображения. В норме она представляет собой ткань, окрашенную однородным темным цветом, без светлых участков уплотнения, а именно:
Наличие этих признаков на КТ легких говорит о патологическом процессе и поражении дыхательного органа.
Формулировка «вовлечение паренхимы легкого» (15, 25, 50%. ) означает, какой процент ткани дыхательного органа подвержен этим патологическим изменениям и в связи с этим не может полноценно функционировать.
При этом в заключении важен не только процент вовлечения паренхимы легких, то есть процент поражения легких, а все обнаруженные специфические признаки воспаления. Если по количеству «матовых стекол» можно сделать вывод о проценте инфильтрации альвеол жидкостью, то о тяжести заболевания и хроническом характере осложнений после перенесенного коронавируса в большей степени скажут признаки консолидации, утолщения межальвеолярных перегородок и фиброза.
Например, если у одного пациента выявлено поражение легких по типу «матового стекла» с вовлечением паренхимы легких 30%, а у другого — 15%, но также присутствуют интерстициальный компонент и признаки фиброза легких на нескольких участках, то в первом случае пациент может вовсе не испытывать трудностей с дыханием, а во втором случае симптомы острого респираторного заболевания могут быть выраженными даже с небольшим процентом поражения. Это значит, что сам по себе процент вовлечения паренхимы легких в воспалительный процесс изолированно от других клинически значимых данных, описанных в заключении, не говорит о тяжести заболевания.
Степени вовлечения паренхимы легкого
По количеству участков уплотнения легочной ткани (например, по «матовым стеклам», но не только) определяют процент вовлечения паренхимы. На КТ-изображениях инфильтраты и признаки пневмофиброза визуализируются сравнительно более светлым цветом, поскольку более плотная по текстуре ткань с избытками жидкости и клеточными компонентами хуже пропускает рентгеновские лучи.
Прецизионная оценка дыхательного органа при коронавирусе на КТ позволяет увидеть все возможные осложнения даже при небольшом проценте поражения, а при значительном — позволяет своевременно понять, когда пациенту необходима госпитализация в медицинское учреждение.
Как определяют процент вовлечения паренхимы легких на КТ?
В 2020 году специалистами КТ-диагностики была принята эмпирическая шкала визуальной оценки легких. Если в заключении указаны аббревиатуры КТ-0, КТ-1, КТ-2, КТ-3 или КТ-4, значит врач осмотрел легкие на предмет воспалительных очагов и и инфильтратов, ассоциированных с COVID-19.
Объективность КТ-диагностики обеспечивается современным программным обеспечением. На стадии компьютерной обработки изображений программа автоматически или полуавтоматически выделяет зоны «матового стекла» и консолидации, измеряя объем пораженной ткани и рассчитывая плотность.
При консолидации альвеолы заполнены жидкостью, соответственно текстура легочной ткани более плотная, в то время как «матовые стекла» указывают на менее грубое нарушение пневматизации — в этих участках тоже присутствует жидкий экссудат, но в меньшем количестве. Различие между консолидацией и симптомом «матового стекла» можно сравнить с мокрой губкой в первом случае и с влажной — во втором.
Чтобы оценить масштаб инфекционно-воспалительного процесса и определить тяжесть пневмонии, врач-рентгенолог осматривает доли легких на посрезовых томограммах и, в зависимости от обнаруженных участков уплотнений («матовых стекол»), указывает, какой процент легочной ткани подвержен патологическим процессам. В заключении указывается общий средний процент воспаления легких, иногда диапазон значений:
До девятой версии временных методических рекомендаций Министерства Здравоохранения РФ (октябрь 2020 г.) была принята универсальная шкала, предложенная Центром диагностики и телемедицины США. Однако из-за высокого потока пациентов во время второй волны пандемии балльная шкала была упразднена. Сейчас объективность диагностики обеспечивается благодаря компьютерной обработке изображений и экспертизе.
В описании к заключению врач-рентгенолог указывает клинически значимую информацию о состоянии легочных сегментов (10 в правом, 9 в левом; S1-S10) и оценивает вероятность «ковидного» происхождения пневмонии.
Поражение легких до 25%
Соответствует КТ-1 в заключении. Легкая форма внебольничной пневмонии с благоприятным прогнозом. Показатели сатурации крови кислородом остаются в норме (>95%). Фиброзные изменения наблюдаются редко, а симптомы острого респираторного заболевания зачастую отсутствуют. Если COVID-19 подтверждается результатами лабораторных анализов (ПЦР, теста на иммуноглобулины), лечащим врачом может быть назначен специальный курс противовирусной терапии.
В течение недели заболевание может прогрессировать до следующей стадии, наиболее предрасположены к этому пожилые пациенты и люди с хроническими заболеваниями дыхательной, сердечно-сосудистой, иммунной системы.
Поражение легких 25-50%
Соответствует КТ-2. Внебольничная пневмония с благоприятным или условно благоприятным прогнозом. Уровень сатурации крови кислородом снижается. Если организм не может самостоятельно справиться с вирусной инфекцией, пневмония может довольно быстро прогрессировать до следующей стадии. Прогноз зависит от возраста пациента, его иммунной системы и некоторых индивидуальных особенностей организма.
При поражении легких 25, 30, 40 процентов необходима интенсивная терапия — важно предотвратить дальнейшее распространение вирусной инфекции по паренхиме легких. Как правило, при КТ-2 пациенты после консультации врача лечатся дома. Если симптомы респираторного заболевания усиливаются и терапия не приносит положительных результатов, пациента по решению лечащего врача или врача скорой помощи могут госпитализировать.
Поражение легких 50-75%
Соответствует КТ-3. В зависимости от индивидуальных особенностей организма и клиники, прогноз условно благоприятный или условно неблагоприятный. Ввиду того. что объем вовлечения паренхимы легких уже довольно большой, повышается риск необратимых фиброзных изменений, нарушения архитектоники поддерживающего матрикса, хронической обструктивной болезни. Это значит, что у некоторых пациентов, перенесших пневмонию КТ-3, функциональность легких может не восстановиться на все 100% после перенесенного заболевания.
В группе высокого риска — пациенты пожилого возраста (старше 60 лет) и с хроническими заболеваниями, такими как сахарный диабет и почечная недостаточность.
Пациентам из этой группы целесообразно делать повторное КТ легких после перенесенного коронавируса или в процессе терапии, чтобы следить за процессом восстановления.
Важно, чтобы количество КТ-исследований за 12 месяцев не превышало пяти, а диагностика проводилась на современных мультиспиральных сканерах (МСКТ легких) с суммарной эффективной дозой облучения не выше 3,5 – 4 мЗв.
Последствия фиброзных изменений после коронавируса можно окончательно оценить через год.
Поражение легких более 75%
Соответствует КТ-4. Прогноз наиболее неблагоприятный, однако процент выживаемости выше, чем показатель летальности. Если легкие не функционируют на 90%, пациенты попадают в реанимацию — необходима дополнительная кислородная поддержка, искусственная вентиляция легких (ИВЛ).
Без дополнительной подачи кислорода пациента беспокоит острая дыхательная недостаточность, сатурация может упасть до 60%, а это приводит к остановке сердца.
В группе крайне высокого риска — пожилые люди, причем даже без сопутствующих заболеваний. Пациентам, перенесшим стадию пневмонии КТ-4 необходима продолжительная реабилитация после коронавируса.
Текст подготовил
Котов Максим Анатольевич, главный врач центра КТ «Ами», кандидат медицинских наук, доцент. Стаж 19 лет
Если вы оставили ее с 8:00 до 22:00, мы перезвоним вам для уточнения деталей в течение 15 минут.
Если вы оставили заявку после 22:00, мы перезвоним вам после 8:00.
Что такое положительная динамика в медицине при пневмонии
Внебольничная пневмония является одним из наиболее частых заболеваний человека и одной из ведущих причин детской смертности от инфекционных болезней. В России в 1999–2008 гг. заболеваемость пневмонией среди детей и подростков составляла 7,95–8,86 % [6]. Внебольничная пневмония – это острое инфекционное заболевание легких различной (преимущественно бактериальной этиологии), развившееся вне больницы или в первые 48–72 часа госпитализации, сопровождаемое лихорадкой и симптомами поражения нижних дыхательных путей (одышка, кашель и физикальные данные), при наличии инфильтративных изменений на рентгенограмме [6].
Ведущим методом лучевой диагностики пневмонии является рентгенография грудной клетки [5]. Но она не всегда бывает информативна: у 2–5 % больных рентгенологическая картина нетипична или клинические проявления, сходные с пневмонией, обусловлены другим заболеванием [2]. Тогда требуется проведение дорогостоящей компьютерной томографии (КТ), что сопровождается дополнительной лучевой нагрузкой на пациента.
Разумной альтернативой рентгенологическим методам в диагностике пневмонии может стать ультразвуковое исследование грудной клетки [4, 7]. В настоящее время оно применяется для выявления плеврального выпота и почти не используется в диагностике заболеваний лёгких из-за распространённого мнения о малой информативности метода, поскольку воздушная лёгочная ткань не проводит ультразвук. Однако при потере воздушности он проникает в толщу лёгкого на всю глубину патологических изменений [12]. Проведённые исследования показали, что ультразвуковая визуализация при воспалительных заболеваниях легких по точности превышает рентгенографию грудной клетки [10].
У взрослых эхосемиотика пневмонии изложена в крупных монографиях [8, 10, 11], однако у детей её эхокартина изучена мало [1, 3, 9], не прослежена ультразвуковая динамика рассасывания воспалительного инфильтрата, не разработаны сроки проведения контрольных УЗИ. В связи с этим целью работы являлось изучение ультразвуковой семиотики пневмоний у детей при динамическом наблюдении в процессе лечения.
Материалы и методы исследования
Работа основана на результатах УЗИ грудной клетки 154 детей, больных пневмонией, госпитализированных в Республиканскую детскую клиническую больницу города Чебоксары в 2013–2014 гг., из них 87 (56,5 %) мальчиков и 67 (43,5 %) девочек в возрасте от рождения до 18 лет. Дети поступали в стационар в разные сроки заболевания: 64 (41,6 %) ребёнка госпитализированы с 1 по 5 день от начала пневмонии, 38 (24,7 %) – с 5 по 10 день, 32 (20,8 %) – с 10 по 15 день, 13 (8,4 %) – с 15 по 20 день, 7 (4,5 %) – с 20 по 25 день болезни, поэтому наблюдение начиналось с различных стадий воспалительного процесса, протекавшего с разной степенью тяжести. До поступления в стационар 52 (33,8 %) ребенка получали этиотропную терапию, но были госпитализированы из-за её неэффективности.
УЗИ грудной клетки проводилось на ультразвуковых сканерах Hitachi Vision Avius (Япония) и SonoScape S8Exp (Китай) мультичастотными линейными (4–11 МГц) и конвексными (4–11 МГц) датчиками и записывалось на жёсткий диск прибора. Стационарно при динамическом наблюдении всем 154 пациентам УЗИ выполнялось не менее 3 раз, а при тяжёлом состоянии – до 5 раз: при поступлении, повторно на 3–5 или на 5–7 день госпитализации в зависимости от тяжести заболевания и эффективности лечения, затем по окончанию этиотропной терапии на 10–14 день. После выписки исследование повторялось амбулаторно не менее 2 раз в течение 1 месяца, в отдельных случаях дети наблюдались до 3 месяцев с ежемесячным двукратным исследованием.
Детям старше года ТТУЗИ выполнялось в вертикальном и горизонтальном положении, детям до года – только в положении лежа. Передние отделы лёгких и плевры исследовались в положении ребёнка сидя с максимально расправленными плечами, боковые – с поднятой вверх рукой, задние – слегка согнув спину, ссутулившись, а при осмотре задних отделов верхних долей – с дополнительным поочередным отведением руки косо вверх в противоположную сторону. Сканирование проводилось в продольной и поперечной плоскости, с плавным покачиванием датчика при перемещении его по межреберью.
Исследование начинали из верхних межреберий сзади, последовательно перемещая датчик от паравертебральных отделов к латеральным и далее – к парастернальным. Сверху вниз осматривали сначала одну половину грудной клетки, затем – другую, уделяя пристальное внимание сегментам, наиболее часто поражаемым в каждом возрастном периоде. При необходимости у детей старше 5 лет для исследования дыхательной подвижности легких проводилась проба с форсированным дыханием. Для этого датчик устанавливался над нижним краем легкого перпендикулярно к поверхности тела, и определялась амплитуда его смещения при глубоком дыхании.
При визуализации участка безвоздушной лёгочной ткани производилось его измерение в двух взаимно перпендикулярных плоскостях, определялась локализация по долям и сегментам, оценивались контуры, эхогенность, эхоструктура. В эхоструктуре учитывалось количество, характер распределения, форма и другие особенности изображения гиперэхогенных сигналов от воздуха, анэхогенных трубчатых структур и жидкостных включений. При плевральном выпоте оценивался его объём и эхоструктура, состояние плевры: наличие и толщина плевральных наложений, их распространённость. Заключение формировалось с учётом клинической классификации пневмонии с определением формы и локализации воспалительного процесса – очаговая, сегментарная, долевая пневмония, с указанием номера пораженного сегмента и доли, а также состояния плевральной полости.
Результаты исследования и их обсуждение
Всем 154 детям при объективном осмотре поставлен диагноз пневмония, из них у 126 (81,8 %) выявлена типичная рентгенологическая картина заболевания, у остальных 28 (18,2 %) детей пневмонии оказались рентген-негативными, у них диагноз подтверждён на КТ лёгких. При УЗИ грудной клетки, проведенном независимо от результатов рентгенографии, у всех пациентов обнаружена зона нарушения воздушности лёгочной ткани различных размеров. У 147 (95,5 %) детей эхокартина пневмонии сопровождалась клинико-анамнестическими данными воспалительного процесса, что позволило сделать заключение о пневмонии при первом УЗИ. У остальных 7 (4,5 %) детей выявлено несоответствие эхографических симптомов клинической картине, что потребовало дифференциальной диагностики.
Первое УЗИ грудной клетки проводилось в день поступления ребёнка в стационар. Целью исследования было подтверждение клинических данных путём выявления участка нарушения воздушности лёгочной ткани и идентификации его как зоны воспалительной инфильтрации, определение локализации и размеров пневмонического очага, оценка состояния плевральной полости. Основным показанием для УЗИ являлась именно клинико-анамнестическая картина заболевания, и отсутствие рентгенологической симптоматики не исключало проведение сканирования.
Морфологически выделяют лобарную, полисегментарную, сегментарную, очагово-сливную и очаговую форму паренхиматозной пневмонии [6]. По эхосемиотике мы объединили их в 2 группы, различавшиеся по степени однородности и размеру безвоздушного участка, и назвали распространённой и очаговой ультразвуковой формой воспалительной инфильтрации. Распространённая ультразвуковая форма диагностирована у 64 (41,5 %) детей и объединила сегментарную 31 (20,1 %), полисегментарную 23 (14,9 %) и лобарную 10 (6,5 %) пневмонию. Они имели схожую эхокартину, отличавшуюся только размером безвоздушной зоны и её формой. Объём поражения определялся по проекции инфильтрата на грудную стенку в соответствии с принятым делением лёгкого на доли и сегменты. Отличием сегментарных пневмоний была треугольная форма безвоздушного участка с вершиной к корню лёгкого и основанием к грудной стенке. Долевые пневмонии сохраняли анатомическую форму инфильтрированных отделов лёгкого.
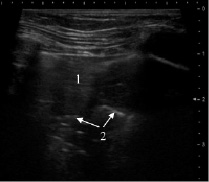
При распространённой форме воспалительный инфильтрат лоцировался в виде гипоэхогенного участка с неоднородной структурой за счёт линейных гиперэхогенных сигналов, представлявших собой отражение ультразвука от воздуха в бронхах – воздушная эхобронхограмма. Она выявлена нами у 78 (50,6 %) детей, чаще в виде радиально расходившихся от корня к периферии коротких отрезков, реже они лоцировались на достаточном протяжении и ветвились. Количество и распределение элементов воздушной эхобронхограммы зависело от степени тяжести пневмонии и служило одним из важных критериев её обратного развития (рис. 1). Хорошо выраженная эхобронхограмма являлась прогностически благоприятным признаком быстрого рассасывания инфильтрата.
Очаговая ультразвуковая форма выявлена у 90 (58,4 %) детей и включила в себя очаговую 39 (25,3 %) и очагово-сливную пневмонию 51 (33,1 %). Для неё характерны небольшие субплевральные очаги округлой или вытянутой формы, диаметром до 10–15 мм, с однородной гипоэхогенной структурой и чёткими, достаточно ровными контурами (рис. 2). При цветовом допплеровском картировании кровоток не регистрировался. При очаговой патоморфологической форме лоцировался единичный пневмонический фокус шаровидной формы. При очагово-сливной пневмонии он имел вид вытянутого вдоль поверхности лёгкого участка с неровными и менее четкими контурами или нескольких очагов, соприкасавшихся или близко расположенных, но разделённых воздушной лёгочной тканью.
Рис. 1. Первое УЗИ при поступлении. Сегментарная пневмония с гипоэхогенной структурой воспалительного инфильтрата (1) и элементами воздушной эхобронхограммы (2)
Пневмония у детей, особенно младшего возраста, практически всегда протекала с появлением плеврального выпота разного объёма. Минимальное количество жидкости наблюдалось на уровне воспалительного инфильтрата в виде анэхогенного щелевидного пространства толщиной от 2 мм, сопровождавшегося расхождением листков плевры. В более тяжёлых случаях анэхогенная жидкость в объёме от 3 до 20 мл лоцировалась в рёберно-диафрагмальных синусах и других отделах плевральной полости.
Сроки проведения второго УЗИ грудной клетки определялись состоянием ребёнка на фоне проводимого лечения. При положительной клинической динамике оно проводилось на 5–7 день, при отрицательной – уже на 3–5 день, а при резком ухудшении состояния пациента – непосредственно в тот же день. Целью этого исследования являлась оценка эффективности этиотропной терапии по динамике изменения размеров и эхоструктуры безвоздушной зоны.
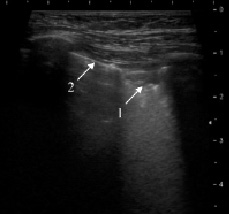
Динамика считалась положительной при уменьшении размеров инфильтрата с восстановлением воздушности от центра к периферии, увеличении распространённости и количества элементов воздушной эхобронхограммы (рис. 2), а при очаговой ультразвуковой форме – по снижению чёткости контуров воспалительного очага и большей интенсивности артефактов «хвоста кометы» на границе с окружающей воздушной лёгочной тканью. Положительная динамика в виде уменьшения безвоздушной зоны на 30–50 %.
Рис. 2. Второе УЗИ через 7 дней. Положительная динамика пневмонии в виде значительного уменьшения инфильтрата (1), частичное восстановление воздушной поверхности лёгкого (2)
Признаками отрицательной динамики служили увеличение размеров пневмонического инфильтрата или объёма плеврального выпота, появление участков деструкции в ранее существовавшем инфильтрате или обнаружение новых фокусов пневмонии, что выявлено у 7 (4,5 %) пациентов. Отсутствие ультразвуковых признаков положительной динамики у 31 (20,2 %) детей также расценивалось как негативный критерий.
Если при втором исследовании отмечалась положительная динамика, то третье УЗИ грудной клетки проводилось через 5 дней, то есть на 10–14 день заболевания, что часто соответствовало последнему дню эффективной этиотропной терапии (рис. 3). При хорошей клинической динамике и быстром выздоровлении третье УЗИ по усмотрению лечащего врача выполнялось накануне или в день выписки пациента.
При отрицательных эхопризнаках или отсутствии ультразвуковой динамики обязательно проводилась смена этиотропной терапии, что было сделано у 38 (24,7 %) детей. Тогда третье исследование проводилось через 5–7 дней после замены антибиотика при положительной клинической динамике. Его целью была оценка динамики изменения размеров и эхокартины пораженного участка после смены этиотропной терапии.
Четвертое УЗИ грудной клетки при удовлетворительном состоянии ребенка проводилось амбулаторно, не ранее чем через 2 недели после выписки из стационара (на 20–25 день заболевания), но если в процессе выздоровления вновь отмечалось ухудшение, то в день обращения к врачу. При продолжении стационарного лечения четвертое УЗИ выполнялось в последний день повторного курса этиотропной терапии. По результатам четвёртого УЗИ полное восстановление воздушности отмечено у 27 детей из тех 38 детей, у которых при третьем УЗИ ещё оставался мелкий субплевральный инфильтрат, но у 11 детей очаг размерами до 10 мм всё ещё сохранялся.
Этим детям следующее, пятое, УЗИ грудной клетки назначалось через 2 недели, а детям с полным восстановлением воздушности – через 1 месяц. Контрольное УЗИ в дальнейшем проводилось амбулаторно через 3 месяца, если безвоздушный участок на предшествующей эхографии отсутствовал, а если сохранялся, то повторялось ежемесячно до полного восстановления воздушности лёгкого. После пятого УЗИ безвоздушный очаг зафиксирован только у 7 (4,5 %) детей, но у 13 (8,4 %) пациентов на месте пневмонического инфильтрата выявлены множественные артефакты «хвост кометы» (рис. 3). При отсутствии безвоздушного субплеврального участка, но сохранении на его месте артефактов «хвоста кометы» или утолщения и неровности плевры УЗИ грудной клетки проводилось 1 раз в 3 месяца при удовлетворительном состоянии пациента.
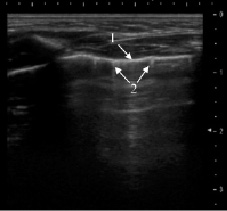
Рис. 3. Третье УЗИ через 14 дней. Клиническое выздоровление. Полное восстановление гиперэхогенной поверхности воздушной лёгочной ткани (1), артефакты «хвоста кометы» (2)
Артефакты «хвоста кометы» являются эхопризнаком интерстициальных изменений в лёгких различной этиологии, в том числе и воспалительной. Интерстициальная пневмония проявляется развитием острого воспаления в альвеолярной стенке и интерстициальной ткани без первичной экссудации в респираторные отделы. Воздушность альвеол сохраняется и воспалительный инфильтрат не формируется, поэтому ультразвук не проникает вглубь сохранившего воздушность лёгкого. Соответственно, пристеночная гиперэхогенная линия от его поверхности не исчезает, а только видоизменяется, что и является основным ультразвуковым критерием этой формы невмонии.
Поверхность лёгкого в зоне интерстициального воспаления выглядит как более широкая и менее чёткая пристеночная гиперэхогенная линия без типичных артефактов «повторного эхо», но с множественными артефактами «хвоста кометы». По мере уменьшения отёка интерстиция их интенсивность снижается, и они исчезают. Пристеночная гиперэхогенная линия становится более ровной, а при окончательном восстановлении нормальной структуры лёгкого вновь появляются артефакты «повторного эхо». Однако они могут возникать не только при пневмонии, но и при фиброзных изменениях интерстиция при пневмосклерозе, бронхолёгочной дисплазии или застое в лёгких при сердечной недостаточности. Говорить об интерстициальной пневмонии можно только при соответствующей клинико-лабораторной картине или прослеженной в динамике паренхиматозной пневмонии, в противном случае необходимо искать другую причину появления «хвостов кометы». Поэтому сохранение эхокартины интерстициальных изменений в лёгком без динамики более 6 месяцев мы расцениваем как показание для КТ грудной клетки с целью исключения очагового пневмофиброза или бронхоэктазов.
Выводы
УЗИ грудной клетки является информативным радиологически безопасным методом динамического контроля за обратным развитием пневмонии, позволяющим своевременно оценить эффективность этиотропного лечения. Критериями оценки являются размер и эхоструктура безвоздушной зоны. За период госпитализации УЗИ следует проводить не менее 3 раз: при первом УЗИ с целью диагностики пневмонии, определения размера и локализации воспалительного инфильтрата, затем на 3–5 или 5–7 сутки для оценки изменений эхокартины и смены этиотропной терапии при отсутствии положительной динамики, перед выпиской для оценки оставшейся зоны инфильтрации и определения тактики дальнейшего наблюдения. После выписки наблюдение продолжается амбулаторно для контроля за окончательным восстановлением воздушности лёгочной ткани и обратным развитием интерстициальных изменений в ней.
Рецензенты:
Казакова Л.В., д.м.н., заведующая отделением функциональной диагностики, ФБУ «Приволжский окружной медицинский центр» ФМБА России, г. Нижний Новгород;
Халецкая О.В., д.м.н., профессор, заведующая кафедрой госпитальной педиатрии, ГБОУ ВПО «Нижегородская государственная медицинская академия» Минздрава России, г. Нижний Новгород.