что такое перекрестное оплодотворение у женщин
Беременность с одной трубой: что нужно знать?
22 сентября 2020
Для многих женщин очень актуальным является вопрос беременности с одной маточной трубой. Наиболее частая причина удаления одной из фаллопиевых труб – развитие плодного яйца вне полости матки, то есть внематочная беременность. Это осложнение опасно для здоровья женщины, поэтому врачи прерывают такую беременность хирургическим путем, зачастую с экстирпацией трубы, в которой развивалось плодное яйцо. Шансы забеременеть есть даже у женщин с одной маточной трубой, если вовремя обратиться за помощью к специалистам.
Возможна ли беременность с одной маточной трубой?
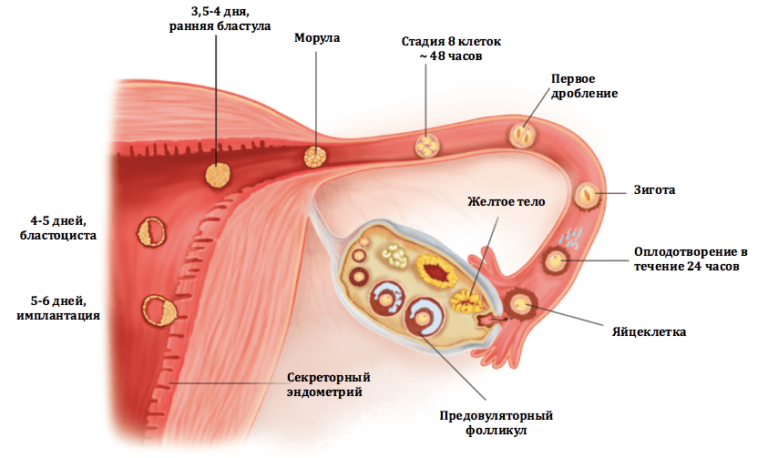
Если состояние второй фаллопиевой трубы пригодно для зачатия, то беременность после внематочной беременности с удалением трубы возможна. Оплодотворение яйцеклетки сперматозоидом происходит в просвете маточной трубы, поэтому если у женщины всего одна труба, но она проходима, то шансы забеременеть достаточно высоки.
Овуляция у здоровой женщины происходит по очереди то в правом, то в левом яичнике, соответственно и зачатие может произойти, как в правой, так и в левой фаллопиевой трубе. Если один месяц вызревает яйцеклетка в яичнике справа, но правая труба удалена, то оплодотворение не произойдет. Однако в следующем месяце, когда овуляция в левом яичнике и левая маточная труба проходима – зачатие естественным путем и беременность с одной трубой может произойти.
На каком сроке внематочной беременности лопается труба?
Внематочная беременность – это серьезное осложнение, возникающее, когда оплодотворенная яйцеклетка прикрепляется вне полости матки. Обычно прикрепление (имплантация) происходит в одной из фаллопиевых труб, однако также возможна имплантация в ткани яичника, брюшной полости или в рудиментарном роге матки, при ее аномальном строении.
Основные причины этого состояния:
На ранних сроках внематочная беременность сопровождается теми же симптомами, что и маточная. Женщину может беспокоить слабость, сонливость, утренняя тошнота, перепады настроения. Самый опасный период, в котором может произойти такое грозное осложнение, как разрыв маточной трубы – это срок с 6 до 10 недель.
Симптомы, при которых следует заподозрить внематочную беременность с угрозой разрыва трубы
| Симптом | Характеристика |
| Боль в животе | При прогрессирующей внематочной беременности боль может носить ноющий, режущий или схваткоообразный характер. Локализуется внизу живота на стороне пораженной трубы. |
| Боль при мочеиспускании и опорожнении кишечника | Отмечается чувство болезненности и давления на задний проход, боль также может усиливаться при мочеиспускании. |
| Кровотечение | Кровотечение из фаллопиевой трубы происходит в брюшную полость, но в связи с понижением уровня прогестерона развивается также маточное кровотечение. Выделения обычно не обильные, по характеру напоминают менструацию. |
| Шок | Возникает из-за большой кровопотери, сопровождается бледностью, учащенным сердцебиением, падением артериального давления, потерей сознания. |
При появлении тревожных симптомов нужно немедленно обратиться за медицинской помощью.
Можно ли сохранить трубу при внематочной беременности?
Для многих женщин беременность с одной трубой после внематочной беременности представляется рискованной и маловероятной. Поэтому в большинстве случаев пациентки заинтересованы в сохранении трубы при внематочной беременности. Это возможно при проведении лапароскопического оперативного вмешательства, которое не только лучше переносится, но и позволяет извлечь только плодное яйцо, сохранив фаллопиеву трубу и возможность зачатия естественным путем.
Такие операции проводятся на сроке до 8 недель с первого дня последней менструации. На более поздних сроках риск разрыва трубы повышается в разы, и врачи отдают предпочтение полостному оперативному вмешательству. Реабилитация после лапароскопии проходит намного легче и быстрее, также сводится к минимум риск развития спаечных процессов в полости малого таза. Шансы на естественную беременность после лапароскопии маточных труб повышаются.
Как забеременеть с одной трубой?
Наличие только одной фаллопиевой трубы у женщины – не противопоказание к беременности естественным путем. Однако нужно правильно подготовиться к этому событию и своевременно позаботиться о своем организме.
Основные советы, как забеременеть с одной трубой после внематочной беременности:
Видео
Беременность с одной трубой – реальная возможность для женщины обрести счастье материнства. Внематочная беременность с последующим удалением трубы является сильным стрессом для любой женщины. Однако правильная подготовка, устранение возможных рисков и наблюдение у компетентных врачей повышают шансы забеременеть естественным путем.
Беременность с одной маточной трубой
Примерно 2% всех беременностей составляют внематочные беременности. Очень редко внематочная беременность заканчивается благополучно. В большинстве случаев происходит удаление маточной трубы. Если это случилось – не стоит отчаиваться! Следует пройти обследование у специалиста, выяснить причину возникшей патологии беременности и пройти лечение.
Анализ на проходимость маточных труб
Один из безопасных методов проверки проходимости труб – гистеросальпингоскопия. Перед гистеросальпингоскопией следует пройти следующее обследование: сдать анализ на ВИЧ, гепатиты и сифилис. Сдать мазки на чистоту содержимого из цервикального канала и влагалища. Для более точной диагностики, анализ проводят в интервале менструального цикла между 5 и 22 днем. Противопоказано исследование при воспалительных процессах в яичниках, матке или маточных трубах. Анализ на проходимость маточных труб делают в кабинете гинеколога. С помощью специального шприца, через влагалище и шейку матки, вводится контрастное вещество в полость матки. Все эти действия проходят под контролем УЗИ, с помощью трансвагинального и абдоминального датчиков. Появление контрастного вещества возле яичников говорит о проходимости маточных труб. Если контрастная жидкость не появилась – трубы считаются непроходимыми. С помощью этого исследования обнаруживается узловая миома, полипы, патология развития матки, патологическое состояние эндометрия и маточных труб – искривление, гидросальпингс, спайки. Анализ на проходимость маточных труб проводится под местным наркозом. После проведения гистеросальпингоскопии непродолжительное время будет выходить через влагалище контрастная жидкость, может кружиться голова и болеть низ живота. Все эти симптомы быстро проходят. Возможна аллергическая реакция на контрастное вещество.
Лапароскопия маточных труб и беременность
У женщин, переживших внематочную беременность, велика вероятность второй внематочной беременности. Воспалительные процессы, инфекции создают условия для развития спаечного процесса в фаллопиевых трубах. Спайки в маточных трубах служат препятствием для яйцеклетки и сперматозоидов, оплодотворения не происходит, или оплодотворенная яйцеклетка начинает развиваться в маточной трубе. Операция на маточных трубах (коррекция, восстановление) не всегда дает положительный результат. Реснитчатый эпителий, выстилающий внутреннюю полость маточной трубы, очень чувствителен к повреждениям. Любые повреждения вызывают нарушение его функции. Реснички маточных труб играют большую роль в продвижении яйцеклетки в полость матки, в ее оплодотворении. При нарушении функции эпителия яйцеклетка может остановиться в маточной трубе и закрепиться там – так получает свое развитие внематочная беременность. Также реснитчатый эпителий с нарушением функции может вытолкнуть оплодотворенную яйцеклетку назад, к брюшинному отверстию маточной трубы. Яйцеклетка крепится к связкам, яичнику или органам брюшной полости, начинает развиваться брюшинная внематочная беременность.
Своевременно обнаруженная внематочная беременность трубного типа позволяет сохранить маточную трубу с помощью лапароскопии. Но это не является гарантией, что маточная труба сохранит свои функции. Лапароскопия бывает диагностической и лечебной. С помощью небольшого прокола и прибора лапароскопа врач осматривает брюшную полость, маточные трубы, яичники, матку со стороны брюшной полости. Этот осмотр помогает выявить патологию женских органов. Часто спайки перетягивают маточные трубы снаружи, что делает их непроходимыми. При осмотре обнаруживают миомы, эндометриоз органов брюшной полости, полипы и кисты яичников. При обнаружении спаек врач делает дополнительные небольшие разрезы на передней брюшной стенке, рассекает спайки или удаляет очаги эндометриоза. Лапароскопия назначается врачом после проведения гистеросальпингоскопии и соногистерографии, если это требуется.
Лапароскопия имеет ряд осложнений. К этим осложнениям относится прободение кишечника, травма матки, маточных труб, яичника, попадание газа в сосуды, травма сосудов брюшной полости и кровотечение. Операция проводится с помощью прибора и световода, изображение выводится на монитор, что усложняет свободу манипуляций. Для проведения лапароскопической операции требуется квалифицированный специалист. Лапароскопия считается одним из эффективных методов по лечению бесплодия. По статистике, только 15% женщин не могут забеременеть после операции в течение года. Если в течение одного года после проведения операции беременность не наступила – женщине рекомендуется вступить в программу экстракорпорального оплодотворения.
Беременность с одной маточной трубой
Отсутствие маточной трубы бывает врожденное, в результате удаления при внематочной беременности или болезни. Шанс забеременеть в этом случае ниже, чем при наличии двух маточных труб. Ежемесячно происходит овуляция в одном из яичников. Оплодотворение яйцеклетки осуществляется в фаллопиевой трубе, примыкающей к яичнику, в котором произошла овуляция. Для благоприятных условий оплодотворения яйцеклетки у женщины с одной маточной трубой все должно сложиться – овуляция должна пройти в яичнике с маточной трубой, маточная труба должна хорошо функционировать, вовремя должен произойти половой акт. Если была проведена операция по удалению маточной трубы, то шанс на внематочную беременность во второй раз очень велик. Прежде чем решиться на зачатие, женщина должна пройти обследование, и проверить состояние оставшейся фаллопиевой трубы. В случае если забеременеть долгое время не удается, следует обратиться в центр ЭКО.
Для консультации, проведения обследования и вступления в программу экстракорпорального оплодотворения приглашаем вас в клинику «Центр ЭКО» в Тамбове. Центр оснащен современным оборудованием, специалисты клиники помогут вам стать счастливыми родителями.
Можно ли забеременеть с одним яичником или трубой
Чтобы зачать ребенка, необходимо наличие хотя бы одной проходимой маточной трубы или одного яичника.
Внематочная беременность — самая частая причина, по которой представительницы прекрасного пола остаются без одной маточной трубы.
Орган, в которой закрепился плод, резецируют как источник кровотечения. Кроме того, если ее не удалить, то вероятность повторной имплантации яйцеклетки, и, как следствие, повторной внематочной беременности просто огромна.
Хватит ли одной фаллопиевой трубы для наступления беременности?
Тем не менее, наступление зачатия в отсутствии обеих маточных труб невозможно. Но будет ли достаточно только одной трубы? Конечно, да.
Если оба партнера здоровы, проблем с зачатием возникнуть не должно. Тем не менее если овуляция произойдет на той стороне, где придаток отсутствует, забеременеть не удастся. Но речь идет только о текущем цикле. В следующем месяце овуляция произойдет в противоположном яичнике, с той стороны, где труба присутствует, и, вполне возможно, что наступит беременность. То есть, беременность при наличии одного яичника и одной фаллопиевой трубы вполне возможна, но придется ждать примерно вдвое дольше.

Препятствия для зачатия
Как правило, наличие только одной трубы говорит о наличии атопической беременности в прошлом. Внематочная беременность — это патологическое состояние, которое характеризуется закреплением оплодотворенной яйцеклетки за пределами полости матки. Чаще всего это происходит в придатке матки, но, возможно, и в яичниках, брюшной полости, цервикальном канале. Единственный метод лечения трубной беременности — лапароскопическое удаление маточной трубы вместе с прикрепленным плодным яйцом.
Чтобы зачать малыша с одним придатком потребуется вдвое больше времени, чем для здоровых пар. Кроме терпения, таким партнерам следует следить за овуляцией. Если проводилось оперативное лечение внематочной беременности, то в послеоперационном периоде следует пройти полноценное лечение, цель которого — восстановить фертильность и предупредить спаечные процессы.
Для этого применяется как медикаментозная, так и физиотерапия. Планировать следующую беременность нужно только с врачом, тщательно выполняя его рекомендации.
Ваш календарь овуляции
Когда требуется ЭКО
Иногда после оперативного лечения внематочной беременности, или удаления яичников при лечении бесплодии применяют экстракорпоральное оплодотворение или другие вспомогательные репродуктивные технологии.
К основным показаниям для проведения ЭКО относятся:
Анализы, проведенные перед беременностью, помогут определить, возможно ли естественное зачатие в каждом отдельном случае, или нужна помощь вспомогательных репродуктивных технологий.
При низком овариальном резерве вероятность естественной беременности крайне мала. Учитывая то, что со временем овариальный резерв будет только снижаться, решить вопрос о проведении ЭКО нужно как можно раньше. Провести экстракорпоральное оплодотворение женщинам с одним яичником можно в клинике «АльтраВита». Процедуру с успехом проводят женщинам с непроходимыми или отсутствующими трубами. Если вы хотите узнать больше, как забеременеть с одним придатком или яичником, запишитесь на предварительную консультацию. Наш доктор ответит на все ваши вопросы, даст направление на нужные анализы и предложит наилучшую лечебную тактику.
У вас есть вопросы? Проконсультируйтесь с нашими опытными врачами и эмбриологами.
Отсутствие эмбрионов в протоколе ЭКО – кто виноват и что делать?
4-6 июня 2021 года в Москве прошла очередная конференция «Краеугольные аспекты репродуктивной медицины» (КАРМ). Как всегда, в ней участвовали наши врачи. На секции эмбриологии перед коллегами выступила Юлия Алексеевна Колода, врач-репродуктолог, к.м.н., медицинский директор нашего центра репродукции.
Тема доклада Юлии Алексеевны – «Неблагоприятные эмбриологические исходы: Кто виноват и что делать?» Эти вопросы, конечно, волнуют не только специалистов. Поэтому тезисно и по возможности просто пересказываем доклад доктора будущим родителям.
Что такое неблагоприятные эмбриологические исходы?
Это про грустную ситуацию, когда программа ВРТ не доходит до переноса, потому что переносить нечего. Причины могут быть разными:
В чем причина?
Чем старше женщина, тем сложнее получить в результате стимуляции достаточное количество качественных яйцеклеток. Возраст – очевидный «виновник» неблагоприятных эмбриологических исходов. Но не единственный.
Отдельная история – получение незрелых ооцитов и синдром пустых фолликулов. Такое бывает, если пунктируются фолликулы, не достигшие 14 мм, если ЛГ и ХГЧ работают не так, как ожидается. Синдром пустых фолликулов (СПФ) может быть связан как с нарушениями фолликулогенеза, так и с другими причинами: ошибками во время пункции, использованием некачественных препаратов, неправильным введением триггера (не вовремя, не полностью) и др. СПФ чаще встречается при низком овариальном резерве, в позднем репродуктивном возрасте, при ожирении, СПКЯ.
Что можно сделать перед следующей попыткой?
При подготовке к следующей программе ВРТ обоим партнерам необходимо отказаться от алкоголя и курения, нормализовать массу тела. Будущей маме – принимать препараты фолиевой кислоты в дозировках, рекомендованных лечащим врачом. Положительную роль может сыграть нормализация режима сна и отдыха (по данным недавнего систематического обзора [2] недостаток сна отрицательно влияет на исходы ВРТ, но тут требуются дополнительные исследования).
Активно ведутся исследования в направлении адъювантной (дополнительной) терапии. Недавно опубликованный обзор [3] показал, что адъювантная терапия ДГЭА, тестостероном, коэнзимом Q10 и гормоном роста эффективна у пациенток с бедным ответом: при меньшей дозе препаратов для стимуляции выросло количество эмбрионов и частота клинической беременностей. Но для подтверждения полученных данных необходимы крупные исследования.
Кроме того, после неудачной программы пациентам показаны консультации:
Что можно сделать во время следующей стимуляции?
Как стимулировать яичники в новом протоколе, чтобы повысить шансы на успех? Существуют разные подходы. Репродуктолог может использовать другой протокол стимуляции, изменить тип препаратов для стимуляции яичников или их дозировку. Эффективным может оказаться другой триггер финального созревания яйцеклеток или применение двойного триггера, когда используется комбинация препаратов [4] (триггеры овуляции – препараты, которые обеспечивают окончательное созревание яйцеклеток), увеличение времени между введением триггера и пункцией фолликулов. Все зависит от конкретной ситуации.
ЭКО или ИКСИ?
Если снова нет качественных бластоцист
Однако есть и исследования, которые продемонстрировали повышение риска хромосомных аномалий и пороков развития при переносе эмбрионов плохого качества.
Тактику переноса бластоцист низкого качества или эмбрионов, которые не достигли стадии бластоцисты (5-6 день развития) можно использовать у пациентов с многократным получением эмбрионов плохого качества в анамнезе после информирования о возможных рисках.
В ситуациях, когда никакие дополнительные подходы не позволяют достичь желанной цели – рождения здорового малыша, используют донорский биоматериал: донорские ооциты или донорские сперматозоиды или и то, и другое (так называемое «перекрестное оплодотворение»).
Вывод
Отмена переноса в программе ЭКО, даже в нескольких программах подряд, это не повод опускать руки. Специалисты могут использовать разные подходы в зависимости от конкретного случая:
Продолжайте двигаться к успеху, доверившись лечащему врачу и строго выполняя его назначения. При этом очень важен опыт врача-репродуктолога, его профессионализм при проведении стимуляции и пункции фолликулов.
Записывайтесь на прием к репродуктологу “Линии жизни” по телефону или отправьте заявку через форму ниже. У нас с вами все получится!
Женское бесплодие
«Быть или не быть… мамой» Как часто эта мысль посещает женщину, мечтающую о беременности и с замиранием сердца следящую за появлением заветных полосок на гравидарном тесте. И вот … появившаяся снова одинокая розовая полоса заставляет обреченно набирать в поисковике слово «БЕСПЛОДИЕ». И тут множество информации тяжелым грузом ложится на плечи и запутывает еще больше. «Выскакивает» реклама успешных клиник, появляются многочисленные предложения о лечении, множество терминов и определений… В этой статье нам захотелось не нагружать обилием информации вас, и без того обеспокоенных своей проблемой читательниц, но в то же время помочь глобально разобраться в этой непростой проблеме. Итак, начнем.
Бесплодие
это отсутствие наступления беременности у пары в течение 12 месяцев при регулярной половой жизни без контрацепции. * У женщин старше 35 лет этот период составляет 6 месяцев. На сегодняшний день эта проблема достаточно распространена: возникает у каждой 5-6 пары. Частота заболевания по разным данным колеблется от 18 до 25%. В том случае, если у пациентки не было никогда беременности, бесплодие называют первичным.
Если же в прошлом была хоть одна беременность не зависимо от исхода (роды/ замершая/ внематочная/ аборт), в данной ситуации речь идет о вторичном бесплодии. В соответствии с «источником» причины бесплодие бывает мужское и женское, если же проблемы имеют место у обоих партнеров речь идет о сочетанном бесплодии. Встречаемость женского и мужского фактора бесплодия сопоставима – 40-60%, сочетанное встречается в 30-48% случаев. Не удается выявить причину бесплодия примерно у 5% супружеских пар. Также бесплодие подразделяют на относительное и абсолютное.
Абсолютное бесплодие – это невозможность достижения беременности естественным путем из-за отсутствия или необратимого повреждения внутренних половых органов (врожденное отсутствие тех или иных органов, двусторонняя непроходимость маточных труб, хирургическое удаление органов и др.). Преодоление абсолютного бесплодия реализуется только с помощью вспомогательных репродуктивных технологий (ЭКО, ЭКО-ИКСИ, донорство яйцеклеток/сперматозоидов, суррогатное материнство).
Каковы причины бесплодия?
Для того, чтобы разобраться, почему у пары не получается добиться желанной беременности необходимо вспомнить, как же эта беременность в норме наступает. И на каждом этапе мы будем выделять факторы, которые могут помешать ее наступлению. …И так, начнем с самого начала.
Яичниковое бесплодие (эндокринное)
Женские половые клетки закладываются в половых тяжах (будущих яичниках) еще на 6-ой неделе внутриутробного развития. И рождается девочка уже с определенным, ограниченным, запасом зародышевых фолликулов (половых клеток яичника) – около 2 млн. При этом большая часть этих клеток подвергнется обратному развитию (атрезии). Этот запас, или яичниковый резерв, начинает прогрессивно уменьшаться с начала менструаций, приводя в конечном итоге уже зрелую женщину к менопаузе. И лишь 300-350 фолликулов дойдут до полноценного развития в менструальном цикле. В этом заключается принципиальное отличие женских половых клеток от мужских.
Сперматозоиды в организме мужчины вырабатываются ежедневно, достигая нескольких миллионов. И период их созревания составляет 60-70 дней. Именно эта особенность позволяет проводить лечение, направленное на улучшение качества спермы, в случае выявления соответствующих проблем андрологом.


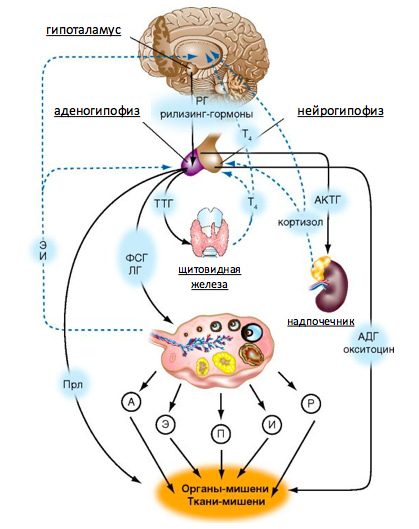
Схема гормональной регуляции внутренних половых органов.
*Основным регулятором овуляции является гипоталамо-гипофизарно-яичниковые взаимодействия. Но как видно из схемы на них могут влиять также гормоны щитовидной железы и надпочечников.
Так как овуляция является ключевым этапом будущего оплодотворения ее контроль является первоочередной задачей при диагностике бесплодия.
Зачем проводить контроль овуляции, если менструации регулярные, всегда начинаются в срок?
Необходимо отметить, что менструация ≠ овуляция. Менструация – это лишь реакция эндометрия, ткани, выстилающей внутреннюю поверхность матки, на циклические гормональные колебания. В норме у женщины могут быть до 2-3 ановуляторных (без овуляции) менструальных циклов. Однако при некоторых заболеваниях, сопровождающихся изменениями гормонального фона, может наблюдаться постоянная ановуляция (СПКЯ, гиперпролактинемия и др.).
В случае отсутствия овуляции выполняется диагностика сопутствующих гормональных заболеваний после чего проводится
Трубно-перитонеальное бесплодие
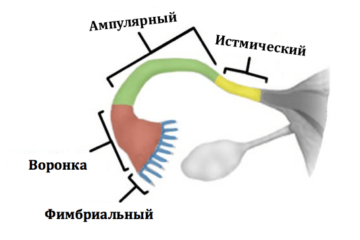
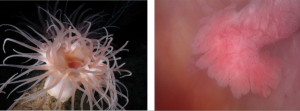
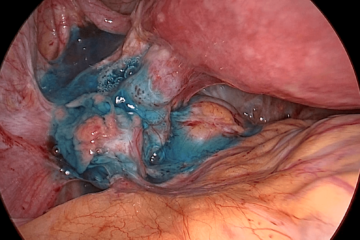
В норме яйцеклетка после выхода из яичника попадает в маточную трубу, где и оплодотворяется сперматозоидом. Однако этот путь не прямой, у яйцеклетки нет «лестницы» по которой она «идет» в трубу. На самом деле после овуляции яйцеклетка попадает в брюшную полость, в позадиматочное пространство. *Брюшная полость покрыта брюшиной, которая на латинском языке называется перитонеум. Между двумя листками брюшины есть небольшое количество перитонеальной жидкости, в которой яйцеклетка «плавает». В этой же жидкости купаются фимбриальные отделы маточных труб. Внешне фимбриальный отдел напоминает морских анемонов. Колеблющимися движениями фимбрий («волосков») труба «загоняет» яйцеклетку внутрь себя.
Рис.2. Слева: Отделы маточной трубы. Справа: Фимбриальный отдел маточнойтрубы
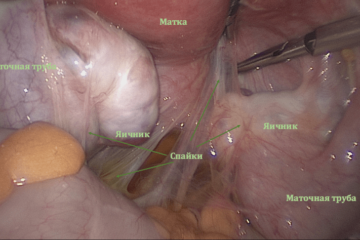
В результате перенесенных инфекционных процессов, перитонита или наличия эндометриоза в малом тазу могут формироваться спайки – соединительно-тканные пленки, которые затрудняют попадание яйцеклетки в маточную трубу за счет того, что:
Яичники подвешены на связках, маточные трубы свободны, фимбриальные отделы обращены к позадиматочному пространству.
Голубая жидкость за маткой – это контрастное вещество введенное в полость матки и поступившее через трубы в брюшную полость в процессе хромосальпингоскопии. Маточные трубы проходимы.