что такое патология гипофиза
Опухоли гипофиза
Опухоли гипофиза – группа доброкачественных, реже – злокачественных новообразований передней доли (аденогипофиза) или задней доли (нейрогипофиза) железы. Опухоли гипофиза, по статистике, составляют около 15% новообразований внутричерепной локализации. Они одинаково часто диагностируются у лиц обоих полов, обычно в возрасте 30-40 лет. Подавляющее большинство опухолей гипофиза составляют аденомы, которые подразделяются на несколько видов в зависимости от размеров и гормональной активности. Симптомы опухоли гипофиза представляют собой сочетание признаков объемного внутримозгового процесса и гормональных нарушений. Диагностика опухоли гипофиза осуществляется проведением целого ряда клинических и гормональных исследований, ангиографии и МРТ головного мозга.
Общие сведения
Опухоли гипофиза – группа доброкачественных, реже – злокачественных новообразований передней доли (аденогипофиза) или задней доли (нейрогипофиза) железы. Опухоли гипофиза, по статистике, составляют около 15% новообразований внутричерепной локализации. Они одинаково часто диагностируются у лиц обоих полов, обычно в возрасте 30-40 лет.
Гипофиз является железой внутренней секреции, осуществляющей регулятивно-координирующую функцию в отношении некоторых других эндокринных желез. Гипофиз расположен в ямке турецкого седла клиновидной кости черепа, анатомически и функционально связан с отделом головного мозга – гипоталамусом. Вместе с гипоталамусом гипофиз составляет единую нейроэндокринную систему, обеспечивающую постоянство гомеостаза организма.
В гипофизе выделяют две доли: переднюю – аденогипофиз и заднюю – нейрогипофиз. Гормонами передней доли, вырабатываемыми аденогипофизом, являются: пролактин, стимулирующий секрецию молока; соматотропный гормон, влияющий на рост организма через регуляцию белкового обмена; тиреотропный гормон, стимулирующий метаболические процессы в щитовидной железе; АКТГ, регулирующий функцию надпочечников; гонадотропные гормоны, влияющие на развитие и функцию половых желез. В нейрогипофизе образуются окситоцин, стимулирующий сократительную способность матки, и антидиуретический гормон, регулирующий процесс реабсорбции воды в канальцах почек.
Аномальное разрастание клеток железы приводит к образованию опухолей переднего или заднего отдела гипофиза и нарушению гормонального баланса. Иногда в область гипофиза прорастают менингиомы – опухоли мозговых оболочек; реже железа поражается метастатическими отсевами злокачественных новообразований других локализаций.
Причины опухолей гипофиза
Достоверные причины развития опухолей гипофиза до конца не изучены, хотя известно, что некоторые виды новообразований могут быть обусловлены генетически.
В число факторов, предрасполагающих к развитию опухолей гипофиза, входят нейроинфекции, хронические синуситы, черепно-мозговые травмы, гормональные изменения (в том числе вследствие длительного применения гормональных препаратов), неблагоприятное воздействие на плод в период беременности.
Классификация опухолей гипофиза
Опухоли гипофиза классифицируются с учетом их размеров, анатомического расположения, эндокринных функций, особенностей микроскопического окрашивания и т. д. В зависимости от размера новообразования выделяют микроаденомы (менее 10 мм в максимальном диаметре) и макроаденомы (при наибольшем диаметре более 10 мм) гипофиза.
По локализации в железе различают опухоли аденогипофиза и нейрогипофиза. Опухоли гипофиза по топографии относительно турецкого седла и окружающих его структур бывают эндоселлярными (выходящими за границы турецкого седла) и интраселлярными (расположенными в пределах турецкого седла). С учетом гистологической структуры опухоли гипофиза подразделяются на злокачественные и доброкачественные новообразования (аденомы). Аденомы исходят из железистой ткани передней доли гипофиза (аденогипофиза).
По функциональной активности опухоли гипофиза делятся на гормонально-неактивные («немые», инсиденталомы) и гормонально-активные аденомы (вырабатывающие тот или иной гормон), которые встречаются в 75% случаев. Среди гормонально-активных опухолей гипофиза выделяют:
Фоллтропинпродуцирующие или лютропинпродуцирующие аденомы (гонадотропные). Эти опухоли гипофиза секретируют гонадотропины, стимулирующие функцию половых желез.
Гормонально-неактивные опухоли гипофиза и пролактиномы встречаются наиболее часто (в 35% случаев соответственно), соматотропинпродуцирующие и АКТГ-продуцирующие аденомы – в 10-15% случаев от всех опухолей гипофиза, другие виды опухолей образуются редко. По особенностям микроскопии различают хромофобные опухоли гипофиза (гормонально-неактивные аденомы), ацидофилиные (пролактиномы, тиротропиномы, соматотропиномы) и базофильные (гонадотропиномы, кортикотропиномы).
Развитие гормонально-активных опухолей гипофиза, продуцирующих один или несколько гормонов, может приводить к развитию центрального гипотиреоза, синдрома Кушинга, акромегалии или гигантизма и т. д. Повреждение гормонопродуцирующих клеткок при росте аденомы может вызывать состояние гипопитуаризма (гипофизарной недостаточности). У 20% пациентов отмечается бессимптомное течение опухолей гипофиза, которые обнаруживаются лишь при аутопсии. Клинические проявления опухолей гипофиза зависят от гиперсекреции того или иного гормона, размеров и скорости роста аденомы.
Симптомы опухолей гипофиза
По мере увеличения опухоли гипофиза развиваются симптомы со стороны эндокринной и нервной систем. Соматотропинпродуцирующие аденомы гипофиза приводят к возникновению акромегалии у взрослых пациентов или гигантизма, если они развиваются у детей. Пролактинсекретирующие аденомы характеризуются медленным ростом, проявляются аменореей, гинекомастией и галактореей. Если такие опухоли гипофиза продуцируют неполноценный пролактин, то клинические проявления могут отсутствовать.
АКТГ-продуцирующие аденомы стимулируют секрецию гормонов коры надпочечников и ведут к развитию гиперкортицизма (болезни Кушинга). Обычно такие аденомы растут медленно. Тиротропинпродуцирующие аденомы нередко сопровождают течение гипотиреоза (функциональной недостаточности щитовидной железы). Они могут вызывать упорный тиреотоксикоз, чрезвычайно устойчивый к медикаментозному и хирургическому лечению. Гонадотропные аденомы, синтезирующие половые гормоны, у мужчин приводят к развитию гинекомастии и импотенции, у женщин – к нарушению менструального цикла и маточным кровотечениям.
Увеличение размеров опухоли гипофиза ведет к развитию проявлений со стороны нервной системы. Поскольку гипофиз анатомически соседствует с перекрестом зрительных нервов (хиазмом), то при увеличении размеров аденомы до 2 см в диаметре развиваются зрительные нарушения: сужение полей зрения, отек сосочков зрительного нерва и его атрофия, ведущие к падению зрения, вплоть до слепоты.
Аденомы гипофиза больших размеров вызывают сдавление черепных нервов, сопровождающееся симптомами поражения нервной системы: головные боли; двоение в глазах, птоз, нистагм, ограничение движений глазных яблок; судороги; упорный насморк; деменцию и изменения личности; повышение внутричерепного давления; кровоизлияния в гипофиз с развитием острой сердечно-сосудистой недостаточности. При вовлеченности в процесс гипоталамуса могут наблюдаться эпизоды нарушения сознания. Злокачественные опухоли гипофиза встречаются крайне редко.
Диагностика опухолей гипофиза
Необходимыми исследованиями при подозрении на опухоль гипофиза являются тщательное офтальмологическое и гормональное обследования, нейровизуализация аденомы. Исследование мочи и крови на содержание гормонов позволяет установить вид опухоли гипофиза и степень ее активности. Офтальмологическое обследование включает оценку остроты и полей зрения, позволяющих судить о вовлеченности в процесс зрительных нервов.
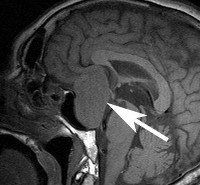
Нейровизуализацию опухоли гипофиза позволяет осуществить рентгенография черепа и зоны турецкого седла, МРТ и КТ головного мозга. Рентгенологически могут определяться увеличение размеров турецкого седла и эрозия его дна, а также увеличение нижней челюсти и пазух носа, утолщение костей черепа, и расширение межзубных промежутков. С помощью МРТ головного мозга возможно увидеть опухоли гипофиза диаметром менее 5 мм. Компьютерная томография подтверждает наличие аденомы и ее точные размеры.
При макроаденомах ангиография сосудов головного мозга указывает на смещение сонной артерии и позволяет дифференцировать опухоль гипофиза с внутричерепной аневризмой. В анализе спинномозговой жидкости может определяться повышенный уровень протеинов.
Лечение опухолей гипофиза
На сегодняшний день в лечении опухолей гипофиза эндокринология применяет хирургический, лучевой и лекарственный методы. Для каждого вида опухолей гипофиза существует специфический, наиболее оптимальный вариант лечения, который подбирается эндокринологом и нейрохирургом. Наиболее эффективным считается хирургическое удаление опухоли гипофиза. В зависимости от размеров и локализации аденомы проводится либо ее фронтальное удаление через оптический прибор, либо резекция через клиновидную кость черепа. Оперативное удаление опухолей гипофиза дополняется лучевой терапией.
Из лекарственных препаратов используют агонисты дофамина (каберголин, бромокриптин), вызывающие сморщивание пролактин- и АКТГ-секретирующих опухолей гипофиза, а также ципрогептадин, понижающий уровень кортикостероидов у пациентов с синдромом Кушинга. Альтернативным методом лечения опухолей гипофиза является замораживание участка ткани железы при помощи зонда, введенного через клиновидную кость.
Прогноз при опухолях гипофиза
Макроаденомы гипофиза размером более 2 см полностью удалить невозможно, поэтому возможны их рецидивы в течение 5-летнего срока после операции.
Общие представления о гипоталамо-гипофизарных расстройствах (школа больного)
Полный текст:
Аннотация
Большинство заболеваний гипоталамуса и гипофиза встречается относительно редко, в связи с чем не только больные, но и многие врачи плохо знакомы с их проявлениями, методами диагностики, тактикой лечения, а самое главное, с методами реабилитации (в том числе и психологической). Невысокая частота встречаемости подобного рода заболеваний, однако, не умаляет значимости проблем, встающих перед конкретным больным. В настоящее время созданы и активно функционируют школы по обучению методам самоконтроля больных с сахарным диабетом, рядом других хронических заболеваний. Назрела необходимость создания подобных школ для больных с гипоталамо-гипофизарными заболеваниями, поскольку грамотное проведение заместительной терапии, в которой нуждается подавляющее большинство пациентов после проведения различных вмешательств на гипофизе, значительно повышает качество их жизни. А если принять во внимание, что возраст большинства больных не превышает 40 лет, то значение подобных школ, а также необходимость создания всесторонней системы реабилитации данных больных, становятся очевидны. Школы для больных с гипоталамо-гипофизарными заболеваниями уже созданы и успешно функционируют в Западной Европе, в частности в Великобритании. Эти школы помогают больным с болезнью Иценко—Кушинга, пролактиномами, акромегалией, несахарным диабетом, гипофизарным нанизмом, пангипопитуитаризмом. Во время занятий больные знакомятся с анатомо-физиологическими особенностями гипоталамо-гипофизарной системы, ее связью с периферическими эндокринными железами, им разъясняют основные клинические проявления их заболевания, методы его диагностики и лечения. Больным рассказывают о значении некоторых терминов, применяемых лечащими врачами при описании их заболевания, а также о возможных побочных эффектах принимаемых ими лекарственных препаратов.
Ключевые слова
Для цитирования:
Мельниченко Г.А., Черноголов В.А., Павлова М.Г. Общие представления о гипоталамо-гипофизарных расстройствах (школа больного). Проблемы Эндокринологии. 1996;42(4):31-32. https://doi.org/10.14341/probl12072
For citation:
Melnichenko G.A., Chernogolov V.A., Pavlova M.G. General data on the hypothalamic-pituitary disorders (guidelines for patients). Problems of Endocrinology. 1996;42(4):31-32. (In Russ.) https://doi.org/10.14341/probl12072
Большинство заболеваний гипоталамуса и гипофиза встречается относительно редко, в связи с чем не только больные, но и многие врачи плохо знакомы с их проявлениями, методами диагностики, тактикой лечения, а самое главное, с методами реабилитации (в том числе и психологической). Невысокая частота встречаемости подобного рода заболеваний, однако, не умаляет значимости проблем, встающих перед конкретным больным.
В настоящее время созданы и активно функционируют школы по обучению методам самоконтроля больных с сахарным диабетом, рядом других хронических заболеваний. Назрела необходимость создания подобных школ для больных с ги- поталамо-гипофизарными заболеваниями, поскольку грамотное проведение заместительной терапии, в которой нуждается подавляющее большинство пациентов после проведения различных вмешательств на гипофизе, значительно повышает качество их жизни. А если принять во внимание, что возраст большинства больных не превышает 40 лет, то значение подобных школ, а также необходимость создания всесторонней системы реабилитации данных больных, становятся очевидны.
Школы для больных с гипоталамо-гипофизарными заболеваниями уже созданы и успешно функционируют в Западной Европе, в частности в Великобритании. Эти школы помогают больным с болезнью Иценко—Кушинга, пролактиномами, акромегалией, несахарным диабетом, гипофизарным нанизмом, пангипопитуитаризмом. Во время занятий больные знакомятся с анатомо-физиологическими особенностями гипоталамо- гипофизарной системы, ее связью с периферическими эндокринными железами, им разъясняют основные клинические проявления их заболевания, методы его диагностики и лечения. Больным рассказывают о значении некоторых терминов, применяемых лечащими врачами при описании их заболевания, а также о возможных побочных эффектах принимаемых ими лекарственных препаратов.
Наша статья адресована в первую очередь пациентам, имеющим различные расстройства гипоталамо-гипофизарной системы, а также их родственникам и друзьям. Однако мы надеемся, что целый ряд специалистов (эндокринологов, хирургов, гинекологов), вплотную занимающихся проблемами диагностики, лечения и реабилитации пациентов с заболеваниями гипоталамуса и гипофиза, заинтересуются настоящей публикацией.
В данной статье используются материалы, разработанные Эндокринологическим научным обществом Великобритании.
Прежде чем рассказать о строении и функциях гипоталамо-гипофизарной системы в норме и при патологии, мы хотели бы познакомить наших читателей с терминами, которые будут встречаться в данном пособии.
Словарь для больных с заболеваниями гипофиза
Адреналэктомия — хирургическая операция по удалению надпочечников.
Адренокортикотропный гормон (АКТГ) — гормон гипофиза, дающий «команду» надпочечникам вырабатывать кортизол (см. раздел «Заместительная терапия при заболеваниях гипофиза» и «Болезнь Иценко—Кушинга»).
Акромегалия — заболевание, при котором опухоль гипофиза вырабатывает избыточное количество гормона роста (см. раздел » Акромегалия»).
Аменорея — отсутствие менструальных кровотечений более 6 мес.
Антидиуретический гормон (АДГ, вазопрессин) — гормон, дающий «сигнал» почкам уменьшить образование мочи.
Болезнь Иценко — Кушинга — заболевание гипофиза, при котором наблюдаются симптомы гиперкортизо- лизма.
Вазопрессин — см. Антидиуретический гормон.
Высокорослость — см. Гигантизм.
Галакторея — выделение молока из грудных желез, не связанное с беременностью и кормлением грудью.
Гигантизм — состояние, наступающее у детей вследствие избытка в крови соматотропного гормона (СТГ, гормона роста), что приводит к чрезмерному росту.
Гидрокортизон (кортизол) — природный гормон коры надпочечников. Так же называется лекарственный препарат, используемый для лечения надпочечниковой недостаточности.
Гиперкортицизм (гиперкортизолизм) — избыточная выработка кортизола.
Гиперпролактинемия — избыточная выработка пролактина (см. раздел «Пролактинома»).
Гипонатриемия — состояние, при котором наблюдаются нехватка натрия в крови и повышенная «разбавленность» крови, что ведет к головным болям и общему плохому самочувствию. Такое состояние при несахарном диабете означает неправильную дозу адиуретина; в этом случае необходимо обратиться к врачу.
Гипопитуитаризм — недостаточная выработка гипофизом своих гормонов (см. раздел «Заместительная терапия»).
Гипотиреоз — недостаточная функция щитовидной железы, иногда отмечающаяся при заболевании гипофиза (см. раздел «Заместительная терапия»).
Гипофиз — железа размером с горошину, располагающаяся в специальном костном ложе, именуемом турецким седлом.
Гонадотропины — собирательное название лютеинизирующего (ЛГ) и фолликулостимулирующего (ФСГ) гормонов гипофиза, стимулирующих яичники и яички.
Гонады — половые железы (яичники у женщин и яички у мужчин), участвующие в процессе размножения.
Гормон роста (соматотропный гормон) — гормон гипофиза, влияющий на скорость роста и выделяющийся преимущественно во сне (см. раздел «Акромегалия»).
Гормонально-неактивная опухоль — опухоль, не вырабатывающая гормонов.
Десмопрессин, адеуретин — коммерческое название лекарств, используемых для заместительной терапии при нехватке антидйуретического гормона (см. раздел «Заместительная терапия»).
ДДАВП — исходное название десмопрессина (капель и таблеток).
Доброкачественная опухоль — нераковое образование.
Карликовость (низкорослость) — часто развивается вследствие недостаточной выработки гормона роста (см. раздел «Заместительная терапия»).
Кортизол — один из гормонов надпочечников, регулирующий ряд функций организма и являющийся особо важным в период заболеваний и стресса.
Надпочечники — железы внутренней секреции, располагающиеся над почками и вырабатывающие различные гормоны, в том числе кортизол и адреналин.
Несахарный диабет — заболевание, развивающееся из-за нехватки антидиуретического гормона, при котором наблюдаются сильная жажда и обильное мочеиспускание (см. раздел «Несахарный диабет»).
Остеопороз — истончение костей, связанное с недостатком или избытком ряда гормонов, что приводит к повышению риска переломов.
Парлодел — лекарство для лечения гиперпролактинемии и акромегалии.
Прогестерон — женский половой гормон, образуемый желтым телом яичников.
Пролактин — так называемый «молочный гормон», основная функция которого заключается в стимуляции молочных желез к выделению молока после родов. Этот гормон имеется и у мужчин, но его функция у них до конца неясна.
Пролактинома — опухоль гипофиза, выделяющая пролактин; различают микропролактиномы (диаметром менее 10 мм) и макропролактиномы (диаметром более 10 мм) (см. раздел «Пролактинома»).
Радиотерапия — лечение с помощью рентгеновских лучей.
Синдром Иценко —Кушинга — состояние, при котором наблюдаются симптомы гиперкортизолизма вследствие причин, не зависящих от гипофиза.
Тестостерон — основной половой гормон мужчин, вырабатываемый яичками.
Тиреотропный гормон (ТТГ) — гормон гипофиза, который стимулирует щитовидную железу к образованию тироксина (см. раздел «Заместительная терапия»).
Тироксин — гормон, образующийся в щитовидной железе.
Тиротропин — тиреотропный гормон.
Транссфеноидальный доступ — метод операции на гипофизе путем разреза в области резцов за верхней губой или через нос.
Щитовидная железа — железа, располагающаяся на шее непосредственно под гортанью.
Эндокринная система — система желез внутренней секреции, расположенных в различных частях тела и вырабатывающих гормоны, регулирующие функции организма.
Эндокринолог — врач, занимающийся диагностикой и лечением заболеваний эндокринной системы.
Эстрогены — женские половые гормоны, вырабатываемые яичниками.
Гипофиз является очень важной железой внутренней секреции, поскольку, будучи «дирижером эндокринной системы», он контролирует деятельность большинства периферических эндокринных желез, таких как щитовидная железа, надпочечники, половые железы (яичники и яички). Гипофиз находится на основании головного мозга, располагаясь в костном ложе, именуемом турецким седлом. Контроль за функцией гипофиза осуществляет специальная часть головного мозга, называемая гипоталамусом (подбугорьем). Специалисты объединяют гипофиз и гипоталамус в единую систему, носящую название гипоталамо-гипофизарной системы. Гипофиз делится на 2 основные части. 1-я — аденогипофиз — объединяет переднюю и среднюю доли гипофиза, которые секретируют тропные гормоны (эти гормоны управляют деятельностью периферических желез внутренней секреции и координируют ее). 2-я часть — нейрогипофиз, или задняя доля. В нее поступают гормоны гипоталамуса (вазопрессин, или антидиуретический гормон, и окситоцин), выделяющиеся далее в кровь.
Если гипофиз функционирует нормально, он выделяет в кровь целый ряд гормонов. Аденогипофиз секретирует: 1) адренокортикотропный гормон (АКТГ), стимулирующий работу надпочечников (желез внутренней секреции, расположенных над верхним полюсом почек). Под воздействием АКТГ надпочечники вырабатывают кортизол, необходимый человеку для нормальной жизни и адаптации к стрессовым ситуациям; 2) гонадотропины, обеспечивающие развитие вторичных половых признаков и размножение посредством воздействия на половые железы. В передней доле гипофиза вырабатывается 2 гонадотропина — лютеинизирующий (ЛГ) и фолликулостимулирующий (ФСГ) гормоны. У женщин эти гормоны контролируют процесс созревания яйцеклеток, а также оказывают влияние на становление и поддержание нормального менструального цикла и зачатие. У мужчин ЛГ стимулирует выработку мужского полового гормона тестостерона, а ФСГ влияет на образование спермы; 3) гормон роста, или соматотропный гормон (СТГ), который в детском возрасте обеспечивает нормальный рост ребенка, а у взрослых отвечает за целый ряд жизненно важных функций, в том числе за энергетический обмен; 4) пролактин, стимулирующий выработку молока молочными железами. В норме его уровень значительно возрастает в период беременности и вскармливания грудью; 5) тиреотропный гормон (ТТГ), стимулирующий деятельность щитовидной железы, гормоны которой контролируют целый ряд жизненно важных функций, в том числе работу сердца и метаболизм (обмен веществ и энергии).
В нейрогипофиз из гипоталамуса поступают следующие гормоны: 1) антидиуретический гормон (или вазопрессин), регулирующий количество выпиваемой жидкости и выделяемой почками мочи; 2) окситоцин, который необходим для нормального сокращения матки во время родов, а также для кормления ребенка грудью.
В следующем номере мы остановимся на том, как проявляет себя недостаток различных гормонов гипофиза, а также на основных моментах лечения подобных состояний.
Диагностика и лечение заболеваний гипофиза
Гипофизом называют маленькую железу, расположенную в нижней части головного мозга, в костном кармане (так называемом турецком седле). Это центральный орган эндокринной системы. В нем синтезируются гормоны, влияющие на метаболизм, рост и репродуктивную функцию. Гипофиз тесно связан с другой областью мозга — гипоталамусом, с которым образует гипоталамо-гипофизарную систему, регулирующую большинство функций организма.
Основные причины патологий гипофиза
Причины снижения синтеза гормонов гипофиза:
Основной причиной усиленного синтеза является аденома гипофиза. Клетки этой доброкачественной опухоли продуцируют в избытке определенные гормоны. При этом опухоль сдавливает гипофиз, что может приводить к снижению синтеза других гормонов.
Наиболее распространенные заболевания гипофиза
Чаще всего нарушение работы гипофиза связано с доброкачественными опухолями – аденомами. Такие опухоли могут быть гормонально активными и продуцировать определенные гормоны, либо гормонально неактивными и ничего не продуцировать. Клинически данная патология проявляется по-разному в зависимости от того, какие именно гормоны продуцирует опухоль или вообще ничего не продуцирует, а также в зависимости от размера опухоли. Опухоль может усиливать выработку одних гормонов гипофиза и подавлять синтез других, что приводит к гормональному сбою в организме. В ряде случаев патологический процесс протекает бессимптомно, поэтому новообразование в гипофизе обнаруживается случайно при выполнении МРТ или КТ головного мозга.
Это заболевание развивается, когда у детей и подростков синтезируется слишком много соматотропина. В этом возрасте зона роста на концах костей еще не закрыта, поэтому они начинают усиленно расти в длину. У человека с гигантизмом высокий рост (от 195 сантиметров и выше), длина конечностей увеличена. Вслед за костной тканью начинают расти и мышцы. Для их нормальной работы требуется усиление кровоснабжения, сердце не справляется с возросшими нагрузками, в результате у человека развиваются сердечно-сосудистые заболевания. Кроме этого, при гигантизме часто наблюдается недоразвитие половых органов.
Заболевание обычно возникает у людей в возрасте 30–50 лет и связано с повышенным синтезом соматотропного гормона. В этом возрасте такое повышение уже не влияет на рост костей в длину, так как зона роста закрыта. Поэтому костная ткань начинает разрастаться в ширину, что приводит к деформации и утолщению частей тела, в особенности конечностей. Черты лица становятся грубыми, челюсть массивной. Темнеет и грубеет кожа, могут увеличиться размеры языка, голос становится хриплым, зрение снижается. В результате увеличения размеров сердца развивается сердечная недостаточность. Патологические изменения развиваются медленно, поэтому в течение долгого времени остаются незаметными.
Возникает при нехватке соматотропного гормона в детском возрасте. У женщин, страдающих нанизмом, рост не превышает 120 сантиметров, у мужчин — 130 сантиметров.
Болезнь Иценко — Кушинга
Это целый комплекс симптомов, вызванных избыточным синтезом адренокортикотропного гормона (АКТГ) гипофизом, который в свою очередь стимулирует усиленную выработку глюкокортикоидных гормонов надпочечниками. Основные признаки данного патологического состояния: ожирение верхней части тела (конечности при этом остаются тонкими), отечное «лунообразное» лицо, тонкая кожа, снижение мышечной массы, склонность к синякам, растяжки на коже. Постепенно развиваются сопутствующие заболевания: остеопороз, артериальная гипертензия, нарушение толерантности к глюкозе и сахарный диабет.
Это резкое снижение функции аденогипофиза у женщин после родов, которое возникает в результате некроза гипофиза. Отмирание тканей происходит из-за сложных родов с сильными кровотечениями, в результате чего резко падает артериальное давление и снижается объем циркулирующей крови. Лактация при синдроме Шихана не наступает, у женщины развивается кахексия, возможно выпадение волос в подмышечной области и на лобке, а также возможно развитие острой надпочечниковой недостаточности, проявляющейся резким снижением артериального давления, тошнотой, рвотой, слабостью, учащенным сердцебиением. Без своевременного оказания помощи это состояние может закончиться летальным исходом.
Заболевание, которое развивается вследствие недостаточной секреции антидиуретического гормона (вазопрессина) задней долей гипофиза. Причиной данного заболевания могут быть опухоли гипофиза и гипоталамуса, нарушение кровоснабжения в гипоталамо-гипофизарной области, черепно-мозговая травма.
Проявляется данное заболевание жаждой, учащенным мочеиспусканием и электролитными расстройствами.
Если опухоль гормонально неактивная, но при этом достаточно крупная (более 1-2 см), то на первый план могут выходить следующие симптомы: головные боли, жажда, полное или частичное выпадение полей зрения.
Диагностика патологий гипофиза включает следующие этапы:
При необходимости врач может назначить дополнительные исследования.
Методы лечения
Терапия патологий гипофиза может быть консервативной либо оперативной. При пониженном синтезе гормонов гипофиза показана заместительная гормональная терапия, которая, как правило, является пожизненной. При избыточном синтезе пациенту может быть предложено оперативное лечение, либо назначают препараты, подавляющие активность или выработку целевого гормона.
При аденоме и других новообразованиях обычно показано оперативное лечение. Кроме этого, для купирования симптомов заболевания и подавления роста новообразования по показаниям применяют лучевую терапию. При некоторых видах гормонозависимых аденом, а также при наличии противопоказаний к оперативному лечению применяют лекарственную терапию, что помогает подавить гормональную гиперсекрецию, а в некоторых случаях приводит к уменьшению опухоли в размерах. Гормонально неактивные опухоли малых размеров без симптомов сдавления зрительных нервов требуют динамического наблюдения без применения оперативного лечения.
Нарушения в работе гипофиза представляют серьезную опасность для здоровья человека и могут привести к развитию целого ряда тяжелых заболеваний. Своевременная диагностика и правильное лечение — вот залог долголетия и крепкого здоровья.