что такое паркинсонизм симптомы
Болезнь Паркинсона: симптомы, формы, терапия
Болезнь Паркинсона – хроническое расстройство нервной системы, а точнее, ее экстрапирамидного отдела. Патология проявляется нарушением двигательных функций, развитием тремора, тиков. В настоящее время болезнь Паркинсона считается неизлечимой, но обращение к врачу-неврологу на ранней стадии позволяет значительно замедлить или полностью остановить ее прогрессирование, максимально долго сохранять качество жизни пациента.
Распространенность патологии составляет 150-200 случаев на 100 тыс. населения. В группе риска пожилые люди старше 60 лет, причем мужчины страдают в два раза чаще, чем женщины. В 5 случаях из 100 болезнь Паркинсона диагностируется в молодом возрасте.
Причины патологии
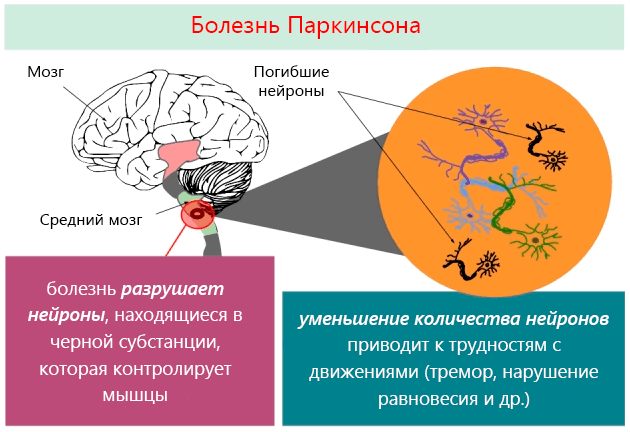
Механизм возникновения болезни Паркинсона не изучен. Учеными установлено, что патология прогрессирует по причине дегенеративных изменений в черной субстанции головного мозга. В этом отделе вырабатывается дофамин – вещество, ответственное за передачу электрических импульсов между нейронами. При недостатке медиатора нарушаются внутриклеточные связи, функциональные клетки отмирают и на их месте образуются тельца Леви – скопления белка. Сигналы от головного мозга не доходят до мышц: человек не может полноценно управлять своим телом.
Выделяют несколько факторов, повышающих риск возникновения болезни Паркинсона:
Симптомы патологии
Существует 4 основных признака болезни Паркинсона:
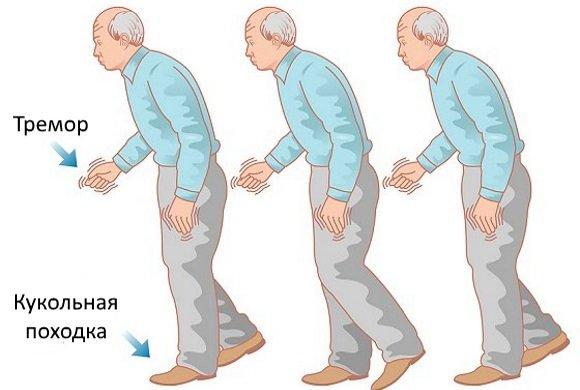
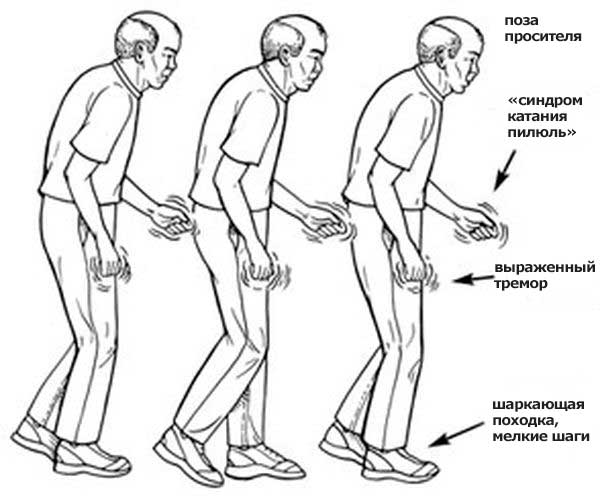
На первых стадиях болезни симптомы слабо выражены. Пациенты жалуются в основном на затрудненное жевание, глотание, нарушенную речь, депрессию. Близкие люди могут заметить изменение характера и привычек человека. Если патология прогрессирует медленно, нарастание симптомов болезни Паркинсона часто принимают за естественные последствия старения организма. Например, человек не может сразу встать с кресла, речь его становится тихой, а почерк неразборчивым – это не специфические признаки нейродегенерации. До появления контрактур отмечают снижение обоняния. Патология становится заметной, когда исчезает мимика лица, а подергивания конечностей мешают в повседневных делах и не позволяют нормально выспаться.
Определить болезнь Паркинсона на ранних стадиях можно по изменению походки. Человек наклоняет тело вперед, передвигается мелкими шагами. Руки при ходьбе раскачиваются все меньше. Трудности с началом и окончанием движения – важный признак патологии.
Симптоматика болезни Паркинсона нарастает неуклонно. Каждый 4-й пациент становится инвалидом или погибает в течение 5 лет после постановки диагноза. Более 80 % больных, перешедших порог 15 лет, имеют тяжелые расстройства и не способны к самостоятельному передвижению. Увеличить продолжительность жизни при болезни Паркинсона может только своевременное и адекватное лечение.
Стадии болезни Паркинсона
В клинической практике используют классификацию по Хен и Яру. Система определяет следующие стадии болезни Паркинсона:
Диагностика болезни Паркинсона
Оценить наличие и степень выраженности нейродегенеративных процессов может только квалифицированный невролог. Врач на приеме оценивает мимику пациента, определяет величину тремора конечностей в состоянии покоя. Пациента могут попросить самостоятельно встать со стула и сделать несколько шагов по кабинету.
На ранних стадиях, до наступления выраженного дрожательного синдрома, болезнь Паркинсона часто путают с другими неврологическими нарушениями. К тому времени как двигательные симптомы становятся специфическими, степень поражения дофаминовых нейронов достигает 60 %. Поэтому важно обращаться за диагностикой к опытному врачу. Специалист сможет увидеть ранние проявления и заподозрить болезнь Паркинсона. При наличии сомнений пациента направляют на комплексное обследование.
Лечение болезни Паркинсона
Лечение болезни Паркинсона направлено на уменьшение выраженности симптомов, на замедление нейродегенеративных процессов. Задача врача – помочь пациенту вести полноценный образ жизни как можно дольше.
Медикаментозное лечение
Основным препаратом в терапии болезни Паркинсона является Леводопа. Лекарство стимулирует выработку дофамина, но имеет множество побочных эффектов: снижение артериального давления, повышенная возбудимость, тошнота. Для уменьшения нежелательных проявлений Леводопу принимают совместно с Карбидопой. Дозировку рассчитывают индивидуально. Положительный эффект от приема лекарства – это еще одно подтверждение правильного диагноза. Леводопа не облегчает другие неврологические расстройства, кроме болезни Паркинсона.
Комплексная терапия включает следующие лекарства:
Лечебная физкультура
Регулярные занятия ЛФК необходимы для поддержания хорошей физической формы больного, для сохранения способности к самообслуживанию. Врач подбирает комплекс упражнений для улучшения ходьбы, гибкости, для тренировки равновесия, выносливости. Самые простые манипуляции, если их проводить регулярно, значительно замедлят прогресс болезни.
Основные упражнения на баланс при болезни Паркинсона:
Полезны занятия с профессиональными реабилитологами. Хороший эффект дает сочетание ЛФК с курсом массажа.
Хирургическое лечение
Больному проводят операцию, в ходе которого в головной мозг вживляют электроды. Глубокая стимуляция помогает частично восстановить утраченные функции, уменьшить тремор, улучшить походку пациента.
Диагностика и лечение болезни Паркинсона в Нижнем Новгороде
Клиника «Альфа-Центр Здоровья» приглашает пройти комплексное обследование у врача-невролога. Мы занимаемся диагностикой болезни Паркинсона, разрабатываем индивидуальные планы лечения. Чтобы записаться на прием, позвоните нам по телефону, указанному на сайте.
Паркинсонизм
Паркинсонизм или синдром Паркинсона – это патологическое состояние, которое проявляется скованностью в движениях, непроизвольным дрожанием конечностей и головы, постоянным мышечным гипертонусом. Как правило, паркинсонизм связывают с различными органическими патологиями головного мозга.
Не стоит путать синдром Паркинсона и болезнь Паркинсона – болезнь считается самостоятельным заболеванием со схожими симптомами. А паркинсонизм – это синдром, который может развиваться вторично (например, после воздействия токсинов, черепно-мозговых травм).
Симптомы паркинсонизма
У паркинсонизма есть ряд характерных симптомов, которые позволяют четко дифференцировать это заболевание:
Даже характерные симптомы не гарантируют достоверную диагностику. Поэтому необходимо пройти полноценное обследование.
Формы
Выделяют два основных типа паркинсонизма:
Выделяют несколько форм вторичного заболевания, которые классифицируют исходя из предпосылок заболевания.
Причины
Основная причина заболевания – это отмирание нейронов в области головного мозга, которая отвечает за координированное действие мышц и мышечный тонус. Также неврологи отметили недостаток дофамина в этой области мозга, который вызывает такие симптомы, как тремор и мышечная скованность. А вот факторов риска или предпосылок довольно много. Они не обязательно напрямую приводят к развитию заболевания, но значительно повышают его вероятность.
Выявить точную причину может только врач-невролог после полноценного обследования.
Наши врачи
Диагностика
Сначала врач собирает анамнез. Пациенту задают такие вопросы:
Затем врач проводит стандартный для подобных жалоб неврологический осмотр: оценивает походку, мышечный тонус, характер тремора и т.д.
Следующий этап – фармакологический тест. Он заключается в назначении пациенту препарата на основе дофамина или аналогичных веществ. Если есть паркинсонизм, то это способствует снижению симптоматики.
Нередко требуется консультация психолога для оценки когнитивной и эмоциональной сферы. Обычно для этого используют стандартные тесты и опросники.
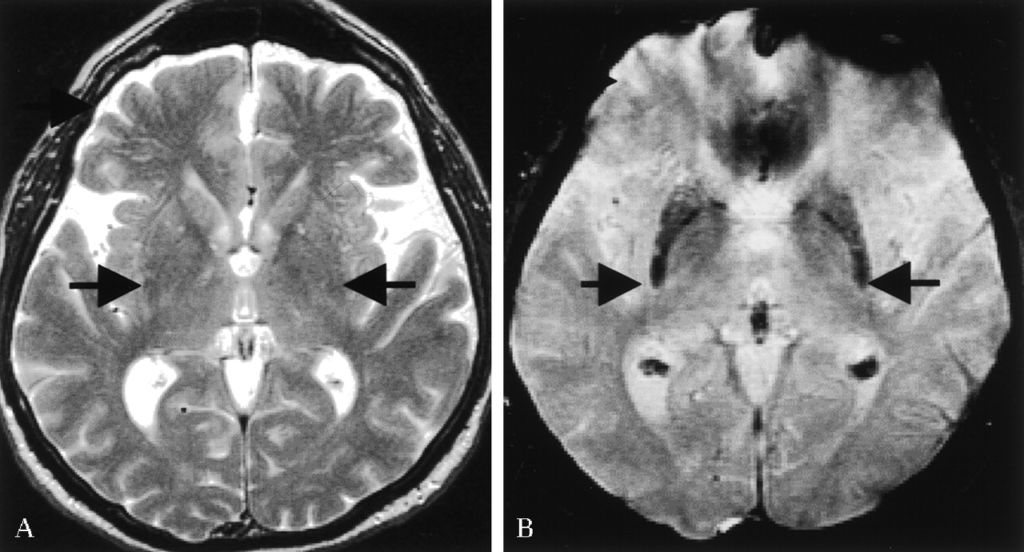
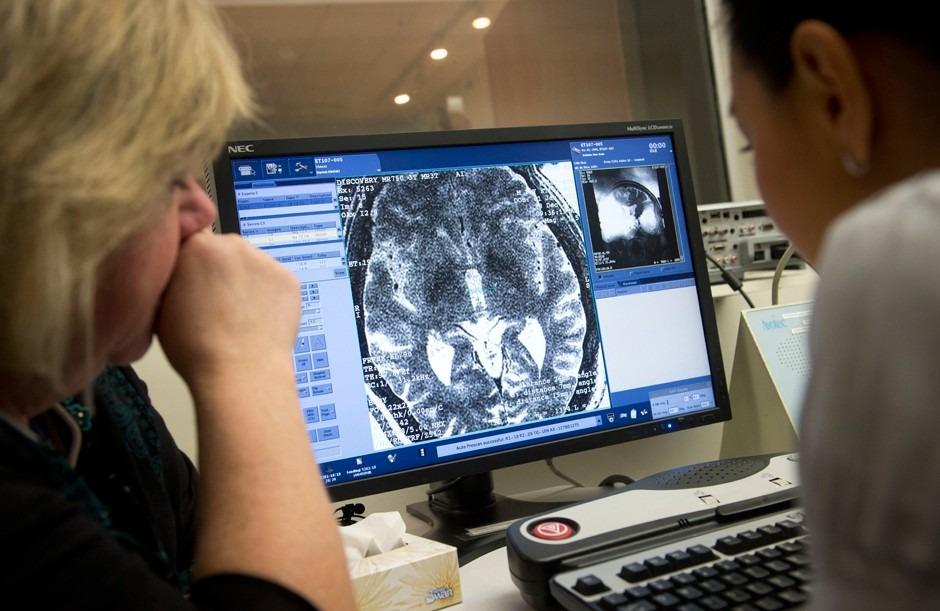
Подтвердить диагноз можно на МРТ – обследование покажет патологические участки в области, отвечающей за мышечный тонус и координацию. Эти высветленные участки показывают отмершие нейроны. МРТ позволяет также подтвердить или исключить опухоль.
Диагностика заканчивается постановкой диагноза, в соответствии с которым назначают лечение.
Лечение паркинсонизма
Лечение сходно и для синдрома Паркинсона, и для болезни Паркинсона. Главное отличие заключается в том, что при синдроме требуется установить причину и начать лечение основного заболевания.
Рекомендуются следующие методы лечения:
Эффективность медикаментозного лечения оценивают по снижению симптоматики. Если консервативная терапия оказалась неэффективной, то назначают хирургическое вмешательство.
Оперативное лечение: к нему прибегают при неэффективности медикаментозного. Операция называется стереотаксической деструкцией ядер таламуса и заключается в разрушении области мозга, отвечающей за чувствительность. Процедура позволяет снизить симптоматику и вернуть способность к нормальному движению.
В клинике ЦЭЛТ работают квалифицированные неврологи, которые предлагают терапию синдрома Паркинсона. Современные методы диагностики позволяют врачам точно установить причину болезни, а многолетний опыт – назначить максимально эффективное лечение.
Болезнь Паркинсона
Информация в статье является справочной и не может использоваться для самодиагностики и самолечения. Для расшифровки результатов анализов обратитесь к специалисту.
Считают, что болезнь Паркинсона свойственна возрастным пациентам. Однако она встречается и у лиц в промежутке от 30 до 40 лет. Современная медицина достигла определенного понимания биохимических и молекулярных основ развития этого заболевания, но остаются неизвестными причины его появления.
Несмотря на это разработано достаточно лекарственных средств, способных замедлить патологический процесс и улучшить качество жизни пациентов. Поэтому важно как можно раньше начать лечение заболевания.
Описание
Болезнь Паркинсона относят к медленно прогрессирующим дегенеративным поражениям центральной нервной системы. Ее основными признаками считают двигательные нарушения в виде недостаточной двигательной активности со снижением объёма и темпа движений.
Еще у больного выявляют прогрессирующую ригидность мышц и тремор в покое. У него возникают трудности при удержании равновесия в определенных позах и при их смене. Этим нарушениям сопутствуют аффективные, вегетативные и другие расстройства. Мужчины страдают этим заболеванием чаще, чем женщины.
Отмечают следующие формы заболевания:
Еще существует классификация болезни по возрасту, в котором она начинается. Выделяют следующие формы болезни:
Следует отличать болезнь Паркинсона, которую называют истинным паркинсонизмом и синдром паркинсонизма. Это расстройство возникает при некоторых неврологических патологиях (черепно-мозговые травмы, опухоли мозга, инсульты, энцефалиты и другие заболевания).
Причины
Точные данные о причинах возникновения истинного паркинсонизма не выявлены до настоящего времени. Ведущую роль в развитии патологического процесса отдают генетической предрасположенности. Еще отмечают значение воздействия негативных факторов внешней среды (действие токсических веществ, тяжелых металлов и других причин), а также существенную роль отводят естественному старению организма.
В 15 % случаев этого заболевания прослеживают семейную предрасположенность. Генетические факторы в случае раннего дебюта играют ведущую роль. У молодых людей с диагнозом истинный паркинсонизм и наличием семейной истории заболевания находят гены: PINK1, SNCA, LRRK2 PARK2. С их присутствием, очевидно, связано развитие форм заболевания с ранним дебютом.
Симптомы
Синдром паркинсонизма считают основным клиническим проявлением болезни Паркинсона. Его симптомы следующие:
Сначала нарушения захватывают одну сторону тела. Затем они приобретают двусторонний характер. Симптомы сильнее выражены на той стороне, где они появились в начале болезни. С течением времени степень двигательных нарушений по выраженности с разных сторон не выравниваются.
У больного прогрессирует замедленность движений. Выраженность симптомов в течения дня меняется. При болезни Паркинсона возникают симптомы, которые не связаны с движениями. К ним относятся следующие признаки заболевания:
Эти симптомы доставляют больному больше неудобств, чем нарушения движения.
Стадии болезни
Выделяют пять стадий истинного паркинсонизма. Они отражают степень тяжести двигательных нарушений при этой болезни:
На поздних стадиях болезни Паркинсона пациент не может обходиться без посторонней помощи. Он должен все время находиться под присмотром.
Диагностика
Для диагностики болезни и последующей терапии пациенты обращаются на консультацию невролога. Первоначальный диагноз основывается на выявленных жалобах, данных анамнеза болезни. При подозрении на паркинсонизм применяют специальное тестирование для оценки степени нарушений при заболевании.
Невролог во время осмотра пациента производит оценку координации движений, а также способности к передвижению. Врач оценивает, как пациент выполняет мелкие движения. Специалист дает оценку нейропсихологическому статусу.
При осмотре больного обнаруживается характерный признак нарушения тонуса мышц в виде «зубчатого колеса». Для этого производят пассивное сгибание и разгибание суставов на руке. Пациент не может выполнить пробы на координацию и устойчивость. Применяют следующие дополнительные обследования:
Постановка диагноза на поздних стадиях при болезни Паркинсона не представляет трудностей. Значительно сложнее определить на ранних стадиях это расстройство из-за отсутствия специфических признаков.
Лечение
Терапия паркинсонизма должна быть комплексной. Основная задача при лечении больного – это необходимость ликвидировать дофаминов дефицит в организме. Врачи назначают препараты, которые повышают уровень этого нейромедиатора. Лекарственные средства направлены на стимуляцию его выработки, или имитацию его действия. Назначают такие группы препаратов:
Сейчас применяют в медицине высокотехнологичные методы лечения. К ним относится глубокая стимуляция мозга, хирургические вмешательства на таламусе и других образованиях в подкорке. Больным подбирают индивидуальный комплекс лечебной физкультуры. Эти упражнения необходимы для улучшения координации движений.
Грамотно подобранное лечение и соблюдение пациентами рекомендаций врача позволят надолго сохранить двигательные навыки. Они длительный промежуток времени смогут обходиться без помощи посторонних.
Программы комплексного обследования (COVID-19)
В детском отделении ООО ЛДЦ «ЗДОРОВЬЕ» возобновлен прием ДЕТСКОГО ВРАЧА ТРАВМАТОЛОГА-ОРТОПЕДА
26 Ноября 2021 года состоится прием практикующего ХИРУРГА-УРОЛОГА, хирурга-онколога, онколога-уролога
Приглашаем на постоянную работу стоматолога-ортопеда
ФГДС быстро и безболезненно на ультрасовременном оборудовании в ООО ЛДЦ «Здоровье»
Главный врач в «Стоматолог и Я» — открыта вакансия
Годовая программа поддержки зрения ребенка
Программа реабилитации после перенесенной коронавирусной инфекции в ООО ЛДЦ «Здоровье»
Деликатный доктор для маленьких принцесс в ООО ЛДЦ «Здоровье»
Рентгеновская маммография молочных желез в ООО ЛДЦ «Здоровье»
Болезнь Паркинсона
Болезнь Паркинсона – это хроническое дегенеративное заболевание нервной системы, сопровождающееся дрожанием рук и ног, обеднением движений и постепенным замедлением мыслительных процессов, и депрессией. Правильно подобранное и своевременно назначенное лечение способно затормозить патологический процесс и продлить жизнь пациента.
Общая информация
Болезнь Паркинсона вдвое чаще поражает мужчин, чем женщин. В большинстве случаев она развивается после 60 лет, но регистрируются случаи раннего начала заболевания (в 30-40 лет), а также ювенильные формы, развивающиеся у двадцатилетних людей.
Существует несколько гипотез формирования патологии. В настоящее время точно доказано, что одним из механизмов ее развития является постепенная дегенерация нейронов и снижение выработки дофамина. Это важный нейромедиатор, участвующий в передаче нервных импульсов. В результате формируется специфический комплекс нарушений, который позволяет легко поставить диагноз.
Причины
Точные причины возникновения болезни Паркинсона не выявлены. Ученые смогли определить лишь ряд факторов, повышающих риск развития нейродегенеративных процессов:
Симптомы
Болезнь Паркинсона проявляется специфическими признаками, которые в комплексе составляют четкую картину заболевания:
В отличие от других нейродегенеративных заболеваний, болезнь Паркинсона почти не влияет на интеллект на ранней и средней стадии развития. По мере прогрессирования патологии отмечается снижение скорости мышления и разговора, снижение настроения, депрессия и безучастность ко всему происходящему.
Формы болезни
В зависимости от преобладающей симптоматики, выделяют три формы болезни Паркинсона:
Стадии развития
В настоящее время врачи выделяют 5 стадий болезни Паркинсона, проявляющиеся определенным комплексом симптомов:
Диагностика
Диагноз болезни Паркинсона ставится на основании характерной клинической картины. Пациента осматривает невролог, который отмечает типичные признаки. В обязательном порядке уточняются жалобы, собирается анамнез заболевания (история появления признаков) и жизни (сведения о перенесенных травмах, хронических заболеваниях, хирургических вмешательствах). Лабораторная и инструментальная диагностика используется для уточнения сопутствующей патологии и исключения других причин неврологических нарушений.
Лечение болезни Паркинсона
В настоящий момент успешно подобранное лечение болезни Паркинсона может приостановить процесс деградации и снизить выраженность патологической симптоматики. Болезнь начинает прогрессировать медленнее, что позволяет пациентам дольше оставаться в хорошей форме.
Медикаментозное лечение
Медикаментозное лечение направлено на восстановление баланса дофамина в центральной нервной системе. Используются следующие препараты:
Существуют комбинированные средства, сочетающие несколько действующих веществ для максимально быстрого эффекта.
Немедикаментозное лечение
Медикаментозное лечение дополняется физиотерапией, ЛФК и массажем. Физиотерапия используется для активации процессов метаболизма и усиления кровотока в головном мозге. В зависимости от состояния пациента и сопутствующих заболеваний могут быть назначены:
Массаж направлен на улучшение двигательной активности. Интенсивное разминание мускулатуры и пассивная гимнастика снижает ригидность мышц и обладает общеукрепляющим действием.
Упражнения лечебной физкультуры позволяют:
Большинство упражнений направлены на тренировку чувства равновесия. Комплекс подбирается индивидуально в зависимости от состояния пациента, его возраста и сопутствующих заболеваний.
Хирургическое лечение
Помощь хирургов актуальна на последних стадиях развития заболевания. Наиболее эффективной и безопасной операцией является установка стимулятора головного мозга. Вмешательство не требует вскрытия черепной коробки. В мозг вводятся тонкие электроды, а под кожу ключицы помещается небольшой стимулятор. Прибор программируется на определенную частоту импульсов, кроме того, больной и его родственники могут менять настройки в зависимости от состояния. Использование стимулятора позволяет сократить дозировку препаратов и длительное время держать симптоматику под контролем.
Другие варианты хирургического лечения требуют работы на открытом мозге:
Осложнения
Ограничение работы мускулатуры при болезни Паркинсона неизбежно приводит к уменьшению интенсивности кровотока и снижению уровня обмена веществ. Уже на средних стадиях развития заболевания значительно повышается риск образования тромбов и развития опасных состояний:
Прикованные к постели пациенты нередко сталкиваются с тяжелыми осложнениями, связанные с лежачим положением:
Правильно подобранное лечение значительно снижает риск развития осложнений, вот почему важно своевременно обратиться к врачу.
Профилактика
Профилактика болезни Паркинсона включает:
Лечение в клинике «Энергия здоровья»
Неврологи клиники «Энергия здоровья» придут на помощь при любой стадии болезни Паркинсона. Мы предлагаем комплексное лечение в соответствии с современными стандартами:
Преимущества клиники
Болезнь Паркинсона начинается очень медленно, но остановить этот процесс практически невозможно. Если у Вас или Ваших родных появились подозрительные признаки, не затягивайте с обращением к врачу. Запишитесь на диагностику в клинику «Энергия здоровья».
Болезнь Паркинсона: причины, признаки и симптомы, стадии, лечение
Что такое болезнь Паркинсона (БП)? Это хроническая патология ЦНС с постепенно прогрессирующим течением, в основе развития которой лежит дегенерация и гибель в черном веществе головного мозга нейронов, синтезирующих дофамин. Дофамин известен как нейромедиатор, который у здорового человека в достаточном количестве поставляется аксонным транспортом к подкорковым ядрам мозга. Этот процесс позволяет держать под контролем двигательную активность и тонус мышц. При болезни Паркинсона выработка биологического вещества сокращается из-за нейродегенерации (разрушения) дофаминовых нейронов, которые постепенно гибнут.
По мере темпов отмирания нервных клеток, синтез дофамина все больше и больше угнетается. Когда уровень погибших нейронов достигает критической отметки, заболевание начинает проявляться. У человека развиваются серьезные двигательные расстройства, которые становятся тяжелейшим испытанием для больного и его родных. Ввиду хронической дегенерации структур черной субстанции головного мозга патологический процесс носит необратимый и постоянный характер.
Причины развития Паркинсона
По сути, в головном мозге каждого человека в некоторой мере нейроны обречены на погибель, что является вполне естественным для физиологии процессом. Специалистами рассчитана даже закономерность утраты нервных клеток мозга у абсолютно всех людей: за 10 лет жизни безвозвратно погибает примерно 4% нейронов. Но головной мозг уникален, поскольку умеет «включать» своеобразные компенсаторные механизмы, чтобы сохранять нормальную работу нервной системы.
Если же потенциалы компенсации иссякли, а вместе с этим экстрапирамидная система (в ее состав входит черное вещество и пр.) лишилась 80% нейронов, возникают типичные для болезни Паркинсона симптомы. То есть, в анормальном положении разрушение соответствующего вида нейронов происходит активнее. И чем старше человек, тем выше вероятность достижения порогового уровня. Медики выдвигают гипотезу, что заболевание связано с увеличением продолжительности жизни, так как недуг преимущественно одолевает лиц пожилой группы.
Более интенсивное уменьшение числа нейронов, чем при нормальной физиологии старения, при болезни Паркинсона начинается задолго до проявления основных симптомов. И только спустя десятилетия человек, достигнув пожилого возраста, понимает, что болен.
Конкретно БП относят к идиопатической форме, что говорит о самостоятельной (первичной) болезни, которая возникает по необъяснимым причинам. Отсюда следует, что она не связана с генетическими факторами или какими-либо другими заболеваниями. При обследовании пациента врачи не могут установить этиологию ее развития.
В медицине существует еще один термин – «паркинсонизм». Паркинсонизм – обобщающее понятие, характеризующее в целом синдром, что связан с поражениями экстрапирамидной системы первичного или вторичного генеза. В отличие от первичной формы (истинной БП), вторичный паркинсонизм имеет первопричину, которая ведет к такому же клиническому исходу. Первопричинами вторичного паркинсонизма могут быть:
Основываясь на клинические данные, в 3/4 случаев синдрома паркинсонизма выявляют именно болезнь Паркинсона, то есть, идиопатическую (включая ювенильную) форму.
Статистика заболеваемости
По частоте развития среди нейродегенеративных патологий БП занимает второе место после болезни Альцгеймера. По данным ВОЗ, болезнь довольно распространена повсеместно: всего в мире насчитывается более 6 млн. людей с таким сложным диагнозом. Уровень заболеваемости по России соответствует 140-160 случаям на каждые 100 тыс. населения. При этом из года в год неуклонный рост прослеживается в распространении патологии даже среди молодых людей в возрасте 30-40 лет. Согласно статистике, каждый 10-й пациент не старше 40 лет. Если дебют БП приходится на любые годы до 40 лет, ее называют ювенильным паркинсонизмом.
На основании предоставленной информации разными авторами, до 55 лет риски заболеваемости в среднем составляют 0,5%, от 55-74 лет – 1,5%, 75-85 лет – 2,5-3%, старше 85 лет – 4-4,5%. Наиболее уязвимый к заболеванию контингент людей – мужчины. Инвалидизация, как правило, наступает спустя 3-5 лет с момента манифестации симптомов. Средний показатель выживаемости – 15 лет. Болезнь Паркинсона относится к числу заболеваний с относительно невысокими цифрами летальности. Причинами смертельных исходов преимущественно являются осложнения после падения, инфекции легких, ТЭЛА, инфекционный патогенез мочевыводящих путей.
Симптомы болезни Паркинсона: от ранних до поздних
Диагностика болезни Паркинсона на ранней стадии сопряжена большими трудностями. Ранняя симптоматика либо вообще отсутствует, либо характеризуется неспецифическими проявлениями, которые могут не восприниматься людьми за серьезную проблему. К числу первых симптомов, которые могут иметь связь с паркинсонизмом, относят:
Клиницисты объясняют развитие таких состояний, предшествующих явным двигательным расстройствам, вовлечением при стартовавшей нейродегенерации значительного количества нервных структур. Заболевание от предсимптомной до симптомной стадии проходит в несколько патоморфологических этапов.
Далее морфологические нарушения продолжаются, и, начиная с 4 этапа, когда дефицит дофамина составит 60%-80%, открываются клинические симптомы. Их спектр достаточно разнообразен, однако наиболее специфичными проявлениями паркинсонизма являются:
Диагностика и лечение болезни Паркинсона
Врачи говорят, что, если выявить и начать лечить патологию еще на ранней стадии (в момент самого начала гибели нейронов), можно было бы притормозить скорость разрушающего процесса и не допустить порогового уровня. Так, человек и в 100 лет не ощутил бы признаков заболевания. Но вся беда в том, что вряд ли кто пойдет к врачу в отсутствие проблем. Пациенты обращаются, когда появляются симптомы, но вот с резервами то нейронов уже катастрофа, их почти не осталось, что делает невозможным достижение такого перспективного плана.
В неврологической практике встречается еще одна проблема диагностики: неврологи часто допускают ошибки в установлении диагноза, игнорируя принципы дифференциации и комплексности. Отсюда возникают грубейшие просчеты в назначении симптоматического пособия, пациент получает зачастую неадекватную терапию, порой, в неоправданно поздние сроки. Многих попросту лечат не от той болезни, что есть по существу на самом деле. Либо рекомендуют лекарства и дозы, не соответствующие стадии патогенеза, возрасту пациента, сопутствующим патологиям, роду профессии и т. д. В результате клиническое состояние доходит до критической фазы, из-за чего часто требуется нейрохирургическая помощь, то есть, операция на головном мозге.
Врач обязан провести глубокую оценку моторных, рефлективных, психических расстройств, затем досконально дифференцировать признаки болезни. Однако и этого мало, ведь аналогичная клиника нередко присутствует при других патологиях и синдромах. Например, при гидроцефалии, опухолях мозга, депрессиях, истерии, кататоническом ступоре, синдроме Исаакса, эссенциальном треморе, пр. После осмотра окончательно и достоверно определить, имеет ли место паркинсонизм и какие структуры параллельно страдают, сможет уже только патоморфологическое исследование мозга.
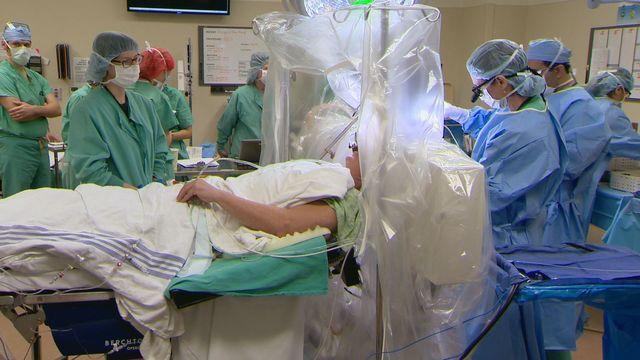
Прием нейрохируга: изучение данных томографии мозга
Болезнь Паркинсона – пожизненная патология, полностью избавить от нее невозможно. Больному для улучшения качества жизни могут быть назначены в отдельном виде или в комбинации лекарства-симптоматики:
Принцип действия лекарственных средств направлен на коррекцию нарушенного биохимического баланса в базальных ядрах, восполнение недостающих веществ. В итоге, пока их пациент принимает, симптомы устраняются или становятся менее выраженными. После их отмены происходит быстрое возвращение симптомов с тенденцией стремительной прогрессии. Лекарства имеют многообразный спектр противопоказаний и ряд тяжелых побочных эффектов, поэтому должны выбираться очень осторожно хорошим специалистом по неврологии.
Хирургическая операция при болезни Паркинсона
В современной мировой практике для лечения болезни Паркинсона активно применяются хирургические методы. Операции позволяют существенно сгладить симптоматику, поспособствовать заметному улучшению уровня качества жизни. Обратиться к перспективной нейрохирургии иногда очень даже целесообразно. Особенную важность они представляют при предполагаемо продолжительном сроке жизни и крайне неудовлетворительном состоянии. Перечислим все показания, когда проблему уместно решать оперативно:
Операции по поводу симптомов болезни Паркинсона имеют противопоказания к назначению. В оперативном вмешательстве может быть отказано, если:
В нейрохирургическом арсенале для лечения больных с диагнозом «паркинсонизм/болезнь Паркинсона» применяются стереотаксические методики с доказанной эффективностью, это:
Во время хирургической операции
Главный принцип хирургического лечения базируется на локальном разрушении подкорковых ядер головного мозга, что ответственны за появление дрожательного синдрома и ригидности мышц. Такие операции в значительной мере позволяют пациентам адаптироваться к условиям повседневной жизни, ведь некоторым не под силу даже выполнить элементарные действия – поднести ко рту ложку, поставить подпись, застегнуть пуговицу.
Пройдя нейрохирургическое вмешательство, пациентам, и это первостепенно значимо, возвращаются способности к самостоятельному обслуживанию. Очередной веский аргумент в пользу хирургической терапии – это возможность перейти на самые низкие, неагрессивные лекарственные дозы. Хирургия во многих случаях делает жизнь полноценной или максимально приближенной к норме здорового человека.
Рассмотрим же, что представляют собой все тактики операций, которые спасают людей от тех злостных мучений, уготованных болезнью Паркинсона.
Процедура таламотомии
Таламотомия – стереотаксический прием нейрохирургии, в момент которого оказывается точечное деструкционное воздействие на отдельные ядра и проводящие пути таламуса. Процедура выполняется под местным наркозом, человек остается в сознании и полном контакте с врачом. После обезболивания голова закрепляется в стереотаксической раме. Далее в черепной коробке делается 1,5-саниметровое отверстие, через которое к таламусу под КТ-контролем подводится зонд-электрод. При подаче электротока кончик зонда нагревается до 75-80 градусов, что вызывает абляцию (прижигание) интересующих нервных структур. После вмешательства на череп накладывается стерильная повязка.
Деструкция таламусной области эффективна только при контрлатеральном (одностороннем) треморе. Процедура сложная, долгая (манипуляции занимают до 2 часов), по степени инвазивности средняя. Она показывает в 90% случаев хорошие и отличные результаты. После таламотомии достигается устойчивый и длительный противотреморный эффект, у большинства он отмечается сразу в операционной. Осложнения случаются не сильно часто, у 2% пациентов. Послеоперационные нарушения в основном представлены расстройствами чувствительности и психики, односторонними парезами.
Видео на английском языке, но весьма наглядное:
Операция паллидотомия
Суть паллидотомии заключается в деструкции медиальной части бледного шара с целью подавления его гиперактивности. Бледный шар головного мозга отвечает за регуляцию мышечного тонуса и двигательных способностей. При его чрезмерной активности, как в случае с паркинсонизмом, возникает неадекватное воспроизведение движений. Процедура позволяет пресечь его патологическую импульсацию, которая провоцирует торможение нервных клеток таламуса и моторных областей коры головного мозга.
Эта операция сходна с таламотомией, отличие – функциональная область для прямого нанесения деструкции. Этот способ может быть рассмотрен в качестве лечения дискинезий от приема леводопы, сочетающихся с болезненным спазмированием мышц. Улучшение при таких дискинезиях наступает в 90% случаев, ригидность и брадикинезию сократить удается в 80%, тремор – только в 50-55%. Безусловно, если операция была проведена безупречно. Однако если у пациента ведущим симптомом выступает тремор, проводить паллидотомию неуместно, предпочтительнее таламотомия.
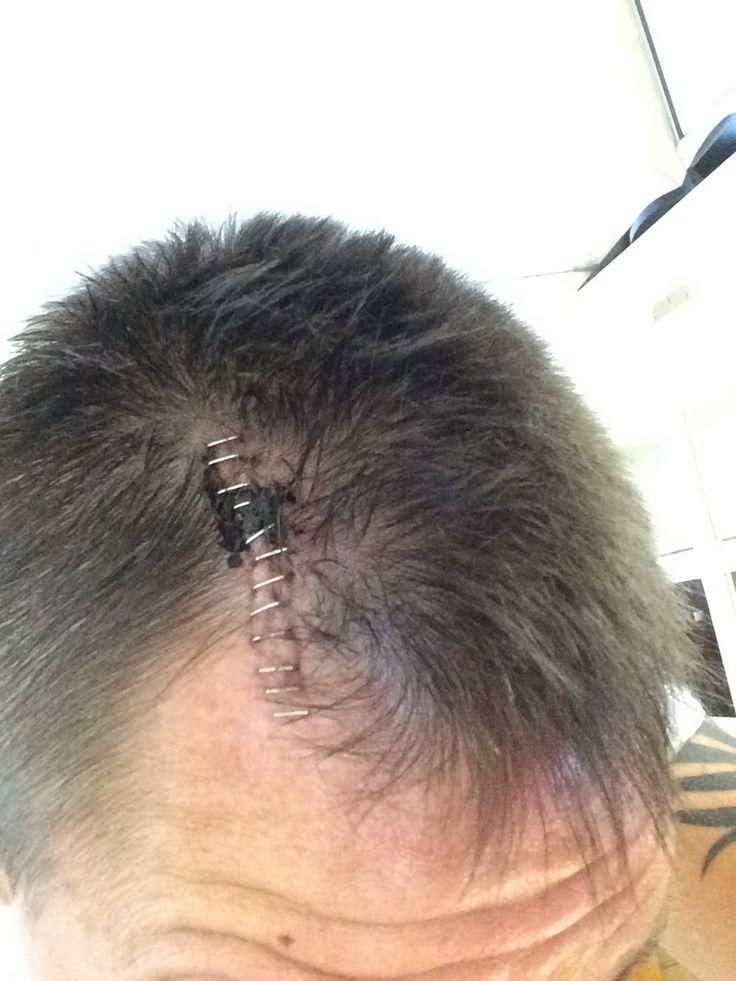
Хирургический шов после процедуры.
В ходе манипуляций на бледном шаре крайне важно использовать самые щадящие интраоперационные системы деструкции (например, криозонды) для столь уязвимого участка.
По причине близкого расположения зрительного тракта и внутренней капсулы, индивидуальной вариабельности размеров БШ от паллиодотомии в ведущих клиниках мира все чаще стали отказываться. Методика сопряжена высокими рисками необратимых последствий: выпадением полей зрения, внутримозговыми кровоизлияниями, дизартриями и др.
Метод глубокой стимуляции мозга
Уникальная методика Deep Brain Stimulation, изобретенная в 80-х годах французскими специалистами, стала хорошей альтернативой таламо- и поллидотомии. Техника ее проведения состоит во вживлении электродов в мозг. Они будут обеспечивать должный контроль над тремором, скованностью и замедленностью движений, распознавая и блокируя аномальные сигналы ЦНС. Эта процедура нейростимуляции не подойдет пациентам с немоторными нарушениями.
Миниинвазивный сеанс осуществляется в 2 этапа. На первом этапе под местной анестезией через крошечное отверстие в черепе в зону субталамического ядра вводятся специальные электроды. Для высокоточного и безопасного внедрения электродов используется трехмерная КТ-навигация. Свободные концы электродов оставляют под кожей головы. В течение примерно 1 недели импланты тестируются и настраиваются посредством магнитных приборов. По достижении необходимого эффекта переходят ко второму этапу.
На втором этапе выполняется имплантация импульсного генератора под кожу, немного ниже ключицы. Концы электродов соединяют с генератором электроимпульсов, затем на область рассечения кожи накладывается косметический шов. После окончания вмешательства выполняется контрольная проверка работы установленной системы. Первое время в месте операции могут беспокоить болезненные явления, которые постепенно сойдут на нет. В целом процедура переносится относительно легко и редко осложняется последствиями. Выраженность тремора сокращается, как показывают наблюдения, во многих случаях на 85% и более.
При выписке больному выдается специальный пульт магнитного действия, которым можно будет выключить или включить основное устройство. В случае усиления симптомов, врач изменит настройки нейростимулятора, используя только внешние источники управления. Стимулятор работает от батарей, срок службы которых составляет 5 лет и более, самые последние модели рассчитаны на срок эксплуатации до 10 лет.
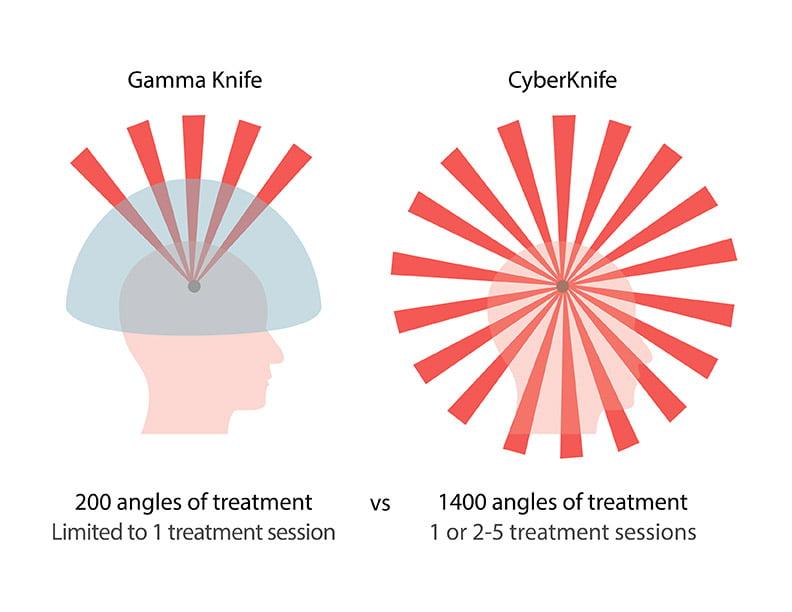
Радиохирургия на Гамма-ноже, Кибер-установках
Радиохирургические операции на Гамма и Кибер ножах приобрели грандиозный успех в нейрохирургическом мире. Такие процедуры безопасны, безболезненны и бескровны, поскольку проводятся без вовлечения методов трепанации и разрезов, не требуют прямого контакта хирургических инструментов с тканями головного мозга. Пациента не нужно госпитализировать, сеанс проходит в амбулаторных условиях. По терапевтической мощи передовые технологии не уступают, а иногда даже превосходят классические операции.
Гамма-нож и Кибер-нож – «золотой стандарт» современной радиохирургии. С их помощью всего за 1 сеанс устраняются очаги, вызывающие клинику болезни Паркинсона. Работают методики по принципу прицеленного воздействия радиоактивным потоком лучей на патологическую область, к примеру, на таламус или бледный шар. В участки, которые виновны в появлении дрожательного синдрома и других нарушений, поступает концентрированная доза радиации. Под действием радиоактивной энергии облучаемый объект разрушается и обезвреживается, а вслед за этим наступает облегчение для пациента.
За процессом посредством компьютерного оборудования будет следить врач из соседнего кабинета. Облучения бояться не стоит, «умные» установки работают только в изолированном поле, четко в избранной точке. Поэтому они не окажут негативного влияния на организм и близлежащие структуры головного мозга. Пациенту нужно просто от 30-60 минут полежать на столе установке. А уже через час после проведенной терапии он сможет покинуть лечебное учреждение, на следующий день вернуться к повседневной деятельности. Эффективность лечения тремора на системе Гамма- или Кибер-нож составляет 95% и более.
Профильные клиники
В Европе одним из лидеров в области нейрохирургического лечения и реабилитации пациентов с диагнозом болезни Паркинсона является Чехия. Чехия имеет огромный опыт в восстановлении опорно-двигательных функций и утраченного потенциала ЦНС не только при паркинсонизме, но и при болезни Альцегеймера, эпилепсиях, мозговых новообразованиях. Медицинская помощь предоставляется по современным стандартам нейрохирургии.
Чешские специалисты практикуют исключительно проверенные, действенные и щадящие технологии, актуальные нынешнему времени. Клиники Чешской Республики – учреждения с мировым именем, которые не уступают медучреждениям Германии и Израиля. И при этом цены на радио- и нейрохирургическую помощь при паркинсонизме в Чехии в разы доступнее (не менее чем в 1,5 раза ниже), чем в этих странах.