что такое паренхима грудных желез
Что такое паренхима грудных желез
Структуры, составляющие паренхиму молочной железы, обычно выглядят более гомогенными по сравнению с жировыми дольками. Однако в паренхиматозной зоне могут определяться гипоэхогенные участки, соответствующие жировой ткани. Изображение железистой ткани обычно сочетается с изображением небольших гипоэхогенных участков протоковой системы молочной железы.
Можно выделить четыре основных типа изображений паренхимы молочной железы: ювенильный, пременопаузальный, постменопаузальный, а также возникающий при беременности и лактации.
Ювенильная железа выглядит гиперэхогенной и содержит небольшое количество жировой ткани. В пременопаузальной молочной железе часто определяются участки паренхимы, замещенные жиром, что является отражением начинающихся инволютивных изменений. Может также увеличиваться объем подкожной и ретромаммарной жировой ткани. В постменопаузальном периоде в молочных железах может определяться снижение эхоплотности соединительной ткани на фоне общего снижения эхогенности.
В целом в постменопаузальном периоде основная масса молочной железы замещается жировой тканью. В жировой клетчатке заметны Куперовские связки, а также соединительная ткань фасций и перегородок. Во время беременности и лактации наблюдается повышение объема железистой ткани и расширение протоковой системы молочной железы; большая часть подкожно-жировой и ретромаммарной клетчатки замещается увеличивающейся в объеме паренхимой.
УЗИ области соска молочной железы
За ареолярной областью сонографисты обычно наблюдают акустическую тен. Она образуется в основном плотной соединительной тканью соска и соединительной тканью сливающихся млечных протоков. Кожа ареолярной области менее эхогенна, чем окружающая ее кожа молочной железы. Млечные протоки от области соска отходят в радиальном направлении. По мере приближения протоков к соску они увеличиваются, образуя млечные синусы.
Протоки визуализируются как анэхогенные тубулярные структуры диаметром 1-8 мм, прогрессивно уменьшаются и становятся невидимыми в периферической части молочной железы.
Глубокий листок поверхностной фасции сонографисты определяют в виде тонкой гиперэхогенной линии, расположенной над ретромаммарнои клетчаткой и грудной мышцей.
Ретромаммарная клетчатка заполняет пространство, расположенное позади железистой ткани кпереди от грудной мышцы. Размеры этого пространства различны и зависят от объема жировой клетчатки. Поскольку в положении лежа на спине, принимаемом пациенткой во время ультразвукового исследования, передне-задний размер этого пространства уменьшается, на сонограммах оно может выглядеть меньшим, чем на маммограммах.
Как оценивают маммографию и что на снимке может найти врач
Для описания результатов маммографии используется стандартная система оценки BI-RADS (Breast Imaging-Reporting and Data System). Согласно этой системе результаты обследования сортируются по категориям от 0 до 6. Это позволяет врачам наиболее аккуратно описать и передать результаты исследования, используя стандартизированную терминологию.
Необходимо дополнительное исследование/ сравнение с результатами предыдущих обследований
Возможно наличие отклонений от нормы, однако информации недостаточно, и рекомендуется пройти дополнительные обследования. Например, врач может предложить сделать дополнительную маммографию или провести ультразвук.
Также может потребоваться сравнение результатов маммографии с предыдущими обследованиями, чтобы отследить изменения.
Не обнаружено ничего ненормального. Грудь выглядит как обычно – она симметрична, нет никаких новообразований или дискомфортных ощущений. В данном случае «отрицательный» означает, что все хорошо.
Этот результат тоже отрицательный, то есть никаких признаков рака не наблюдается. Однако в груди заметны доброкачественные новообразования, данные о которых врачу необходимо зафиксировать. В дальнейшем эти данные понадобятся для сравнения снимков при последующих маммографиях.
Вероятно доброкачественные новообразования
Подобные образования с большой вероятностью (до 98%) оказываются доброкачественными и не несут риска развития рака груди. Однако поскольку они не были однозначно классифицированы как доброкачественные, рекомендуется наблюдение у специалиста.
Скорее всего, вам потребуется повторить маммографию через 6 месяцев, а также регулярно повторять процедуру после этого – пока новообразование не станет стабильным. Обычно это может занимать около 2 лет.
Подобный подход помогает избежать проведения ненужных биопсий, и также используется для ранней диагностики рака.
Подозрительное новообразование (рекомендуется биопсия)
Новообразования могут оказаться недоброкачественными, но для точной диагностики необходимы дополнительные исследования. Радиолог может порекомендовать сделать биопсию.
Некоторые врачи также разделяют данную категорию на подкатегории:
4А. Новообразования с низким риском оказаться злокачественными;
4В. Новообразования со средним риском;
4С. Высокий риск, что образования окажутся злокачественными. Однако ниже, чем при категории BI-RADS 5.
Возможно злокачественное новообразование
Высокий шанс, что новообразование окажется злокачественным (вероятность до 95%). Необходимо провести биопсию.
Злокачественное новообразование, подтвержденное биопсией
Эта категория ставится только для уже подтвержденного предыдущими обследованиями диагноза. Маммография может понадобиться, чтобы отследить, насколько рак поддается лечению.
Результаты маммографии также включают в себя оценку плотности молочной железы. Специалист определяет соотношение фиброзной, гландулярной или железистой и жировой ткани груди. Чем плотнее грудь, тем сложнее выявить отклонения от нормы при маммографии.
На что врач обращает внимание на маммографии?
Если у вас есть снимки с предыдущих маммографий, врачу, скорее всего, потребуется сравнить их с результатами нынешнего тестирования. Так он поймет, появились ли новые образования в ткани молочной железы, и изменились ли уже существующие. Новообразования, которые не меняются со временем, редко оказываются недоброкачественными и потому не требуют дополнительных проверок.
При чтении результатов маммографии врач прежде всего обратит внимание на различные отклонения от нормы и изменения, произошедшие со времени последнего обследования, а также на появление опухолей и кальцинатов.
Кальцинаты
Это крошечные отложения кальция в ткани молочной железы. На маммографии они выглядят как ярко-белые пятнышки. Всего существует два типа кальциноза:
Это более крупные отложения кальция, появление которых, в большинстве случаев, вызвано старением артерий молочной железы, повреждениями тканей или воспалением. Чаще всего они появляются у женщин старше 50 лет. Макрокальцинаты связаны с доброкачественными образованиями и не требуют дополнительных тестирований.
Это крошечные скопления кальция в тканях груди. Обычно они вызывают большее опасение у врачей, чем макрокальцинаты. По форме и расположению скопления кальция врач может судить, несут ли они риск развития рака, а также назначить дополнительные обследования. Однако в большинстве случаев проведение биопсии не требуется.
Новообразования
Уплотнения на маммографии могут оказаться признаками разных новообразований. Чаще всего на маммографии видят кисты и фиброаденомы. Однако есть вероятность, что новообразование окажется недоброкачественным.
Кисты представляют собой мягкие подвижные пузырьки, наполненные жидкостью. Простые кисты являются доброкачественными и не требуют проведения биопсии. Многокомпонентные и крупные кисты (до 2,5 – 5 см) могут потребовать дополнительных исследований. То же касается и доброкачественных опухолей вроде фиброаденом.
При обнаружении новообразований, врачу необходимо убедиться, что они действительно доброкачественные и не несут в себе риска развития рака. С этой целью может быть проведен ультразвук или биопсия молочной железы. Иногда требуется последующее наблюдение у врача: необходимо проверить, не изменяются ли новообразования со временем. В таком случае может понадобиться повторная маммография.
Плотность молочной железы
Результаты маммографии также включают в себя оценку плотности груди.
Более плотная ткань молочной железы не считается отклонением от нормы, но затрудняет диагностику с помощью маммографии. Сейчас нет единого мнения о том, необходимо ли женщинам с более плотной тканью молочных желез проходить дополнительные обследования, если они не находится в группе риска развития рака молочной железы.
Диффузная фиброзно-кистозная мастопатия
Для женщин репродуктивного возраста характерна смена пролиферативных и регрессивных изменений эпителиальных и опорных тканей молочных желёз, Нарушение регуляции этих процессов может вызвать диффузную перестройку структуры молочных желёз, что наблюдают у 39% женщин. Такая перестройка проявляется в виде диффузных и диффузно-узловых изменений. Наиболее распространена фиброзно-кистозная мастопатия. Термин «фиброзно-кистшман мастопатия» имеет до 30 синонимов, например:
Разделение мастопатии по степени выраженности процесса имеет большое значение для дифференциальной диагностики и выбора оптимальных сроков повторных исследований.
Диффузная фиброзно-кистозная мастопатия с преобладанием железистого компонента (аденоз)
Аденоз — состояние, пограничное между нормой у молодых женщин и патологией у женщин старше 22-25 лет (9,7%). Морфологическая основа аденоза — гиперплазия железистых долек. Клинически регистрируют болевые ощущения, особенно в предменструальный период, набухание молочных желёз, их уплотнение. При пальпации молочные Железы плотные, с отдельными диффузно расположенными узлами, нерезко отграниченными от окружающих тканей.
На рентгенограммах выявляют множественные тени неправильной фирмы с нечеткими, расплывчатыми контурами. Каждая тень соответствует участку лобулярной гиперплазии, совокупность теней образует неоднородную неравномерную тень, занимающую почти всю молочную железу.
Диффузная фиорозно-кистозная мастопатия с преобладанием фиброзного компонента.
Клиническая картина и субъективные ощущения почти такие же. как при форме мастопатии, описанной выше. Рентгенологическая картина обеих форм также сходна. Вся молочная железа интенсивно затемнена, имеет узкую полоску просветления, образованную подкожно-жировой клетчаткой. В отличие от аденоза, при фиброзе контуры отдельных участков лобулярной гиперплазии подчёркнуты, а не разрыхлены. Эта форма мастопатии встречается в 30,7% случаев.
Диффузная фиброзно-кистозная мастопатия с преобладанием кистозного компонента.
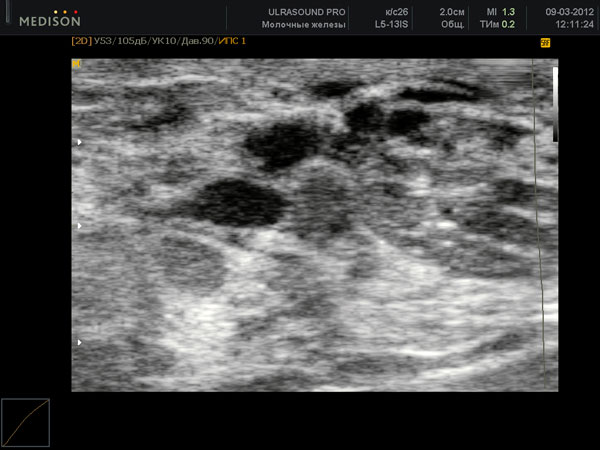
Встречается у 17,4% всех женщин с мастопатией. При морфологическом обследовании обнаруживают множественные кисты, расширение протоков, преобладание фиброза, атрофию долек.
Клиническая картина такая же, как у предыдущих форм мастопатии, но, в отличие от них, могут пальпироваться отдельные уплотнения округлой или овальной формы, эластической консистенции, отграниченные от окружающих тканей, если их размер превышает 2 см. Более мелкие уплотнения при пальпации не всегда обнаруживают вследствие мягкой консистенции, в этом случае помогает рентгенография. На рентгенограммах на фоне пёстрого неоднородного рисунка, обусловленного чередованием жировой, соединительной и железистой ткани, видны уплотнения — округлые, овальные или с вдавлениями от соседних кист. Размеры уплотнений колеблются от 0,3 до 6-8 см, их контуры чёткие, ровные, с ободком просветления, свидетельствующим об экспансивном росте. При наличии в кистах нескольких камер их контуры полицикличные, резкие. Наиболее информативный метод диагностики — УЗИ.
Смешанная форма диффузной фиброзно-кистозной мастопатии.
Встречается в 38,6% случаев. Морфологическая картина довольно пёстрая: избыточное развитие железистых долек, склерозирование внутридольковой и междольковой соединительной ткани, превращение альвеол в микрокисты.
Различают непролиферирующую и пролиферирующую формы мастопатии; на фоне последней рак встречается в 7-14 раз чаще. Клинически заболевание проявляется ощущением болей различной степени выраженности, даже при прикосновении одежды. При пальпации выявляют либо диффузную мелкую зернистость, либо дисковидную тестоватость. В рентгенологическом изображении отмечается нарушение нормального структурного рисунка, выражающееся в чередовании просветлений и затемнений округлой, овальной или неправильной формы, сочетающихся с хаотически расположенными плотными фиброзными тяжами. Нередко УЗИ вносит ясность, уточняя, какие структуры преобладают.
Информация для пациента (краткие рекомендации):
Чем раньше пациент получит квалифицированную помощь, тем меньше времени займет лечение, и оно будет более эффективным.
Узи молочных желез
Нормальная анатомия молочной железы женщины
Молочная железа состоит из стромы и паренхимы. Паренхиматозный компонент молочной железы представлен протоками а ацинусами молочных желез. Стромальный компонент является поддержкой молочной железы, т.е. ее соединительной тканью, которая связывает собственно паренхиму молочной железы с жировой тканью. Количество и распространенность структурных компонентов молочной железы строго индивидуально, зависит от возраста женщины и ее гормонального статуса.
Паренхиматозный компонент молочной железы состоит из 15-25 долей, которые имеют собственные протоки (млечные хода), впадающие в общее пространство под соском. Такое пространство называется «млечный синус». Каждый млечный проток последовательно разделяется на сегментарный, субсегментарный и терминальный. Терминальные протоки впадают в ацинус молочной железы.
Ткань молочной железы имеет три уровня. Первый, самый поверхностный, подкожный слой, состоит из жира, упорядоченного в дольки, ограниченного фиброзными перегородками – связками Купера. Связки Купера соедияют поверхностный слой со средним. Средний слой – собственно молочная железа, маммарный слой – представлен паринхиматозным компонентом. Самый глубокий, ретромаммарный слой, производное жировых долек, спереди ограничен глубокой маммарной фасцией, позади – грудной фасцией.
Особенности молочной железы, связанные с менструальным циклом
Грудь – гормонально-чувствительный орган репродуктивный системы женщины. При нормальном овуляторном менструальном цикле изменения, происходящие в молочной железе, состоят в следующем. В первую, фолликулярную фазу цикла (7-14 дни) происходят минимальные структутрные изменения. Протоки желез переживают фазу пролиферации – развития желез, альвеолы закрыты, клеточная строма плотная. В лютеиновую фазу цикла (16-20 дни) пролиферация желез заканчивается, происходит расширение желез, вызванное отеком и гиперемией альвеол. В норме при УЗИ молочной железы циклические изменения заметны слабо.
Особенности молочной железы, связанные с беременностью и кормлением грудью
При гормональных изменениях, связанных с беременностью и лактацией, происходит бурное развитие паренхимы, а именно протоков и ацинусов молочной железы. За счет этого грудь увеличивается в размерах, часто становится более чувствительной. Это сопровождается регрессом междольковой стромы, жировые дольки подкожной и ретромаммарной зоны уменьшаются. Только во время кормления грудью происходит полный цикл развития всех структур молочной железы, что имеет крайнюю важность в профилактике рака груди. Но в это время молочная железа особенно уязвима к внешним факторам. Поэтому, во время кормления грудью, особенно на этапах становления лактации, очень важно минимальное внешнее воздействие. Сцеживание должно по возможности проводиться самой кормящей мамой с помощью молокоотсоса. Расщеживание «чужими руками» с «крокодильими слезами» кормящей оказывает глубокую травматизацию груди, сводит на нет ценность грудного вскармливания в профилактике рака молочной железы, и даже наоборот, повышает риск развития рака груди в перспективе.
Особенности строения молочной железы в менопаузе
После прекращения циклических изменений в репродуктивной системе и при прогрессирующей гормональной депресси, паренхиматозный компонент молочной железы постепенно атрофируется, жировая ткань замещает железистую, грудь теряет свою эластичность и форму
УЗИ молочных желез в норме
Жировые дольки в подкожной и ретромаммарной зонах при узи молочных желез выглядят низкоэхогенными структурами, пронизанные эхогенными линиями и пунктирными локусами. Жировые дольки имеют многогранную или элиптоидную форму. Ткань, представляющая маммарную зону, состоит из тесно связанных паринхиматозных структур и соединительной ткани. В общем, эта зона на УЗИ молочных желез является гиперэхогенной с небольшими участками гипоэхогенной жировой ткани. На узи молочных желез у лактирующих женщин маммарная зона среднеэхогенна стакими же включениями жира низкой эхогенности. Гипоэхогенные линейные ветвящиеся структуры при узи молочных желез на фоне гиперэхогенной маммарной зоны – протоки. Ширина протоков в норме на узи молочных желез от 1 до 2 мм, они не имеют расширений, к периерии молочной железы могут равномерно суживаться. Исключением являются молочные синусы, которые расширяются непосредственно в позадисосковом регионе.
Ненормальная картина при УЗИ молочных желез наблюдается при наличии доброкачественных и злокачественных образований молочной железы.
Доброкачественные образования при УЗИ молочных желез
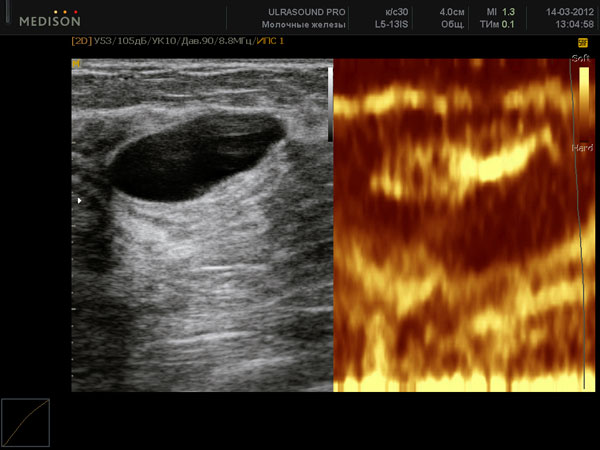
Доброкачественные образования молочной железы подразделются на кистозные и солидные.
Кисты молочночной железы бывают:
Часто кисты являются компонентом фиброзно-кистозной мастопатии (дисплазии) молочных желез. Фиброзно-кистозная мастопатия – наиболее выявляемое состояние при УЗИ молочных желез у женщин репродуктивного возраста. Поводом для обращения на УЗИ молочных желез чаще всего является болевой синдром. При мастопатии характерным признаком УЗИ молочных желез является уплотнение соединительной ткани, умеренное расширение протоков молочных желез, наличие мелких кист. Эти проявления у каждой женщины абсолютно индивидуальны.
Солидные доброкачественные образования при УЗИ молочных желез:
Злокачественные образования молочных желез (рак молочной железы на УЗИ)
Когда делать УЗИ молочных желез
УЗИ молочных желез рекомендуется выполнять, придерживаясь определенных дней менструального цикла, если женщина не применяет гормональные контрацептивы и не находится в периоде менопаузы. Дни цикла для УЗИ молочных желез с 8 по 14 являются наиболее предпочтительными. Если женщина уже не имеет менструаций, либо она применяет гормональную контрацепцию любого вида день цикла для проведения УЗИ молочных желез не имеет значения.
Симптомы, при которых необходимо провести УЗИ молочных желез:
Подготовка к УЗИ молочных желез
Специальнаяподготовка не требуется. Профилактический осмотр молочных желез проводят в первую фазу цикла. При обнаружении тревожных симптомов, перечисленных выше, УЗИ молочных желез проводится в ближайшее время.
УЗИ молочных желез рекомендуется делать всем без исключения женщинам 1 раз в год в качестве профилактического скрининга. Узи молочных желез – абсолютно безопастный и информативный вид диагностики состояния молочной железы и исключения риска рака молочной железы. Возрастные рамки применения именно УЗИ молочной железы для исключения рака молочной железы перестали быть ограничены 35 годами женщины с появлением высокоразрешающей аппаратуры с эффектом эластографии и чувствительного дуплексного сканирования сосудов. Эластография позволяет проводить дифференциальную диагностику образований по их плотности и смещаемости у женщин любого возраста. В нашей клинике установлен современный ультразвуковой сканнер с эластографией, позволяющий провести УЗИ диагностику молочных желез максимально информативно и качественно.
Система BIRADS
При проведении ультразвукового исследования молочной железы в настоящее время в мире широко используется система BIRADS –Breast Imaging And Data System. В этой системе используется определенный лексикон для описания образований в молочной железе и дана четкая классификация поражений молочной железы с потенциальной оценкой вероятности злокачественности ультразвуковых изображений. Благодаря системе BIRADS стало возможно разработать четкие диагностические алгоритмы и рекомендации по дальнейшим методам исследования. В соответствии с узи-феноменами, обнаруженными при исследовании выделяют таке степени по BIRADS
Благодаря данной классификации проведение узи молочной железы становится еще более мощным диагностическим инструментом, а также своебразным диагностическим протоколом, соблюдение которого в конечном итоге позволяет предложить пациенту правильное решение.
Узи или маммография?
Перед врачами и пациентками часто встает вопрос, что информативней : узи или маммография. Несмотря на то, что маммография является достаточно точным методом исследования при проведении плановых осмотров и при обнаружении образований в молочной железе, ее информативность в некоторых случаях бывает ограничена. Такие проблемы возникают у женщин с плотной тканью молочной железы. Плотность может быть низкая, умеренная и высокая. У пациенток с высокой плотностью тканей молочной железы чувствительность маммографии снижена. То есть при исследовании возможны ложноотрицательные результаты. В этом случае повышенной плотности тканей при маммографии не видно очаговых поражений из-за того, что они сливаются с плотной тканью железы на снимках. В то же время, у таких женщин при помощи узи можно обнаружить изменения, недоступные при маммографии. Таким образом узи молочной железы актуально и информативно не только в возрасте до 40 лет, но и у женщин более старших возрастных категорий. Поэтому даже при хороших результатах маммографии, проведение узи молочной железы считается целесообразным.
Эластография и узи молочной железы
Возможности узи молочной железы в нашей клинике расширены благодаря применению опции эластоскан на аппаратуре экспертного класса. Эластография это ультразвуковой аналог пальпации. При пальпации врач ощупывает образование и делает выводы о его консистенции. При ультразвуковой эластографии производится нажатие датчиком на исследуемую область. Структуры с повышенной плостностью отличаются снижением эластичности и окрашиваются в особый цвет. Как правило повышенная плотность присуща злокачественным образованиям. Кроме того эластография позволяет получить информацию о контурах и форме очагового образования в молочной железе.
Доброкачественные заболевания молочной железы – мастопатия
Доброкачественные заболевания молочных желез являются наиболее распространенными болезнями репродуктивной сферы у женщин, характеризующимися широким спектром процессов, соответствующих этиологии, патогенезу, морфологии и клиническим проявлениям. Отличительная особенность структуры молочной железы выражается нечетким различием между физиологическими и патологическими изменениями, так как отличие строения молочных желез связано с широкой вариабельностью в соответствии с возрастом, состоянием репродуктивной системы, гормональным гомеостазом, периодом менструального цикла. Мастопатия считается болезнью двадцать первого столетия. Самое распространенное заболевание молочных желез — это мастопатия, встречающаяся, согласно медицинской статистике, у 30–80 % женщин. Как правило, наиболее часто мастопатией болеют женщины в возрасте 30–50 лет. Врачи доказали, что женщины, страдающие мастопатией, в 3-5 раза чаще сталкиваются с раком молочной железы. Именно поэтому женщинам нельзя откладывать момент лечения доброкачественных заболеваний молочной железы.
Появление мастопатии может произойти в любом возрасте. Сначала она протекает абсолютно бессимптомно или демонстрирует острую клиническую картину. Независимо от того, как себя проявляет мастопатия, надо немедленно обращаться ко врачу, если были замечены первые признаки заболевания. Лечение мастопатии на начальной стадии всегда считается более эффективным.
Мастопатия приводит к патологическим изменениям структуры молочной железы: происходит активное разрастание альвеолы, молочных протоков и соединительной ткани; начинают преобладать фиброзные и кистозные компоненты в тканях молочных желез; фиксируется появление узловых или диффузных уплотнений.
Причины мастопатии
Развитие мастопатии объясняется чаще всего нарушением метаболизма эстрогенов, являющихся женскими половыми гормонами. Влияние ферментов способствует изменением эстрогенов, которые трансформируются в «хорошие», «плохие» или даже «опасные». «Плохие» эстрогены обладают онкогенным потенциалом и могут развить доброкачественные опухоли. «Опасные» эстрогены приводят к повреждениям клеток ДНК, что вызывает раковые образования. Организму здоровой женщины необходимо самостоятельно поддерживать правильный метаболизм эстрогенов. Но в связи с отсутствием правильного питания, курением, малоподвижным образом жизни, лишним весом, длительным бесконтрольным приёмом гормональных контрацептивов, стрессами, экологическим неблагополучием, происходит сбой в обмене эстрогенов.
Симптомы мастопатии
Первые стадии развития мастопатии характеризуются болезненными ощущениями в груди перед наступлением менструации. Женщина ощущает набухание груди, белье становится тесным и неудобным. Напряженное и болезненное состояние в молочных железах исчезает только через несколько дней после того, как наступила менструации. Данной этап называют «мастодинией».
Если женщиной были замечены такие симптомы, и она ничего не предприняла, со временем она столкнется с усилением боли, которая превратится в постоянную и будет отдавать в подмышечную область, плечо и руку. В тканях грудной железы произойдет формирование доброкачественных уплотнений, и такое состояние уже является «мастопатией».
КЛАССИФИКАЦИЯ ФОРМ МАСТОПАТИИ
В медицине традиционным является выделение диффузных и узловых изменений в груди, отражающихся на рентгенографическом, морфологическом, УЗИ обследованиях. В соответствии с общей классификацией кистозно-фиброзную мастопатию можно дифференцировать на диффузную, когда наблюдается преобладание железистого компонента (аденоза); диффузную, когда преобладает фиброзный компонент (фиброзная мастопатия); диффузную, когда отмечается преобладание кистозного компонента; смешанную; узловую мастопатию.
ДИФФУЗНАЯ МАСТОПАТИЯ
С такими доброкачественными видоизменениями ткани молочной железы женщины сталкиваются часто. В связи с болезнью изменяется структура, и происходит нарушение нормы в соотношении компонентов тканей. Изменения диффузного характера считаются первой стадией мастопатии. На этой стадии нарушается норма строения протоков и возникают незначительные кисты.
МАСТОПАТИЯ С ПРЕОБЛАДАНИЕМ ЖЕЛЕЗИСТОГО КОМПОНЕНТА
Данная форма характеризуется сильно дифференцированной и неограниченной гиперплазией железы. Женщина ощущает боль, по всей железе либо на отдельных ее участках фиксируются нагрубания и диффузные патологические уплотнения. Иногда это состояние может проявляться во время полового созревания либо у беременных женщин на ранних сроках. В этих случаях чаще всего проблема проходит сама собой.
ФИБРОЗНАЯ МАСТОПАТИЯ
Данная форма мастопатии выражается в особенных патологических изменениях, связанных с соединительной тканью железы. Фиброзный тип мастопатии характеризуется пролиферацией тканей в протоках железы с сужением просвета. При фиброзной мастопатии может произойти наступление полной или частичной облитерации. Фиброзная мастопатия предполагает болезненность. В ходе ощупывания желез врачом часто обнаруживаются тяжистые и уплотненные области. На рентгенографическом снимке фиброзную мастопатию можно определить в виде пластов уплотненных гомогенных областей.
КИСТОЗНАЯ МАСТОПАТИЯ
В данном случае заболевание характеризуется наличием многочисленных кист — образований с эластичной консистенцией. Кистозная мастопатия связана с болезненностью, усиливающейся пере началом менструации, что считается главным признаком болезни. Морфологически кистозная мастопатия имеет специфический вид. Появление кист происходит из атрофированных долек и расширенных протоков. Рисунок на рентгеновском снимке при кистозной мастопатии напоминает крупные петли.
СМЕШАННАЯ МАСТОПАТИЯ
Смешанная форма мастопатия предполагает, что одновременно возникают и кисты, и уплотнения. На фоне диффузных изменений определяются узлы. Клинически смешанная мастопатия подразумевает болезненность, наличие уплотнений в железе, выделения из сосков. Перед наступлением менструации болезненность становится сильнее.
УЗЛОВАЯ МАСТОПАТИЯ
Узловая разновидность мастопатии характеризуется появлением единичных узлов (кист, папиллом, фиброаденом). Узловая мастопатия выражается в патологическом росте соединительной ткани. Возникновение узловой мастопатии происходит при уже имеющейся фиброзной мастопатии. Клинически узловая мастопатия сопровождается болезненными состояниями, часто появляющимися выделениями из сосков.
Лечение
Направление лечения мастопатии выбирается индивидуально для каждой пациентки, в соответствии с причиной развития болезни, данных обследования и анализов крови. При необходимости пациентке надо проконсультироваться с неврологом, гинекологом, эндокринологом, терапевтом. Также в случае, если было выявлено узловое образование, может быть рекомендовано оперативное лечение в онкологическом отделении и гистологическое исследование удаленного участка молочной железы.
Запишитесь на прием, позвонив по номеру телефона Волгограда +7 (8442) 52-03-03 или онлайн.