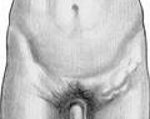
что такое паховая гранулема у женщин
Паховая гранулема: причины, симптомы, лечение
» data-image-caption=»» data-medium-file=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2019/05/Pahovaya-granulema.jpg?fit=450%2C300&ssl=1″ data-large-file=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2019/05/Pahovaya-granulema.jpg?fit=826%2C550&ssl=1″ />
Паховая гранулема – это термин, определяющий венерическую болезнь, которую вызывают тельца Донована (вследствие этого болезнь часто называют донованоз).
Суть заболевания заключается в том, что определенная бактерия, являющаяся возбудителем, проникает в дерму (кожу) и подкожную клетчатку, в результате чего там образуются гранулематозные инфильтраты.
Заразиться этой опасной болезнью в нашей стране можно от носителя, который, в свою очередь, привез донованоз из путешествия по тропическим или субтропическим странам, где у него были незащищенные половые контакты.
Симптомы заболевания
Паховая гранулема может появиться у представителей обоих полов. К сожалению, обнаружить ее непосредственно после заражения невозможно. От нескольких суток до нескольких месяцев (именно такими сроками специалисты описывают инкубационный период заболевания) зараженный не подозревает о попадании в организм бактерии, при этом передавая ее всем своим половым партнерам.
Такой разброс во времени специалисты объясняют двумя факторами: состоянием иммунной системы самого больного и активностью бактерии на момент попадания ее в организм. За средний срок инкубации болезни принято считать 30 дней.
После истечения инкубационного периода проявляются первые признаки заболевания. В том месте, где бактерия проникла в организм, появляются пятна ярко-розового цвета, которые затем становятся ярко-красными папулами. С течением времени папулы увеличиваются в размере, достигая к концу второй недели с момента появления диаметра до 4 см.
Если терапия на этом этапе не назначена и заболевание прогрессирует, папулы начинают покрываться язвами: ярко-красными мягкими бархатистыми образованиями с зернистым дном, неровными и слегка приподнятыми краями. Язвы могут быть и поверхностными, и достаточно глубокими, но в обоих случаях характеризуются сильным неприятным запахом. Зафиксированы случаи изъязвления тканей до кости, с разрушением мышц.
С развитием заболевания образуются новые язвы, захватывающие все большую площадь половых органов, промежности, лобковой области, паховых складок, внутренней поверхности бедер. При такой неприятной картине общее состояние больных, тем не менее, остается стабильным: у них не повышается температура, нет слабости и головной боли.
Формы паховой гранулемы
Помимо описанной выше язвенной формы, существует еще несколько типов данного заболевания:
Язвы со временем могут затягиваться и без лечения, однако это не свидетельствует о выздоровлении.
Если не провести своевременную терапию, вместо устранившихся очагов будут возникать все новые. Причем не обязательно с коротким промежутком времени: иногда паховая гранулема рецидивирует с периодичностью раз в три-четыре года.
Лечение донованоза
Лечение паховой гранулемы проводится исключительно у дерматолога. Даже обследование, заключающееся в гистологическом исследовании участка ткани из изъязвленного очага, проводится в специальной лаборатории.
Если диагноз подтверждается, пациенту назначают лечение, заключающееся в назначении антибактериальных препаратов широкого спектра действия на протяжении нескольких недель.
При этом нужно обследовать (а при необходимости – госпитализировать) всех тех партнеров, с которыми у больного были половые контакты на протяжении двух месяцев до появления первых симптомов.
Прогноз лечения при соблюдении всех условий благоприятен, а вот отсутствие терапевтических мероприятий способно привести к стенозу уретрального, заднепроходного и других отверстий.
Также у мужчин нелеченный донованоз может спровоцировать фимоз, некроз полового члена, слоновость, а у женщин – псевдослоновость. У больных обоих полов такое заболевание может перейти в онкологию.
Донованоз (паховая гранулема), мягкий шанкр, венерическая лимфогранулема – симптомы и лечение
» data-image-caption=»» data-medium-file=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/08/Донованоз-паховая-гранулема-мягкий-шанкр.jpg?fit=450%2C300&ssl=1″ data-large-file=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/08/Донованоз-паховая-гранулема-мягкий-шанкр.jpg?fit=825%2C550&ssl=1″ />
Донованоз (паховая гранулема, венерическая гранулема) — это классическое заболевание, хронического течения, передающееся половым путем. Оно вызывается бактерией Klebsiella granulomatis (ранее называвшейся Calymmatobacterium granulomatis). Эндемически встречается в слаборазвитых странах тропических и субтропических регионов. В Соединенных Штатах инфицирование чернокожих в семь раз чаще, чем инфицирование белых. Чаще всего страдают люди, живущие в плохих социально-экономических условиях.
Klebsiella granulomatis – грамотрицательная бактерия, принадлежащая к семейству Enterobacteriaceae. Проникая через кожу, она вызывает воспалительную реакцию, которая может привести к разрушению инфицированной ткани. Как часть воспалительного очага, бактерии локализуются внутри клеток тканевых макрофагов (тельца Донована). Тельца Донована названы в честь Чарльза Донована. Он первый их обнаружил.
Бактерии является неотъемлемой частью физиологической флоры кишечника и могут очень легко передаваться в область гениталий при аутоинокуляции или половом акте.
Первое известное название этого состояния было «язва серпигинозная», датируемое 1882 годом. Правильный клинический термин, используемый сегодня для обозначения донованоза, – «паховая гранулема». Гранулема – это тип воспалительной реакции, возникающая в результате травмы или инфекции.
Инкубация и симптомы донованоза
Инкубационный период – время от заражения до появления первых симптомов – большой и длится от 10 до 40 дней. Проявляется появлением небольших безболезненных узелков в области наружных половых органов (вульвы, полового члена).
Впоследствии кожа над изменением разрывается и возникает изъязвление гранулематозного дна. Оно распространяется путем аутоинокуляции и поражает область промежности, анальную область и пах. Обычно язвы безболезненны и относительно чисты. Также часто присутствует паховая лимфаденопатия – увеличение паховых лимфатических узлов.
Диагностика донованоза
Диагноз ставится на основании:
Лечение донованоза
Лечение антибиотиками очень эффективно. Вот почему заболеваемость этим классическим заболеванием, передающимся половым путем, в развитых странах очень низка (в США регистрируется около сотни случаев в год), в отличие от слаборазвитых регионов, где доступность антибиотиков ограничена.
Лечение обычно проводится следующими антибиотиками:
Хотя улучшения состояния проявляться после первой недели приема антибиотиков, но лечение следует провести полностью, чтобы уменьшить количество рецидивов.
Эффективные профилактические меры включают:
Ulcus molle (шанкроид, мягкий шанкр)
Ulcus molle – это классическое заболевание, передающееся половым путем, вызываемое бактерией Haemophilus ducreyi. Обычно встречается в тропиках – в Африке, Азии, Центральной и Южной Америке. Заболевание встречается у мужчин в 20 раз чаще, чем у женщин. Шанкроид особенно важен в контексте ВИЧ (СПИДа), учитывая высокую заболеваемость обоими заболеваниями в Африке.
Haemophilus ducreyi – грамотрицательная бактерия палочковидной формы. В культуре клеток она имеет вид многорядных цепочек.
Клиническая картина шанкроида
Инкубация (время от заражения до появления симптомов) обычно составляет 3-5 дней. На месте проникновения появляется небольшое пятно. На нем на следующий день образуется пустула (гнойный пузырек), он через несколько часов разрывается, и образуются небольшие язвочки с заполненным гноем дном. Язвочки болезненны на ощупь, а окружающая их кожа часто бывает эритематозной и отечной (красная и опухшая). Новые язвы вокруг первичной язвы могут возникать в результате передачи инфекции вручную (аутоинокуляция). Так называемое целующиеся язвы, расположенные друг напротив друга. Более чем у 50% пациентов региональная лимфаденопатия (увеличение лимфатических узлов) возникает в течение 7 дней.
Места, предрасположенные к изъязвлению
У пациентов, одновременно страдающих чесоткой или генитальным герпесом, может возникнуть 50 – 60 язв одновременно.
Осложнения шанкроида
В случае сопутствующего инфицирования возбудителем сифилиса (Treponema pallidum) помимо мягкой язвы возникает уплотнение, являющееся основным свойством сифилитической язвы.
То есть осложнения возникают при вторичной бактериальной инфекции. В клинической картине могут сопровождаться сильным кровотечением и разрушением половых органов.
Диагностика шанкроида
Он устанавливается на основании анамнеза (пребывание в тропиках) и клинической картины.
Подтверждается результатами анализа (данными о возбудителе в пробе со дна язвы):
Лечение шанкроида
При назначении терапии следует учитывать, что чувствительность Haemophilus ducreyi к антибиотикам различается в разных географических регионах.
Наиболее эффективным считается цефтриаксон. Он вводится однократно внутримышечно.
Альтернативными препаратами являются азитромицин per os, триметоприм / сульфаметоксазол per os, эритромицин per os в течение 7 дней.
Пациентам рекомендуется госпитализация, так как отдых предотвращает возникновение лимфаденопатии.
Сексуальных партнеров следует лечить одновременно с одним из упомянутых терапевтических методов.
Венерическая лимфогранулема – причины, симптомы и лечение
Венерическая лимфогранулема – классическое заболевание, передающееся половым путем, вызываемое бактерией Chlamydia trachomatis. Встречается в тропических и субтропических регионах.
Венерическая лимфогранулема – причины
Chlamydia trachomatis – облигатная внутриклеточная грамотрицательная бактерия. Она принадлежит к семейству Chlamydiaceae. Выделяют несколько серотипов (вариант) этой бактерии:
Венерическая лимфогранулема – симптомы
Венерическая лимфогранулема встречается у мужчин в пять раз чаще, чем у женщин. Заболевание характеризуется относительно длительным инкубационным периодом (время от заражения до появления первых симптомов), составляющим две недели и более.
На наружных половых органах появляется первичное, часто очень маленькое язвенное поражение. Сопровождается региональным увеличением лимфатических узлов. Увеличенные лимфатические узлы в паховой области часто сливаются и могут образовывать свищи (свищ – неестественный узкий канал, соединяющий патологический очаг или орган с поверхностью кожи или слизистых оболочек, либо двумя или более органами вместе).
Венерическая лимфогранулема – осложнения
Поздние осложнения могут возникнуть через несколько лет после первичного поражения:
Венерическая лимфогранулема – диагностика
Устанавливается на основе:
анамнеза, например, пребывание в тропиках;
подтверждение диагноза – наличие хламидиоза в мазке из гноя, прямая иммунофлюоресценция или серология – положительный результат через три недели после начала заболевания;
ulcus molle – увеличенные регионарные лимфатические узлы присутствуют, но почти никогда не образуются свищи.
Венерическая лимфогранулема – лечение
В лечении используются антибиотики. Например, доксициклин. Его принимают внутрь в течение 21 дня. Альтернативами являются эритромицин и сульфометоксазол-триметоприм.
Донованоз (паховая гранулема)
Венерической гранулемой болеют только люди.
Что провоцирует / Причины Донованоз (паховой гранулемы):
Возбудитель венерической гранулемы (Calymmatobacterium granulomatis) был открыт в 1905 году в Мадрасе ирландским врачом Ч. Донованом. Поэтому Calymmatobacterium granulomatis иногда называют тельцами Донована.
Симптомы Донованоз (паховой гранулемы):
Типичная донованозная язва представляет собой увеличивающую массу грануляций, напоминает опухоль, имеет зубчатые или волнисты края и резко отграничена от окружающей кожи. Она обычно мягкая на ощупь, но окружающая кожа может быть отёчна и утолщена, сочного ярко-красного цвета, дно чистое, с серозным отделяемым. При вторичной инфекции язва имеет «грязный» вид, покрыта струпьями и некротическими массами. Донованозные язвы медленно растут по периферии. Выделения из язв скудные, серозно-гнойные, иногда с примесью крови, имеют характерный зловонный запах. Процесс протекает сравнительно без болезненно, аденопатия незначительна, общее состояние больного не нарушае ся. В результате аутоинокуляции или переноса заразного материала pуками на участки кожи, могут появиться несколько дополнительных язв. Второе место по частоте занимает донованоз полости рта. Он отличается болезненностью, в процесс вовлекаются зубы. При экстрагенитальном донаванозе поражаются губы, дёсна, щёки, нёбо, глотка, гортань, нос, шея, грудь. Системный донованоз, поражающий кости, суставы, печень и селезёнку, возникает редко.
В зависимости от особенностей клинического течения и преобладания того или иного симптома заболевания различают несколько клинических, вариантов донованоза: язвенный, веррукозный, цветущий, некротическuй, склерозирующий, слизистый, смешанный.
Язвенная форма донованоза встречается наиболее часто. Язвы в области половых органов могут быть одиночными или множественными и отличаются склонностью к развитию вегетаций, серпигинирующему росту, распространению в паховую область. Язвенные формы заболевания подразделяются на следующие разновидности: язвенно-вегетирующая, серпигинозно-язвенная, язвенно-проникающая, рубцово-келоидная.
Характерной чертой двух первых разновидностей является тенденция к развитию вегетаций или серпигинирующему росту и распространению в области паховых складок. Язвенно-проникающая форма чаще встречается у женщин, имеющих обширные поражения, в результате которых может возникать эстиомен, как при поздней стадии венерической лимфопатии. При рубцово-келоидной разновидности отмечена тенденция к образованию обширных келоидных рубцов.
Веррукозная форма характеризуется появлением на дне безболезненных язв достаточно выраженных, бледно-розового цвета, легко кровоточащих бородавчатых разрастаний. Выделяющийся в скудном количестве экссудат засыхает с образованием серозно-кровянистых, плотно пристающих к грануляциям корок. Язва малоболезненная, течение её торпидное. Разновидностями веррукозной формы являются 2 типа: гипертрофический, элефантиазный.
При гипертрофическом типе дно язвы приподнято над окружающей кожей и состоит из крупной, грубой, бледно-розового цвета грануляционной ткани. Язва безболезненна, отделяемое из неё скудное, она увеличивается медленно. Элефантиазный тип характеризуется тенденцией к развитию слоновости наружных половых органов.
Цветущая форма донованоза характеризуется сочными, ярко-красного цвета грануляциями, которые имеют бархатистую, влажную поверхность. Дно язвы резко болезненное. Кожа вокруг язвы отёчна и инфильтрирована. Выделения из язвы серозно-гнойные, имеют специфический неприятный запах. Больные жалуются на боль и нетерпимый зуд в области поражений.
Некротическая форма является наиболее тяжёлой и развивается обычно при хроническом течении донованоза. Она возникает чаще всего в результате осложнения донованозных язв вторичной инфекцией. На фоне хронического течения внезапно возникает острый воспалительный процесс, при котором розовая грануляционная ткань быстро заменяется серо-коричневой некротической с обилием густого отделяемого шоколадного цвета. Клиническая картина некротической формы характеризуется появлением увеличивающейся глубокой язвы с гнойным распадом тканей. Поражения быстро распространяются по периферии вглубь, разрушая ткани вплоть до фасций, мышц и костей. У женщин наружные половые органы, промежность и область заднего прохода могут быть полностью разрушены. У мужчин возможен некроз полового члена вплоть до его полного разрушения. Процесс сопровождается лимфангитом и лимфаденитом. Появляются симптомы общего недомогания: слабость, головная боль, озноб, лихорадка. Может развиться острая вторичная анемия. В результате дальнейшей генерализации процесса возможно метастазирование инфекции в среднее ухо, печень, селезёнку, кости. При несвоевременно начатом лечении, возможно развитие сепсиса со смертельным исходом.
Склерозирующая форма донованоза обусловливает сужение наружного отверстия мочеиспускательного канала, ануса и входа во влагалище. Резко нарушается анатомическое строение женских половых органов, приводящее к их деформации.
Смешанная форма донованоза характеризуется наличием симптомов одновременно нескольких разновидностей заболевания. В зависимости от превалирования тех или иных симптомов, прогноз при данной форме может быть различным.
Осложнения донованоза
Как правило, при вовремя начатом и грамотно проведенном лечении венерической гранулемы (донованоза) прогноз на выздоровление благоприятный, болезнь излечивается полностью.
Если же венерическая гранулема продолжает развиваться без лечения в течение многих лет, то последствия ее могут быть еще более тяжелыми. Среди встречающихся осложнений венерической гранулемы наиболее грозными можно назвать разрушение наружных и внутренних половых органов, развитие слоновости половых органов и даже злокачественное перерождение язв (плоскоклеточный рак).
Прогноз. При своевременно установленном диагнозе и применении антибиотиков прогноз донованоза можно считать благоприятным. В случаях позднего установления диагноза и запоздалого начала лечения возможно развитие обширных некрозов с последующим разрушением не только наружных, но иногда и внутренних половых органов, развитие уродующих Рубцовых изменений (сужения, стенозы ануса, уретры, влагалища), слоновости половых органов. Донованозные язвы подвержены перерождению в плоскоклеточный рак. Иногда после перенесенного донованоза возможно развитие вторичной прогрессирующей анемии.
Диагностика Донованоз (паховой гранулемы):
Лечение Донованоз (паховой гранулемы):
Профилактика Донованоз (паховой гранулемы):
К каким докторам следует обращаться если у Вас Донованоз (паховая гранулема):
Паховый лимфогранулематоз
Паховый лимфогранулематоз (венерическая лимфопатия, болезнь Никола-Фавра, тропический бубон) — хроническое гнойно-воспалительное поражение лимфатических узлов, обусловленное хламидиозной инфекцией. Паховый лимфогранулематоз начинается с образования и заживления эрозии, после чего возникает гнойное воспаление регионарных (чаще паховых) лимфоузлов, заканчивающееся их вскрытием и рубцеванием. В диагностике пахового лимфогранулематоза применяется выявление возбудителя путем бакпосева, ИФА, ПЦР и РИФ; обследования аноректальной зоны и мочеполовых органов пациента. Терапия пахового лимфогранулематоза проводится антибиотиками и иммуномодуляторами. При необходимости осуществляется хирургическое лечение.
Общие сведения
Наибольшее распространение паховый лимфогранулематоз получил в тропическом и субтропическом климате, среди населения Африки, Латинской Америки, Азии и Австралии. Появление случаев пахового лимфогранулематоза в России связывают в основном с широко развитым современным туризмом. Как правило, заболевание наблюдается у лиц в возрасте 20-40 лет, ведущих активную половую жизнь. У мужчин случаи пахового лимфогранулематоза отмечаются чаще, чем у женщин. В основном это моряки, военнослужащие, гомосексуалисты, путешественники.
Причины возникновения
Ранее паховый лимфогранулематоз считался вирусной инфекцией. Однако проводившиеся в венерологии исследования доказали, что возбудителем пахового лимфогранулематоза является бактерия Chlamydia trachomatis, которая также обуславливает развитие хламидиоза.
Заражение паховым лимфогранулематозом происходит как от больного лица, так и от носителя инфекции. Большую эпидемиологическую опасность представляют женщины. У них симптомы пахового лимфогранулематоза развиваются позже, вследствие чего они могут передавать инфекцию, не имея при этом никаких клинических проявлений и не зная, что они инфицированы. Заражение паховым лимфогранулематозом происходит через слизистые или поврежденную кожу половых органов. Наиболее часто имеет место половой путь передачи инфекции, но возможно и контактное заражение через предметы интимного пользования.
Симптомы пахового лимфогранулематоза
Развитие пахового лимфогранулематоза происходит в среднем через 2 недели от момента заражения, но может возникнуть спустя несколько дней или месяцев. В клинической картине заболевания выделяют 3 периода.
Первичный период пахового лимфогранулематоза характеризуется появлением на месте внедрения возбудителя округлой язвы или эрозии (первичный аффект). Ее заживление занимает несколько дней и не оставляет никакого рубца. Поэтому для подавляющего большинства заболевших (более 70%) начало пахового лимфогранулематоза проходит незаметно и не служит поводом для обращения к врачу. Обычно первичный аффект располагается в области наружных половых органов, но может локализоваться в анусе, уретре, прямой кишке. После орального полового контакта аффект может быть обнаружен на слизистой рта, губ, миндалин, гортани.
Вторичный период пахового лимфогранулематоза проявляется через 14-30 дней от первых симптомов заболевания. Он связан с распространением хламидий по лимфатическим путям, приводящим к развитию регионарного лимфангита и лимфаденита. При заражении половым путем имеет место поражение паховых и бедренных лимфатических узлов. При локализации первичного аффекта в области рта и гортани поражаются поднижнечелюстные и шейные лимфоузлы. Поражение лимфоузлов при паховом лимфогранулематозе проявляется ярко выраженными воспалительными признаками: увеличением и болезненностью лимфоузлов, отеком и покраснением кожи над ними. Постепенно узлы превращаются в крупные бугристые опухоли, спаиваются с подлежащими тканями и теряют подвижность.
Со временем происходит гнойное расплавление узлов, сопровождающееся их размягчением, образованием язв и свищей, через которые на поверхность кожи выходит гнойное содержимое. Процесс нагноения может распространяться на подлежащие ткани с поражением кожи (пиодермия), кости (остеомиелит), суставов (гнойный артрит). Период нагноения часто сопровождается нарушением общего состояния пациента: подъемом температуры, ознобом, головной болью, миалгиями и артралгиями. Затем происходит медленное стихание воспалительных проявлений с уменьшением размеров лимфатических узлов и рубцеванием свищей. Однако распространение инфекции на расположенные рядом лимфоузлы приводит к новому обострению пахового лимфогранулематоза. Такое течение заболевания с периодами затихания и обострения может занимать несколько лет. Затем, при отсутствии лечения, паховый лимфогранулематоз переходит в следующую стадию.
Третичный период пахового лимфогранулематоза связан с выраженным нарушением лимфообращения органов малого таза, приводящим к лимфостазу и гениторектальной слоновости с нарушением функционирования органов малого таза. В этом периоде пахового лимфогранулематоза могут наблюдаться хронически протекающие изъязвления органов малого таза (влагалища, уретры, прямой кишки), приводящие к образованию свищей влагалища, пузырно-прямокишечных свищей. Локализация изъязвлений в мочеиспускательном канале может сопровождаться стриктурами уретры с затрудненным мочеиспусканием или недержанием мочи. При поражении прямой кишки возможно развитие язвенного колита, парапроктита, кишечной непроходимости.
Диагностика пахового лимфогранулематоза
Выявление возбудителя пахового лимфогранулематоза проводят путем бакпосева отделяемого уретры, влагалища, прямой кишки, пунктата лимфоузла. Также применяют ПЦР-исследование на хламидии, ИФА и РИФ. Биопсию лимфатического узла в области поражения производят с целью гистологического исследования для исключения его злокачественного метастазирования.
Для оценки состояния органов малого таза и исключения лимфаденитов другой этиологии при подозрении на паховый лимфогранулематоз венерологу необходимы заключения смежных специалистов: гинеколога, уролога, проктолога, лимфолога; данные гинекологического осмотра, кольпоскопии, уретроскопии, ректороманоскопии, УЗИ органов малого таза, УЗДГ лимфатических сосудов малого таза.
Дифференциальную диагностику пахового лимфогранулематоза проводят с паховым лимфаденитом, генитальным туберкулезом, вторичным сифилисом, метастазами злокачественных опухолей в лимфатические узлы при раке ануса, прямой кишки, полового члена, яичка, влагалища.
Лечение пахового лимфогранулематоза
Антибиотикотерапия пахового лимфогранулематоза осуществляется тетрациклинами, макролидами или фторхинолонами. Лечение сочетается с общеукрепляющей и иммуномодулирующей терапией. В запущенных случаях пахового лимфогранулематоза, при образовании свищей, стриктур уретры или развитии кишечной непроходимости, требуется хирургическое вмешательство.