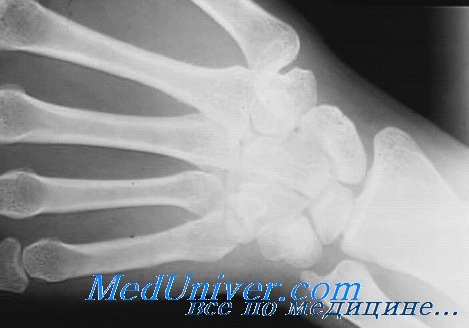
что такое остеолиз костной ткани
Остеолиз (злокачественный, воспалительный)
Остеолиз (злокачественный, воспалительный) – что это, симптомы, лечение, прогноз
Остеолиз – это процесс разрушения костной ткани. В результате в костях образуются полости. Изменения коснутся отдельных участков, а не всего скелета. Существует несколько причин остеолиза – злокачественная, воспалительная и стрессовая. Симптомами остеолиза костей при метастатическом раке являются сильная боль, затрудненное движение и сенсорные нарушения. Прогноз неблагоприятный, остеолиз свидетельствует о прогрессировании новообразований. Лечение заключается в применении лекарств, подавляющих деминерализацию костей.

Что такое остеолиз и как он формируется?
Остеолиз (англ. Osteolysis ) – это процесс очаговой чрезмерной деградации костной ткани, приводящей к образованию полостей в костях. В отличие от остеопороза или остеомаляции (размягчение костей) изменения не затрагивают весь скелет и не являются результатом гормональных нарушений, а ограничиваются областями, где кость локально поражена неблагоприятным фактором.
За остеолиз костей несут ответственность специализированные клетки, называемые остеокластами, или клетки kościogubnymi, также встречающиеся у здоровых людей. В нормальных условиях они разрушают костную ткань, но не приводят к дефектам костей. Их активность уравновешивается так называемыми остеобласты (клетки, образующие кость), производящие новые костные компоненты. Благодаря взаимодействию этих двух типов клеток скелет постоянно восстанавливается, сохраняя свою устойчивость к механическим повреждениям.
При остеолизе костей баланс между действием остеокластов и остеобластов нарушается. Первые становятся чрезмерно стимулируемыми и начинают преобладать, что приводит к чрезмерной резорбции и повреждению костей.
Причины и виды остеолиза – злокачественный, воспалительный.
Воспалительный остеолиз возникает в результате хронического воспаления костей и суставов, вызванного системным заболеванием, инфекцией или наличием инородного тела, такого как суставной имплант. Его наиболее частые причины включают ревматоидный артрит, псориатический артрит, пародонтит и состояние после имплантации эндопротезов суставов.
Примером остеолиза, вызванного хроническим стрессом, давлением на кость является так называемый дистальный остеолиз ключицы. Чаще всего встречается у людей, профессионально поднимающих тяжести, подвергающихся постоянному давлению на ключично-плечевой сустав. Другой пример – потеря костной массы вокруг одонтогенных кист верхней или нижней челюсти.
Неопластический остеолиз – метастазы в кости
Остеолитический очаг в костях чаще всего обнаруживается при таких новообразованиях, как:
Более того, смешанные, т.е. как остеолитические, так и остеосклеротические метастазы в кости, часто обнаруживаются при раке груди, плоскоклеточном раке и новообразованиях желудочно-кишечного тракта.
Скелетная система занимает третье место по распространенности метастазов опухолей после печени и легких. Подавляющее большинство из них находится в позвоночнике. По статистике, метастатические вспышки встречаются примерно в 5 процентах случаев. онкологические больные. Более чем в половине случаев поражения касаются грудного отдела позвоночника и локализуются в телах позвонков или эпидуральной анестезии (над твердой мозговой оболочкой спинного мозга).
Неопластический остеолиз – симптомы и диагностика
Лабораторные тесты иногда показывают гиперкальциемию (высокий уровень кальция в крови) и изменения в анализе крови, вызванные аплазией костного мозга – обычно лейкопению (слишком мало лейкоцитов) или панцитопению (недостаточность всех анализов крови). Также могут быть патологические переломы костей на месте остеолитического очага.
Диагностика метастазов рака в кости основывается в основном на визуализирующих исследованиях, таких как компьютерная томография, магнитно-резонансная томография и сцинтиграфия. Остеолитические изменения обычно не видны при обычном рентгенологическом исследовании, но могут быть выполнены при подозрении на патологические переломы. Также полезны лабораторные анализы, особенно анализ периферической крови и концентрация кальция и других маркеров обмена костной ткани в крови (например, костная фракция щелочной фосфатазы или остеонектина).
Неопластический остеолиз – прогноз и время выживания
Наличие метастазов рака в кости указывает на распространение рака и его высокую стадию. На этом этапе обычно невозможно полностью вылечить пациента, а лишь замедлить развитие болезни и предотвратить неприятные недуги. Срок выживания с момента обнаружения метастатического очага во многом зависит от типа опухоли.
Больные диссеминированной меланомой или раком легкого или мочевого пузыря живут в среднем 6 месяцев, раком почек – 12 месяцев, а раком груди – 20 месяцев. Наилучший прогноз имеют пациенты с запущенными новообразованиями щитовидной железы – средняя выживаемость составляет 4 года.
Неопластический остеолиз – лечение
Лечение остеолитических метастазов в кости направлено на замедление роста опухоли и сопутствующей потери костной массы, а также на облегчение боли. Первая цель достигается введением препаратов из группы бисфосфонатов, ингибирующих деминерализацию скелета, и деносумаба – моноклонального антитела, останавливающего активацию остеокластов. Лучевая терапия является методом выбора при локализованной раковой боли.
Показания к хирургическому вмешательству и хирургическому вмешательству ограничены и включают давление на спинной мозг или крупные периферические нервы, а также переломы длинных костей или тазобедренного сустава. В случае сопутствующих метастазов в другие органы иногда применяют химиотерапию или гормональную терапию.
Невролог высшей квалификационной категории (стаж работы 14 лет), врач нейрофункциональной диагностики (стаж работы 12 лет); автор научных публикаций по вертеброневрологии; участникнаучных конференций по неврологии и функциональной диагностике всероссийского и международного значения.
Что такое остеолиз костной ткани
Дегенеративно-дистрофическая деструкция. При ней замещающим субстратом является фиброзная, неполноценная остеоидная ткань с участками кровоизлияний и некроза, окрашенными в темно-коричневый цвет (бурая опухоль). К этой группе деструкции относятся: киста, гиганто-клеточная опухоль (остеобластокластома) и множественные кисты при болезни Реклингаузена. Рентгенологическая картина при этих процессах проявляется наличием деструктивного симптомокомплекса.
При солитарной кисте выявляется единичный круглый очаг или фокус деструкции округлой формы, окаймленный со всех сторон склеротизированной костной каемкой, иногда имеющей крупноячеистый рисунок из-за наличия внутренних перекладин.
Отличие болезни Реклингаузена от солитарной кисты только в том, что первая имеет множественность поражений и в деструктивных очагах чаще не бывает перекладин, т. е. полости большей частью с однородным рисунком.
При гигантоклеточной опухоли (остеобластокластоме) будет выявляться одиночный крупный фокус деструкции в метаэпифизарном отделе кости с множественными крупными ячейками (в виде мыльных пузырей) — ячеистая форма; или в виде краевого деструктивного дефекта с четко ограниченными контурами — литическая форма остеобластокластом.
Деструкция от вытеснения. При ксантоматозе, главным образом в плоских костях, особено в черепе, будут выявляться множественные очаги деструкции в виде сплошных дефектов с изъязвленными контурами различной формы и величины без признаков периостальной реакции.
Рентгенологическая картина остеолиза такая же, как и при деструкции, она проявляется просветлениями различной формы и величины. Характерная особенность остеолиза в его локализации, т. к. остеолизу подвергаются самые периферические и свободные участки скелета: ногтевые отростки, суставные концы костей, а деструкция располагается в любом отделе кости. При остеолизе рассасывается вся кость: корковый слой, губчатая кость и субхондральная пластина.
Патоморфологической основой остеонекроза является гибель костных клеток при сохранении плотного промежуточного вещества, в связи с чем плотные элементы в некротическом участке преобладают, и на единицу веса мертвой кости минерального остатка приходится больше, чем живой. Некроз участка кости наступает в результате недостаточного или полного прекращения кровоснабжения, а живая костная ткань, окружающая омертвевший участок, обычно гиперемирована и процессы всасывания в ней усилены по сравнению с нормой.
Различают септический и асептический остеонекрозы. Асептические некрозы наблюдаются при остеохондропатиях или деформирующих артрозах, при тромбозах и эмболиях, возникающих у работников определенных профессий (кессонщиков, водолазов, высотников).
Остеолиз
Рубрика МКБ-10: M89.5
Содержание
Определение и общие сведения [ править ]
Синонимы: болезнь Горхема, синдром Горхема, идиопатический массивный остеолиз, прогрессрующий массивный остеолиз, болезнь исчезающих костей
Болезнь Горхема-Стаута является редким заболеванием с массивным остеолизом, сопровождаемым пролиферацией и расширением лимфатических сосудов. Болезнь Горхема-Стаута может поражать любую кость организма, может поражать одну кость или несколько. Симптомы при ианифестации зависят от локализации поражения, наиболее распространенным симптомом является локальная боль. Болезнь может быть обнаружена после патологического перелома.
На сегодня около 300 случаев патологии были зарегистрированы в литературе. Болезнь Горхема-Стаута не имеет четкого расового, гендерного (соотношение мужчины: женщины 1,6: 1) или географического распределения.
Этиология и патогенез [ править ]
Этиология болезни Горхема-Стаута все еще не известна. Патологический процесс представляет собой доброкачественную сосудистую пролиферацию эндотелиальных каналов, прилегающих к кости или внутри нее, что приводит к выраженному истончению костной трабекулы за счет резорбции остеокластами и замене костной ткани фиброзом. Образцы тканевй положительны на лимфатические маркеры эндотелиальных клеток, что указывает на то, что болезнь Горхема-Стаута является дефектом лимфангиогенеза.
Болезнь Горхема-Стаута возникает спорадически.
Клинические проявления [ править ]
Остеолиз: Диагностика [ править ]
Диагноз болезнь Горхема-Стаута основан на рентгенологических данных, выявляющих прогрессирующий остеолиз и разрушении кортикального слоя. Магнитно-резонансная томография показывает полную резорбцию костной ткани и замещение ее инфильтративной мягкой тканью, которая имеет низкую интенсивность сигнала при T1-взвешенном изображении и высокую интенсивность сигнала при T2 с интенсивным усилением контрастного изображения. Иммуногистохимические маркеры лимфатических эндотелиальных клеток (LYVE-1, podoplanin / D2-40) выявляют наличие лимфатических сосудов в медуллярных и кортикальных областях костей и в пораженных мягких тканях. Повреждения ребер не должны подвергаться биопсии, так как эта процедура может вызвать рефрактерный хилезный выпот.
Дифференциальный диагноз [ править ]
Дифференциальный диагноз болезни Горхема-Стаута включает генерализованное лимфатическое нарушение (основным отличительным признаком является прогрессирующий остеолиз, наблюдаемый при болезни Горхема-Стаута), доминантный вариант акроостеолиза, мультицентровой карпотарзальный остеолиз с нефропатией или без нее, аутосомно-рецессивный карпотарзальный остеолиз, наследственную сенсорную и вегетативную нейропатию 2 типа, липогранулематоз Фарбера, синдром Торга-Винчестера и идиопатический фалангеальный акроостеолиз. Следует также исключить другие возможные причины остеолиза, такие как инфекция, рак (первичный или метастатический), воспалительные или эндокринные расстройства.
Остеолиз: Лечение [ править ]
Лечение болезни Горхема-Стаута включает в себя бисфосфонаты и/или интерферон альфа 2b, сиролимус для стабилизации прогрессирования заболевания и поддерживающую терапию для купирования хилоторакса (плевротомия, плевродезис, торацентез и торакальная канальцевая эмболизации или лигирование) или стабилизации положения пораженных участков скелета. Лучевая терапия может использоваться в сочетании, но, как правило, показана для рефрактерной или быстро прогрессирующей формы заболевания.
Прогноз зависит от степени тяжести и локализации поражений. Мягкая форма болезни Горхема-Стаута может оставаться стабильной в течение многих лет, в то время как тяжелые случаи с вовлечением черепно-лицевых костей и/или грудной клетками, могут быть фатальными. Вовлечение легких может ухудшить прогноз.
Профилактика [ править ]
Прочее [ править ]
Остеолитическую форму РА (ревматоидного артрита) нельзя отнести к истинному остеолизу костной ткани. Эта форма РА (ревматоидного артрита), по всей видимости, может быть проявлением деструктивного артрита. Однако деструкции костей в этом случае столь значительны, что эпифизы костей практически полностью разрушаются, при этом они значительно уменьшаются в размерах и деформируются. Необходимо отметить, что данные деструктивные изменения, при всей обширности поражения, не выходят за границы эпифизов костей.
Необходимо лечение базового заболевания, из-за которого развился остеолиз.
ОСТЕОЛИЗ
ОСТЕОЛИЗ (osteolysis; греч. osteon кость + lysis разрушение, растворение) — процесс разрушения костной ткани с одновременной убылью как органического, так и минерального ее компонентов, без адекватного их возмещения.
Этиология О. в ряде случаев связана с заболеваниями и повреждениями центральной и периферической нервной системы; напр., при сирингомиелии отмечается О. костей кисти. Остеолиз может возникать при нервной форме лепры, сифилисе, болезни Рейно, сахарном диабете и др. В основе О. лежат механизмы рассасывания кости, к-рое резко преобладает над ее новообразованием; нередко последнее бывает почти не выражено.
При О. происходит резкая убыль костного вещества. Кости, подвергшиеся О., вначале сохраняют форму, в дальнейшем в них появляются очаги деструкции и могут исчезать целые костные сегменты. Исчезновение в результате О. всей кости или группы костей носит название спонтанного рассасывания костей (злокачественный О., массивный О., исчезающие кости, болезнь Горхема). О. может протекать по типу гладкой резорбции с медленным исчезновением костных структур или по типу пазушного рассасывания с быстрым прогрессированием процесса. Реже наблюдается лакунарный остеокластический тип рассасывания кости.
Рассасывание кости при О. начинается с участков костной ткани, расположенных ближе к кровеносным сосудам, по периферии костных перекладин, стенкам сосудистых каналов, субпериостально и со стороны костномозговой полости. Иногда рассасывание костного вещества отмечается вокруг остеоцитов (остеоцитарный О.) и цитоплазматических отростков (перицитар-ный, периканаликулярный О.). При микроскопическом исследовании в зоне О. часто выявляют ангиоматоз, встречаются очаговые скопления лимфоидных клеток, на месте исчезнувших костных структур формируется волокнистая соединительная ткань.
Рентгенол, картина О. характеризуется полным бесследным рассасыванием всех элементов кости—как будто кость частично или целиком усечена, ампутирована или резецирована. На границе с участком О. кость неизбежно изменяется по своей форме: ее конец как бы отшлифовывается, закругляется или заостряется, а иногда причудливо моделируется. Ее очертания и контуры становятся четкими, ровными и гладкими. Структура соседних, не подвергнувшихся О. костей особых изменений обычно не претерпевает. В них нередко отмечают лишь признаки незначительного остеопороза.
Лечение О. заключается в терапии основного заболевания.
Библиография: Многотомное руководство по патологической анатомии, под ред. А. И. Струкова, т. 6, с. 143, М., 1962; Рейнберг С. А. Рентгенодиагностика заболеваний костей и суставов, кн. 1, с. 177, М., 1964; H e v d e n G. a. K indb lom L.-G. Disappearing bone disease, J. Bone Jt Surg., v. 59-A, p. 57, 1977; SageM. a. Allen P. Massive osteolysis, ibid., v. 56-B, p. 130, 1974.
Г. И. Лаврищева; С. А. Рейнберг (рент.).
Болезнь Горхема-Стаута
Общая информация
Краткое описание
Одобрен
Объединенной комиссией по качеству медицинских услуг
Министерства здравоохранения Республики Казахстан
от «11» января 2019 года
Протокол №51
Болезнь Горхема-Стаута (синонимы: синдром или болезнь Горхема, ангиогенный остеолиз, болезнь исчезающей кости (англ. Gorham’s disease, Gorham – Stout syndrome/disease, GSD, massive osteolysis, vanishing bone disease, phantom bone disease) является редким заболеванием массивного остеолиза, связанного с пролиферацией и расширением лимфатических сосудов. GSD может влиять на любую кость в организме и может быть моностотической или полиотической. Симптомы при представлении зависят от местоположения заболевания; наиболее распространенным симптомом является локализованная боль. Болезнь может быть обнаружена после патологического перелома [1].
Код(ы) МКБ-10:
| МКБ-10 | |
| Код | Название |
| D18.1 | Лимфангиома любой локализации |
Дата разработки/пересмотра протокола: 2018 год.
Сокращения, используемые в протоколе:
Пользователи протокола: врачи общей практики, терапевты, онкологи, гематологи, травматологи, ангиохирурги.
Категория пациентов: взрослые, дети.
Шкала уровня доказательности:
Таблица 1. Шкала уровней доказательности
| УД | Характеристика исследований, которые легли в основу рекомендаций |
| А | Высококачественный мета-анализ, систематический обзор рандомизированных клинических исследований (РКИ) или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты которых могут быть распространены на соответствующую популяцию |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+), результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов |
Диагностика
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ
Диагностические критерии
Жалобы и анамнез:
Заболевание начинается постепенно, с неспецифических симптомов, и диагностика на ранних этапах затруднена.
GSD может возникнуть в любом возрасте, но обычно диагностируется у детей и молодых людей (в среднем 13 лет). GSD может влиять на любую кость в организме, но чаще всего влияет на ребра, за которым следуют череп, ключица и шейный позвоночник. Дополнительные пораженные участки включают челюстно-лицевые кости (главным образом нижнюю челюсть), грудину, плечевую кость, руку, бедренную кость и стопу [1].
GSD может быть моностатическим или полиостатическим, и симптомы варьируются в зависимости от затронутых участков тела [1].
Наиболее распространенным симптомом является локализованная боль [1]. Характерны тупые монотонные скелетно-мышечные боли и слабость.
Также отмечается отек, слабость и функциональное нарушение пораженных конечностей [1].
В области дентоальвеолярной области могут наблюдаться подвижные зубы, неправильный прикус, отклонение нижней челюсти и костная деформация [1].
Пациенты с вовлечением грудной клетки могут проявлять респираторный дистресс (вызванный хилотораксом) [1]. Поражению костей грудной клетки может сопутствовать перикардиальный или плевральный выпот.
Тяжелые неврологические дефекты и паралич, вторичные по отношению к вовлечению позвонков, также наблюдаются. Пациенты с цервикальным позвоночником или основанием болезни черепа могут иметь утечку цереброспинальной жидкости [1].
GSD может быть обнаружен после перелома кости (спонтанная или следующая незначительная травма) [1].
В детском возрасте развивается деформация кости.
Заболевание сопровождается остеолизом и резорбцией кости с фиброзом [4].
Заболевание может как спонтанно регрессировать, так и иметь агрессивное течение с неблагоприятным прогнозом.
Лабораторные признаки: с учетом вариабельности скорости остеолиза наиболее перспективными биомаркерами его активности считаются VGEF-A [22, 23, 27] и интерлейкин-6 [5, 24, 25, 28], уровень которых при GSD может быть повышен. Вместе с тем показатели этих цитокинов могут оставаться и нормальными [26, 27], поэтому продолжаются активные поиски других биомаркеров остеолиза – VEGF-C [27], PDGF-BB [26], sRANKL-растворимый лиганд рецептора активатора ядерного фактора (биохимический маркер резорбции костной ткани) и остеопротегерина [7].
Инструментальные исследования
Магнитно-резонансная томография: показывает полную резорбцию кости и замену инфильтративной мягкой тканью, которая имеет низкую интенсивность сигнала при T1-взвешенном изображении и высокой интенсивности сигнала на T2, с интенсивным усилением контрастного изображения [1].
Рентгенологическими признаками GSD: подтверждение рассасывания кости при отсутствии тенденции к экспансивному или изъязвляющему росту, на ранних стадиях являются небольшие по размеру фокусы затемнения, сливающиеся по мере прогрессирования процесса. Кроме того, поражение трубчатых костей может проявляться концентрическим сужением кости (симптом тающей свечи) [14], а поражение позвонков у детей – наличием остеопении, мультиочагового остеолиза и гетерогенностью костной ткани.
Характерным признаком гиперваскулярности процесса является выявляемый по МРТ гиперинтенсивный сигнал от костного мозга в Т1-режиме [14, 21].
Иммуногистохимические маркеры лимфатических эндотелиальных клеток (LYVE-1, podoplanin / D2-40) выявляют наличие лимфатических сосудов в медуллярных и кортикальных областях костей и в пораженных мягких тканях. Повреждения ребер не должны подвергаться биопсии, так как эта процедура может вызвать рефрактерный хилозный выпот [1].
Гистологические признаки: верифицированный ангиоматоз, отсутствие клеточной атипии, отсутствие или минимальный уровень активности остеобластов, отсутствие дистрофической кальцификации, прогрессирующий характер локального остеолиза, отсутствие поражения внутренних органов.
Диагностический алгоритм
Дифференциальный диагноз
| Диагноз | Обоснование для дифференциальной диагностики | Обследования | Критерии исключения диагноза |
| Генерализованное лимфатическое нарушение | Основным отличительным признаком является прогрессирующий остеолиз, наблюдаемый при болезни Горхема-Стаута | Радиологическое обследование | Отсутствие костных поражений |
| Доминантный вариант акроостеолиза | Остеопороз запястных и плюсневых костей | Наследственный анамнез, отсутствие артрита, при необходимости гистологическое подтверждение | В основном поражение зубов, отсутствие наследственных факторов, пролиферации лимфатических сосудов |
| Мультицентровой карпотарзальный остеолиз с нефропатией или без нее | Деструкция костей запястья и предплюсны, возможно прогрессирование с генерализацией | С раннего детства аритриты Гистология, определение факторароста сосудов эпителия, Генетика-мутация в хромосоме 20q12 | Отсутствие мутации в гене МАFВ, лимфатической пролиферации в костях |
| Липогранулематоз Фарбера | Артрит, без костной деструкции | Генетические на ген АSAH1 (кислой цераминазы) | Отсутствие поражения внутренних органов и соответствующая генетика |
| Синдром Торга-Винчестера и идиопатический фалангеальный акроостеолиз | Остеолиз фаланг и плюстневых костец | Рентген костей, исследование на наличие гена ММР2 | Отсутствует остеолиз и ген |
| Рак (первичный или метастатический) | Диффузный или очаговый остеопороз, патологические переломы, наличие симптома «плюс ткань» | Гистологические, иммуногистохимические исследования | Отсутствие признаков онкологического процесса |
| Эндокринные расстройства (как возможные причины остеолиза) | Диффузный или очаговый остеопороз | Исследования гормонов паращитовидной железы, витамина D, консультация эндокринолога | Отсутствие нарушений в гормональном статусе |
| Аутосомно-рецессивный карпотарзальный остеолиз | Деструкция костей запястья и предплюсны, возможно прогрессирование с генерализацией | С раннего детства аритриты Гистология, определение фактора роста сосудов эпителия, Генетика-мутация в хромосоме 20q12 | Отсутствие суставных поражений, подтверждение генетическим исследованием-мутация в хромосоме 20q12 |
Лечение
Препараты (действующие вещества), применяющиеся при лечении
| Альбумин (Albumin) |
| Амброксол (Ambroxol) |
| Ацетилцистеин (Acetylcysteine) |
| Гепарин (Heparin) |
| Дексмедетомидин (Dexmedetomidine) |
| Декстроза (Dextrose) |
| Диазепам (Diazepam) |
| Золедроновая кислота (Zoledronic Acid) |
| Интерферон альфа (Interferon alfa) |
| Калия хлорид (Potassium chloride) |
| Кетопрофен (Ketoprofen) |
| Колистиметат натрия (Colistimethate sodium) |
| Левофлоксацин (Levofloxacin) |
| Меропенем (Meropenem) |
| Метронидазол (Metronidazole) |
| Морфин (Morphine) |
| Налбуфин (Nalbuphine) |
| Натрия ацетат (Sodium acetate) |
| Натрия гидрокарбонат (Sodium hydrocarbonate) |
| Натрия хлорид (Sodium chloride) |
| Омепразол (Omeprazole) |
| Парацетамол (Paracetamol) |
| Пиперациллин (Piperacillin) |
| Плазма свежезамороженная |
| Прегабалин (Pregabalin) |
| Преднизолон (Prednisolone) |
| Пропофол (Propofol) |
| Сиролимус (Sirolimus) |
| Сульбактам (Sulbactam) |
| Сульфаметоксазол (Sulphamethoxazole) |
| Тазобактам (Tazobactam) |
| Талидомид (Thalidomide) |
| Тобрамицин (Tobramycin) |
| Трамадол (Tramadol) |
| Триметоприм (Trimethoprim) |
| Фамотидин (Famotidine) |
| Фентанил (Fentanyl) |
| Цефоперазон (Cefoperazone) |
| Ципрофлоксацин (Ciprofloxacin) |
| Эритроцитарная масса |
| Этамзилат (Etamsylate) |
Группы препаратов согласно АТХ, применяющиеся при лечении
| (A11CC05) Colecalciferol |
| (B03A) Препараты железа |
| (A12AX) Препараты кальция в комбинации с другими препаратами |
| (A12CC) Препараты магния |
Лечение (амбулатория)
ТАКТИКА ЛЕЧЕНИЯ НА АМБУЛАТОРНОМ УРОВНЕ
Немедикаментозное лечение
Режим: общеохранительный режим, избегать травм.
Диета: №15.
Медикаментозное лечение: проводится лечение сопутствующей патологии в соответствии с клиническими протоколами.
Хирургическое вмешательство: нет.
Дальнейшее ведение:
Диспансерный учет профильного хирурга в зависимости от вида оперативного вмешательства (ортопеда, вертебролога, сосудистого хирурга);
Радиологический контроль не менее 1 раза в 6 месяцев. При наличии хилоторакса рентгенография и КТ грудного сегмента проводят по показаниям (наличия расстройств дыхания, ассимертии грудной клетки).
Индикаторы эффективности лечения и безопасности методов диагностики и лечения, описанных в протоколе: нет.
Лечение (стационар)
ТАКТИКА ЛЕЧЕНИЯ НА СТАЦИОНАРНОМ УРОВНЕ
Немедикаментозное лечение
Режим: общеохранительный режим, избегать травм.
Диета: № 15.
Медикаментозное лечение
Перечень основных лекарственных средств (имеющих 100% вероятность применения):
Примечание: *Лекарственные средства не зарегистрированы в Республике Казахстан (применение после регистрации на территории РК).
Другие виды лечения:
Лучевая терапия [6].
Хирургическое вмешательство
Виды хирургических вмешательств зависят от их цели:
| Цель | Название операции | Код МКБ-9 |
| Уменьшить или остановить хилоторакс [1] | Плевротомия | 34.59 Другие виды иссесения плевры |
| Плевродез | 34.601 Плевродез | |
| Торакоцентез | 34.04Дренирование плевральной полости | |
| Торакальная проточная эмболизация или лигирование | 39.794 Эндоваскулярная эмболизация сосудов | |
| Дренирование плевральной полости, перевязка и эмболизация грудного лимфатического протока (УД-С) | Торакотомия | 34.02Диагностическая торакотомия |
| Плевротомией | 34.59 Другие виды иссесения плевры | |
| Плевродезом | 34.601 Плевродез | |
| Декортикация легкого (УД-С) | 34.51 Декортикация легкого | |
| Стабилизация, фиксация, коррекция позвоночника | Корригирующие, стабилизирующие фиксирующие операции на позвоночник с применением металлоконструкций (УД-С) | 79.39 Открытая репозиция костных обломков другой уточненной кости с внутренней фиксацией |
| Склерозирование плевральной полости цитостатиками (УД-С) | Введение в плевральную полость циклофосфан по 400мг №7, блеомицин по 30 мг №3-7 | 34.04 Дренирование плевральной полости |
Дальнейшее ведение:
1. Диспансерный учет профильного хирурга в зависимости от вида оперативного вмешательства (ортопеда, вертебролога, сосудистого хирурга);
2. Радиологический контроль не менее 1 раза в 6 месяцев. При наличии хилоторакса рентгенография и КТ грудного сегмента проводят по показаниям (наличия расстройств дыхания, асимметрии грудной клетки).
Госпитализация
ПОКАЗАНИЯ ДЛЯ ГОСПИТАЛИЗАЦИИ С УКАЗАНИЕМ ТИПА ГОСПИТАЛИЗАЦИИ
Показания для плановой госпитализации:
Показания для экстренной госпитализации:
Информация
Источники и литература
Информация
ОРГАНИЗАЦИОННЫЕ АСПЕКТЫ ПРОТОКОЛА
Список разработчиков протокола с указание квалификационных данных:
1) Колеснев Александр Валерьевич – заведующий отделением онкогематологической реанимации «Национального научного центра онкологии и трансплантологии» корпоративного фонда «University Medical Center»;
5) Макалкина Лариса Геннадьевна – кандидат медицинских наук, PhD, заведующая курсом клинической фармакологии и фармации кафедры кардиологии и внутренних болезней АО «Медицинский университет Астана».
Указание на отсутствие конфликта интересов:
Рецензенты:
Сагандыков Ирлан Негметжанович – кандидат медицинских наук, заведующий отделением сосудистой хирургии «Национального научного центра онкологии и трансплантологии» корпоративного фонда «University Medical Center».
Указание условий пересмотра протокола: пересмотр протокола через 5 лет после его опубликования и с даты его вступления в действие или при наличии новых методов с уровнем доказательности.