что такое остеофит носовой перегородки
Вследствие чего возникают остеофиты и как от них избавиться?
Остеофиты появляются чаще у людей пожилого возраста. Однако в последние годы отметилась тенденция к омоложению данного патологического состояния. О причинах, симптомах, диагностических и лечебных методах мы и поговорим в этой статье.
ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ
Мягко, приятно, нас не боятся дети
ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ
Мягко, приятно, нас не боятся дети
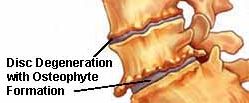
Остеофитами называют костные выросты в области позвоночного столба, которые имеют неправильную форму и появляются вследствие кальцификации элементов связочного аппарата, а также других мягких тканей данной области. Межпозвоночные диски, а также суставы позвоночного столба со временем подвергаются изнашиванию, в них происходят дегенеративно-дистрофические процессы. Под действием регулярных тяжелых физических нагрузок, травматических воздействий и некоторых других факторов прогрессирование патологии значительно ускоряется.
Из-за чего происходит появление остеофитов?
Возникновение этих костных разрастаний связано с тем, что межпозвоночные диски постепенно изнашиваются под действием физических и механических факторов. Связки при этом значительно утолщаются, становятся более плотными, в них скапливается известь, вследствие чего рост костных образований становится интенсивным. Люди после сорока лет имеют повышенный риск появления у них остеофитов. Среди причинных факторов их появления следует отметить:
Основные симптомы болезни
Следует отметить, что спондилез позвоночника (другое название таких костных разрастаний) у мужчин обычно начинается в более раннем возрасте, зато у представительниц слабого пола заболевание протекает в более тяжелой форме.
Для этой патологии характерны частые головные боли в затылочной области, утренняя скованность пораженного патологией отдела позвоночного столба, нарушение чувствительности и двигательной активности иннервируемых зон. Также могут иногда возникать слуховые и зрительные нарушения, чувство онемения и покалывания в верхних или нижних конечностях (в зависимости от локализации патологического процесса).
Следует отметить, что в некоторых случаях спондилез может сопровождаться стенозом позвоночного канала, вследствие чего возникает сдавливание спинного мозга, а также ухудшается кровоснабжение из-за компрессии артериальных сосудов, питающих местные ткани. Характерно при этом появление хромоты, головокружения и скачков артериального давления.
Диагностические и лечебные мероприятия
Что касается диагностики остеофитов, то ее обязательно должен проводить квалифицированный врач, который даже при помощи простых клинических методов исследования (особенно это касается пальпации) может определить наличие костных разрастаний, которые находятся близко к кожным покровам. Основным инструментальным методом исследования в данном случае является обычная рентгенография позвоночного столба, на снимках при этом остеофиты четко визуализируются.
Лечебная программа при спондилезе направлена, в основном, на приостановление прогрессирования патологического процесса, поскольку полностью избавиться от остеофитов практически невозможно.
Чаще всего лечебные мероприятия проводит мануальный терапевт либо остеопат. Также назначаются медикаментозные препараты, которые направлены на уменьшение болевых ощущений, снятие имеющего воспалительного процесса. Пациентов учат укреплять мышечный корсет шеи и поясницы, поддерживать постоянную правильную осанку. Проводятся сеансы массажа, физиотерапевтические процедуры, а также больные занимаются лечебной гимнастикой. К оперативному вмешательству прибегают только в тех случаях, когда консервативные методики не приносят результата, а боли имеют острый характер.
Лечение остеофита костей в Москве
Лечение остеофита костей в Москве
Аномальные разрастания костей – остеофит – одно из самых распространенных нарушений, в 40% случаев спровоцированное травмами и в 20% передающееся по наследству. Кроме того, причинами остеофита может быть воспаление костных структур без лечения, дегенеративная патология, долговременная гиподинамия или сохранение вынужденной позы. Опухоли в структуре костной ткани также нередко приводят к остеофиту.
Особенности развития патологии

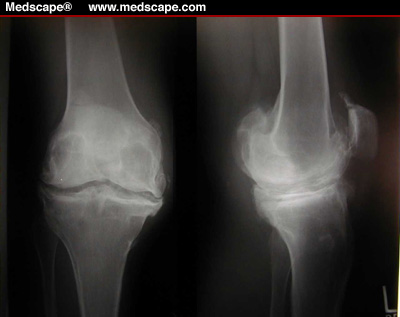
В случаях, когда остеофит образуется на костях, формирующих большие суставы на фоне истончения хрящей (коксартроз, гонартроз), он выполняет защитную роль. То есть позволяет сохранить целостность суставной конструкции до начала лечения артроза.
Распознавание костных наростов
Клиническая картина при остеофите зависит от его вида и места локализации.
Диагностика с целью принятия решений по лечению предполагает исследование скелета на рентгенограмме. Остеофит – одна из патологий, которая хорошо просматривается на Rg-снимках. Во всех случаях требуемого лечения остеофита (позвоночник, суставы, стопа) в рамках общего обследования рекомендуется пройти:
В 70% случаев для распознавания остеофита стопы и хрящей достаточно объективного осмотра. Рентген и прочие методы используются для уточнения/подтверждения диагноза и контроля лечения.
Практика устранения образований на костной ткани

Метод безоперационного лечения подбирается с оглядкой на стадию и тип заболевания. Наиболее широко в практике лечения костных наростов применяются технологии физиотерапии.
При остеофите позвоночника: иглоукалывания, ЛФК, массаж, электрофорез (с обезболиванием), диадинамотерапия.
Лекарственное лечение сводится к приему противовоспалительных нестероидных препаратов с анальгетическим эффектом. При развитии патологий в суставных структурах рекомендуют хондропротекторы.
Остеофиты
Остеофиты — эта патологические костные разрастания неправильной формы, которые развиваются при окостенении надкостницы, связок и других прилежащих к суставу тканей, и при нормальном развитии скелета отсутствуют.
Встречаются остеофиты в крупных суставах, таких как плечевые, локтевые, тазобедренные, коленные и голеностопные. Встречаются они так же на позвонках, ребрах, ключицах и др.
Причины возникновения
По механизму своего развития остеофиты делятся на 8 основных видов:
Посттравматические: возникают после травмы надкостницы с ее отслоением, переломы кости. Особенно стимулирует образование остеофитов попавшая в рану инфекция при открытом переломе.
Остеофиты денегеративно-дистрофического происхождения формируются в тех суставах, где по различным причинам идет активное разрушение суставного хряща и повреждение кости под хрящом. Примером такого процесса может быть деформирующий артроз коленного сустава, при котором остеофиты коленного сустава развиваются как ответ на повреждение подхрящевого слоя кости и ограничивают движения в суставе, замедляя, таким образом дальнейшее разрушения хряща и деформацию сустава.
Остеофиты, образующиеся при воспалительных процессах. Например, при остеомиелите,туберкулезе, бруцеллезе, ревматоидном артрите.
Остеофиты, возникающие при некоторых системных изменениях в скелете, в результате эндокринных нарушений. Например, при акромегалии.
Остеофиты при поражении ЦНС: остеофиты могут развиваться при различных заболеваниях нервной системы, когда нарушается иннервация (поступление в ткани нервных импульсов) тканей.
Остеофиты, образующиеся в результате чрезмерных физических нагрузок, в местах раздражения надкостницы сильными и частыми сокращениями прикрепляющихся к ней мышц.
Остеофиты, образующиеся в результате образования микронадрывов капсулы сустава или ее ущемления между суставными поверхностями суставов при резких в них движениях. Примером таких повреждений является «нога футболиста», при котором в ответ на повреждение капсулы сустава появляются остеофиты голеностопного сустава по переднему краю суставной поверхности большеберцовой кости.
Симптомы
Остеофиты вырастают до определенной величины, прекращают свой рост и, как правило, в течение долгого времени остаются без изменений.
Вначале остеофиты имеют хрящевое строение с очагами окостенения. Затем приобретают структуру мягкой губчатой кости. Заканчивают свое развитие остеофиты образованием плотной компактной костной ткани.
Описаны случаи развития остеопороза и процессов разрушения костной ткани остеофита, которые могут приводит к частичному или полному рассасыванию костного выроста.
Исключением являются остеофиты, приводящие к сдавлению нервных стволов, или глубоко внедряющиеся в мышцы. Такие остеофиты могут провоцировать появление болей различной степени интенсивности.
В одних случаях остеофиты являются защитным механизмом при развитии патологического процесса в суставе, ограничивая движение и, таким образом, предохраняя сустав от дальнейшего разрушения суставных поверхностей костей и суставного хряща при нагрузке.
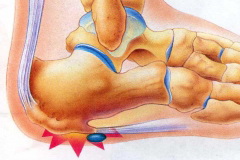
В некоторых случаях остеофиты сами становятся источником травмирования тканей и только усугубляют процессы разрушения сустава. Так, например, остеофиты голеностопного сустава способствуют ущемлению капсулы голеностопного сустава между костным выростом и суставной поверхностью таранной кости, что приводит к усилению болей, появлению отека и воспаления в суставе.
Диагностика
Остеофиты часто являются случайными находками на рентгенограмме при проведении обследования по другим поводам. Реже остеофиты можно прощупать пальцами, если они больших размеров и расположены близко к поверхности кожи.
Лечение
Само по себе обнаружение остеофита не имеет клинической ценности. Необходимо установить заболевание, которое привело к появлению остеофитов, иначе лечение будет неэффективным и может только усугубить ситуацию.
Если остеофиты не провоцируют болей и значительно не ограничивают движения в суставах, то лечение не требуется.
Современным и эффективным методом лечения остеофитов является Ударно- волновая терапия. Благодаря своим уникальным свойствам, ударная волна разрушает структуру остеофита и происходит постепенное рассасывание остеофита. Типичным примером является лечение пяточной шпоры. Курс лечения составляет 5 процедур, обычно 1 раз в неделю.
Нет опубликованных отзывов
Окончил в 1998г. Приднестровский государственный университет им. Т.Г. Шевченко по специальности «Лечебное дело»
2002г. – 2005г. – Московский областной институт управления, г. Балашиха. Квалификация «юрист» по специальности «Юриспруденция».
повышение квалификации по терапии – в 2008, 2013гг.
повышение квалификации в ГОУ ВПО «Калужский государственный университет имени К.Э. Циолковского» по программе «Современные технологии образования» в 2011г.
Наличие сертификатов специалиста:
«Организация здравоохранения и общественное здоровье»
Обучение по нейрохирургии для взрослых в 1998, 2006 и 2011 годах. Специализация по детской нейрохирургии в 2000 году. Специализация по хирургии и лечению заболеваний позвоночника в 2006 году. В 2008 году прошел узкую специализацию «Локальная инъекционная терапия болевых синдромов»(Проведение блокад). Ежегодно принимает участие в Российских и Европейских научных конференциях по нейрохирургии и проблемам боли.
Член Российской Ассоциации интервенционного лечения боли.
В 2011 году прошел первичную специализацию «Организация здравоохранения и общественное здоровье» и обучение в Высшей медицинской школе «Организация работы медицинского центра». С 2012 года ведет хирургическую практику в Клинике «Ортоспайн» г Москва. В 2014 году прошел курс обучения «Малоинвазивные методы хирургического лечения заболеваний позвоночника». В 2017 году прошел специализацию по технике проведения УЗИ контролируемых медикаментозных блокад.
В 2005г. поступил на факультет «Лечебное дело» в Смоленскую Государственную Медицинскую Академию. Успешно окончил ее в 2011г., получил квалификацию врача по специальности «Лечебное дело».
С 2011г. по 2012г. проходил интернатуру на базе больницы скорой медицинской помощи г. Смоленска по специальности «Травматология и ортопедия». За время прохождения интернатуры получил базовые знания работы с пациентами травматологического профиля. По окончании интернатуры получил сертификат по специальности «Травматология и ортопедия».
В 2012г. произошло первое знакомство с городом Калуга, получил опыт работы в Больнице Скорой Медицинской Помощи им. Шевченко К.Н. в травматологическом отделении. За время работы в должности врача травматолога-ортопеда овладел всеми видами консервативного лечения пациентов травматологического и ортопедического профиля, основными методиками интрамедуллярного, накостного, комбинированного, внеочагового остеосинтеза при переломах различной локализации и степени сложности у пациентов травматологического и ортопедического профиля.
С 2019 г. по настоящее время работает в ортопедическом отделении Калужской Областной Клинической Больнице в должности врача травматолога-ортопеда.
С 2020 г. работает в Калужской Клинике Боли в должности врача травматолога-ортопеда.
Что такое остеофит носовой перегородки
Кафедра оториноларингологии РМАПО, Москва
Остеомы носа и околоносовых пазух (обзор литературы)
Журнал: Российская ринология. 2016;24(2): 50-54
Перич Б. Остеомы носа и околоносовых пазух (обзор литературы). Российская ринология. 2016;24(2):50-54.
Perich B. Osteomas of the nose and paranasal sinuses: A review of literature. Russian Rhinology. 2016;24(2):50-54.
https://doi.org/10.17116/rosrino201624250-54
Кафедра оториноларингологии РМАПО, Москва
Остеома полости носа и околоносовых пазух является самой частой доброкачественной опухолью данной локализации. Несмотря на это существует определенное количество разночтений в подходе к лечению данной опухоли. В работе представлен обзор современных публикаций по эпидемиологии, симптоматике, диагностике и лечению остеом носа и околоносовых пазух.
Кафедра оториноларингологии РМАПО, Москва
Остеома представляет собой медленно растущую опухоль из костной ткани [1]. Это наиболее часто встречающееся доброкачественное новообразование носа и околоносовых пазух, которое выявляется у 3% населения, в основном у пациентов мужского пола от 20 до 50 лет (средний возраст около 40 лет) 2.
Первое упоминание об остеоме, по-видимому, принадлежит Viega (1506) [5], однако впервые описал заболевание как опухоль из костной ткани Vallisnieri (1733) [6].
Рассматриваются три основные причины возникновения остеом: нарушения эмбриогенеза, инфекции и травмы [1, 7]. Согласно эмбриональной теории, источником опухоли является костная пролиферация, локализованная в области соединения хрящевых решетчатых костей с лобными. В пользу этой теории свидетельствует тот факт, что наиболее частой локализацией новообразования является лобно-решетчатое соединение [8, 9]. Однако это обстоятельство не объясняет возникновение остеом другой локализации. В основе инфекционной и травматической теорий лежат воспалительный и реактивный процессы, которые могут вызывать ремоделирование костной ткани [10, 11]. Вместе с тем, далеко не у всех пациентов возникновению остеомы предшествует травма, и формирование данного новообразования представляет собой более длительный процесс, чем воспалительное заболевание полости носа [10, 11]. Кроме того, нередко (до 63% случаев) остеома возникает в интактной пазухе [3]. Важно также отметить, что наличие остеомы часто сочетается с анатомическими вариациями внутриносовых структур (пневматизированный петушиный гребень, инфраорбитальная клетка и др.), что имеет важное значение в планировании хирургического лечения [8].
Остеома носа и околоносовых пазух может быть как основным заболеванием, так и проявлением другого, например синдрома Гарднера (множественные остеомы челюстно-лицевой области в сочетании с полипами толстого кишечника и другими опухолями мягких тканей) [12].
Однако, несмотря на многочисленные попытки, до настоящего времени не удается выявить конкретные модели роста и факторы, влияющие на его скорость и характер [29, 30].
В связи с частым бессимптомным течением и неспецифической симптоматикой заболевания количество случайно диагностированных остеом при компьютерной томографии (КТ) носа и околоносовых пазух достигает 1-3% [3, 31]. На К.Т. опухоль обычно представлена плотной гомогенной массой с резкими, отчетливыми контурами [1, 22]. В связи с тем, что очертания опухоли совпадают с контуром пазухи, не всегда удается установить точку прикрепления новообразования («ножку») к стенке синуса [11]. Точно определить анатомическую локализацию образования позволяет однофотонная эмиссионная КТ, благодаря накоплению 99m Tc-метилендифосфоната [32]. Отмечаются также преимущества магнитно-резонансной томографии при интракраниальном росте новообразования [33].
Дифференциальную диагностику остеомы проводят с другими доброкачественными опухолями из костной ткани [3, 20, 34]. В литературе не описано ни одного случая малигнизации остеом [34].
Способ хирургического лечения зависит от размеров и локализации опухоли. Существует три хирургических доступа: эндоназальный, наружный и комбинированный. Недостатком эндоназального доступа является его ограниченность при крупных размерах опухоли и/или труднодоступной ее локализации. Однако постоянное совершенствование эндоскопической хирургии снижает количество ограничений и противопоказаний к данному типу вмешательства. В обзоре хирургических доступов при лечении остеом, выполненном С. Georgalas и соавт. (2011), определены следующие положения о возможностях эндоскопической хирургии:
1) ограничения эндоскопического доступа при латеральной локализации опухоли на нижней стенке лобной пазухи и распространение на ее переднюю стенку и носослезный канал;
3) не является противопоказанием интраорбитальное и интракраниальное распространение опухоли [36].
1) маленький переднезадний диаметр соустья лобной пазухи при большом ее объеме (ограничивается маневренность инструментов в пазухе);
2) эрозия задней стенки лобной пазухи в сочетании с мультилобулярной остеомой с интракраниальным распространением;
3) распространение опухоли за пределы передней лобной стенки;
4) наличие посттравматических анатомических изменений;
5) прикрепление опухоли к боковой или верхнебоковой орбитальной стенке.
Авторы отмечают, что при эндоскопическом доступе вместе с меньшей травматичностью наблюдается также уменьшение периода госпитализации, однако для овладения этим способом нужно более длительное обучение и опыт. Подчеркивается, что размер опухоли, крайне латеральное и/или интраорбитальное ее распространение больше не являются абсолютными противопоказаниями для трансназального эндоскопического доступа [37]. A. Chiu и соавт. (2005) представили методику оценки степени распространения остеом лобной пазухи для определения возможного хирургического лечения (см. таблицу). По мнению авторов, только остеомы I и II степени могут быть удалены эндоскопически [38]. Однако в более новых исследованиях продемонстрировано успешное эндоскопическое удаление опухолей III и IV степени [39, 40]. Суммируя вышеперечисленные факты, можно сделать вывод, что трансназальный эндоскопический доступ все чаще является эффективной альтернативой открытому варианту хирургического вмешательства.

Популярным и распространенным при хирургическом лечении остеом остается наружный доступ. В этих случаях обычно применяются наружная фронтоэтмоидотомия, остеопластическая фронтотомия или краниофациальная резекция. Все перечисленные способы позволяют хорошо визуализировать новообразование и обеспечивают хороший доступ к остеоме лобной пазухи. Однако при локализации опухоли в носослезном канале и решетчатом лабиринте ее визуализация при наружном доступе недостаточна. Кроме этого, наружный доступ сопровождается значительной травматизацией тканей и осложнениями (кровопотеря, послеоперационные косметические дефекты, парестезии и др.) [36]. Поэтому комбинированный доступ является наиболее предпочтительным и целесообразным, так как позволяет тщательно и полностью удалить опухоль [4, 11, 31, 33, 41], а также избежать при этом значительной травматизации. Чаще всего из-за жесткой структуры опухоли приходится прибегать к парциальному удалению новообразования [36]. Иногда при поражении лобной пазухи задняя стенка может быть истончена или даже полностью отсутствовать, в таких случаях рекомендовано ее укрепление во избежание пролабирования лобной доли мозга [36, 40].
В дополнение к классическим эндоскопической и открытой техникам необходимо также отметить возможность удаления опухоли при помощи ультразвукового костного аспиратора 43, который может использоваться как в сочетании с эндоскопом [43, 44], так и при открытой операции [42]. Однако оценка данного метода затруднена из-за его относительной новизны и небольшого количества описанных клинических случаев.
Рецидив опухоли происходит редко, а период его возникновения достаточно длителен (5-8 лет) [45]. Важно отметить, что в имеющейся литературе описаны рецидивы, возникшие при удалении остеом центрального типа [46], и только в одном случае имел место рецидив опухоли при локализации в околоносовой пазухе (решетчатом лабиринте) [45]. Возникновение рецидива, как правило, связано с неполным удалением новообразования [45].