что такое осмолярность мочи
Осмолярность мочи Что это такое, чем оно служит, исчисление
осмолярность мочи концентрация активных осмотических растворов в моче. Это несколько двусмысленное понятие, которое будет объяснено на самом классическом примере: смесь. Вся жидкая смесь состоит из растворителя, обычно воды, как в случае с мочой, и одного или нескольких растворенных веществ..
Даже когда они «смешаны», они не «объединены»; то есть ни один из компонентов смеси не теряет своих собственных химических характеристик. Такое же явление происходит в моче. Его основной компонент, вода, служит растворителем для ряда растворенных веществ или частиц, которые покидают организм через это.
Его концентрация может быть измерена или рассчитана с помощью ряда формул или оборудования. Эта концентрация известна как осмолярность мочи. Разница с осмоляльностью заключается в том, что она измеряется количеством частиц на килограмм, а не на литр, как в осмолярности..
Однако в моче, являющейся в основном водой, расчет очень похож, если только нет патологических состояний, которые сильно их изменяют..
Из чего он состоит??
Процесс, с помощью которого моча концентрируется или разбавляется, является очень сложным, требующим правильной интеграции двух независимых почечных систем: создания градиента растворенных веществ и активности антидиуретического гормона..
Концентрация и разбавление мочи
Создание осмолярного градиента растворенных веществ происходит в петле Генле и в мозговом веществе почки. Там осмолярность мочи увеличивается от значений, аналогичных значениям плазмы (300 мОсм / кг), до уровней, близких к 1200 мОсм / кг, все это благодаря реабсорбции натрия и хлора в толстой части восходящей петли Генле.
После этого моча проходит через кортикальные и медуллярные собирающие канальцы, где реабсорбируются вода и мочевина, что способствует созданию осмотических градиентов..
Аналогичным образом, тонкая часть восходящей петли Генле способствует снижению осмолярности мочи благодаря ее проницаемости для хлора, натрия и, в меньшей степени, для мочевины..
Как следует из названия, антидиуретический гормон предотвращает или уменьшает выброс мочи, чтобы в нормальных условиях экономить воду.
Этот гормон, также известный как вазопрессин, затем активируется в ситуациях с высокой осмолярностью плазмы (> 300 мОсм / кг) для поглощения воды, которая в конечном итоге разбавляет плазму, но концентрирует мочу..
Для чего это??
Он показан во многих медицинских состояниях, как острых, так и хронических, при которых может иметь место повреждение почек, гидроэлектролитические нарушения и нарушение обмена веществ..
Последствия повышенной осмолярности мочи
— Высокое потребление белка.
— Синдром неадекватной секреции антидиуретического гормона.
— Хронические заболевания печени.
— Септический и гиповолемический шок.
Последствия снижения осмолярности мочи
— Острые инфекции почек.
— Острая или хроническая почечная недостаточность.
Как рассчитывается?
Первая формула
Самым простым методом для вычисления осмолярности мочи является определение плотности мочи и применение следующей формулы:
В этом выражении значение «1000» представляет собой осмолярность воды, а значение «35» представляет собой постоянную осмолярность почек..
К сожалению, на этот результат влияют многие факторы, такие как введение определенных антибиотиков или присутствие белков и глюкозы в моче..
Вторая формула
Чтобы использовать этот метод, необходимо знать концентрацию электролитов и мочевины в моче, потому что элементами с осмотической силой в моче являются натрий, калий и вышеупомянутая мочевина..
Осмолярность мочи (мОсм / K или L) = (Na u + K u) x 2 + (мочевина u / 5,6)
В указанном выражении:
Na u: мочевой натрий.
Мочевина U: мочевина мочевина.
Моча может быть устранена в разных концентрациях: изотонической, гипертонической и гипотонической. Термины изоосмолярный, гиперосмолярный или гипоосмолярный обычно не используются для какофонии, но относятся к тому же.
Осмолярная депурация
Для определения концентрации растворенных веществ используют формулу осмолярной очистки:
C osm = (Osm) моча x V min / Osm) кровь
C osm: осмолярная депурация.
(Osm) моча: осмолярность мочи.
V min: минутный объем мочи.
(Osm) кровь: осмолярность плазмы.
Из этой формулы можно сделать вывод, что:
— Если моча и плазма имеют одинаковую осмолярность, они исключаются из формулы, и осмолярный клиренс будет равен объему мочи. Это происходит в изотонической моче.
— Когда осмоляльность мочи превышает осмолярность плазмы, мы говорим о гипертонической или концентрированной моче. Это означает, что осмолярный клиренс больше, чем поток мочи.
— Если осмолярность мочи ниже, чем осмотическая плазма, моча является гипотонической или разбавленной, и делается вывод, что осмолярный клиренс меньше, чем поток мочи..
Нормальные значения
В зависимости от условий, в которых берутся пробы мочи, результаты могут отличаться. Эти модификации в коллекции сделаны специально для определенных целей..
Тест водной депривации
Пациент прекращает употреблять жидкости в течение не менее 16 часов, употребляя только сухие продукты на обед. Результаты колеблются между 870 и 1310 мОсм / кг со средним значением 1090 мОсм / кг..
Экзогенное введение десмопрессина
Десмопрессин выполняет роль, аналогичную вазопрессину или антидиуретическому гормону; то есть он реабсорбирует воду из мочи в плазму, уменьшая количество выделяемой мочи и, следовательно, увеличивая ее концентрацию.
Нормальные значения, полученные в этом тесте, составляют от 700 до 1300 мОсм / кг, в зависимости от возраста и клинических условий пациента..
Тест на перегрузку жидкостью
Хотя способность разводить мочу не представляет большого клинического интереса, она может быть полезна для диагностики определенных центральных нарушений в управлении осмолярностью мочи, как в случае несахарного центрального диабета или синдрома несоответствующей секреции антидиуретического гормона..
В течение короткого времени вводят 20 мл / кг воды, а затем мочу собирают в течение 3 часов. Обычно дело в том, что осмолярность мочи падает до значений, которые составляют около 40 или 80 мОсм / кг, если нет связанных патологий.
Все эти сильно различающиеся результаты ценны только тогда, когда они изучаются врачом-специалистом, оцениваются в лабораториях и в клинике пациента..
Что такое осмолярность мочи
Без четкого плана обследования оценка состояния детей с измененным диурезом или нарушениями водно-осмотического баланса может быть неоправданно сложной и привести к путанице. Первый шаг заключается в определении содержания воды в организме. При дегидратации и снижении ОЦК может отмечаться типичная клиническая картина. В отсутствие таковой следует обратить внимание на менее явные признаки, например увеличение ЧСС без лихорадки или симптомы снижения периферического кровотока.
Уменьшение объема внеклеточной жидкости следует заподозрить, когда за короткое время снижается вес. Появление отеков свидетельствует об увеличении общего содержания соли и воды, а потому неминуемо сопровождается увеличением веса.
На втором этапе оценивают почечную реабсорбцию натрия и воды — показатель почечной перфузии, ОЦК и тоничности плазмы. Снижение почечного кровотока вызывает ряд компенсаторных реакций. В первую очередь поддерживается СКФ: приносящие артериолы расширяются, а выносящие — сужаются. Поскольку почечный кровоток снижен, в выносящих артериолах растет концентрация белка, что стимулирует реабсорбцию воды и натрия в проксимальных извитых канальцах. Секреция ренина возрастает, стимулируя секрецию ангиотензина II; в ответ увеличивается выделение альдостерона.
Альдостерон, в свою очередь, активирует реабсорбцию натрия в дистальных извитых канальцах и корковых отделах собирательных трубочек. Таким образом обеспечивается максимальная реабсорбция отфильтровавшегося натрия. Одновременно снижение ОЦК стимулирует выделение АДГ, повышающего проницаемость собирательных трубочек для воды. Усиленная реабсорбция воды в собирательных трубочках приводит к росту осмолярности мочи. Таким образом, снижение почечного кровотока запускает цепь событий, направленных на одновременную реабсорбцию натрия и воды, что сопровождается ростом ОЦК.
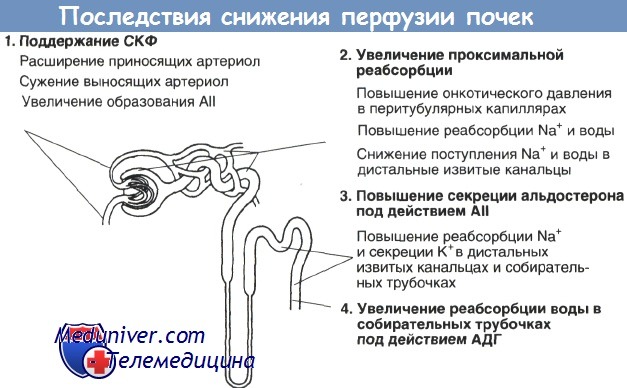
АII — ангиотензин II.
При дегидратации (например, при гастроэнтерите) эти процессы приводят к нормализации ОЦК, но при нормо- или гиперволемии (например, при сердечной недостаточности) — к развитию отеков. Напротив, увеличение почечного кровотока или ОЦК вызывает снижение реабсорбции воды и натрия. Важно помнить, что при патологии почек или под действием ряда лекарственных средств (главным образом — диуретиков) все эти реакции нарушаются.
На основании натрийуреза и диуреза можно судить о состояниях, приведших к нарушениям почечной экскреции воды и электролитного состава крови. Реабсорбцию натрия почками оценивают по концентрации натрия в моче.
В некоторых случаях, в частности при гипонатриемии, более точным показателем является экскретируемая фракция натрия:
ЭФNa= ([Na+]мочи х [Креатинин]плазмы)/([Na+] x [Креатинин]мочи) х 100%.
Для ее расчета достаточно разовой порции мочи. Экскреция натрия отражает состояние почечного кровотока независимо от сывороточной концентрации натрия: снижение экскреции натрия (в отсутствие нарушений канальцевой реабсорбции натрия или действия лекарственных средств) свидетельствует об уменьшении почечного кровотока, и наоборот. Следовательно, повышение экскреции натрия в сочетании со снижением ОЦК или веса наводит на мысль о нарушении почечной реабсорбции натрия.
О реабсорбции воды судят по осмолярности мочи или отношению осмолярности мочи к осмолярности плазмы. Если осмолярность мочи по меньшей мере в 1,5 раза превышает осмолярность плазмы, то это свидетельствует о действии АДГ на собирательные трубочки — независимо от абсолютного значения осмолярности мочи. Следовательно, абсолютная величина осмолярности мочи не отражает секрецию АДГ, особенно при выраженной гипотоничности плазмы.
Так, при осмолярности плазмы 240 мосм/л осмолярность мочи порядка 360 мосм/л уже свидетельствует об эффекте АДГ. Известно, что вьщеление АДГ происходит в ответ на повышение осмолярности плазмы (сывороточной концентрации натрия) или уменьшение ОЦК. Оценить секрецию и действие АДГ очень важно для диагностики нарушений водно-электролитного баланса. Если осмолярность мочи высока или отношение осмолярности мочи к осмолярности плазмы больше 1,5 без признаков повышения осмолярности плазмы или снижения ОЦК, то, независимо от диуреза, имеется гиперсекреция АДГ. Сопоставление показателей уровня гидратации и данных анализа электролитов мочи может быть чрезвычайно полезным в выявлении причин нарушений диуреза и водно-осмотического баланса.
Учебное видео анализа КЩС в норме и его расшифровки
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Физиология и нарушения водно-солевого обмена (методические материалы к практическим и семинарским занятиям)
Информация
Справочное пособие содержит информацию о физиологии водно-солевого обмена (ВСО). Также представлена информация о методах клинической и лабораторной диагностики нарушений ВСО. Перечислены варианты дисгидрий и методы лечения. Предназначается для врачей всех специальностей, курсантов ФПК и студентов медвузов.
Вода организма
Электролитный состав организма
Факторы, влияющие на перемещение внеклеточной воды в организме
Как уже упоминалось выше, вода является транспортной средой, переносящей питательные вещества и кислород к клеткам и уносящей продукты метаболизма от клеток через интерстициальное пространство в кровоток. Возникает вопрос – каким образом вода «знает» куда и что переносить?
Физиология рассматривает три фактора, определяющих целенаправленное движение воды при транскапиллярном обмене:
2. Часть осмотического давления, создаваемую в биологических жидкостях белками, называют коллоидно-осмотическим (онкотическим) давлением (КОД).
Оно составляет примерно 0,7% осмотического давления (или осмотической концентрации), т. е. около 25 мм рт. ст. (2 мосмоль/кг), но имеет исключительно большое функциональное значение в связи с высокой гидрофильностью белков и неспособностью их свободно проходить через полупроницаемые биологические мембраны.
Механизмы поддержания внутриклеточного объема жидкости и внутриклеточного ионного состава
«Натриевый насос». Мембранная проницаемость Na+ в общем в 10-20 раз меньше, чем К+. Однако наличие градиента концентраций Na+ во вне- и внутриклеточном пространствах и отрицательный внутриклеточный заряд могли бы обеспечить силу, способную двигать Na+ в сторону клетки.
В действительности этого не происходит, поскольку такая сила оказывается сбалансированной другой, действующей в обратном направлении и называемой натриевым насосом. Энергия натриевого насоса, являющегося специфическим свойством клеточной мембраны, обеспечивается гидролизом аденозинтрифосфата (АТФ) и направлена на выталкивание Na+ из клетки [Whittman R., Wheeler К. Р., 1970].
Эта же энергия способствует движению К+ внутрь клетки. Установлено, что противоположно направленные движения К+ и Na+ осуществляются в пропорции 2:3. По мнению М. W. В. Bradbury (1973), с физиологической точки зрения для К+ этот механизм не столь существен, так как последний в норме обладает высокой способностью проникать через клеточную мембрану. Описанный механизм является основным для обеспечения постоянства концентрации клеточных и внеклеточных компонентов. Принципиально важен тот момент, что осмолярность внутриклеточной воды величина достаточно постоянная и не зависящая от осмолярности внеклеточного пространства. Это постоянство обеспечивается энергозависимым механизмом.
Осмотическая концентрация крови. Что такое осмолярность крови?
1. Что такое осмолярность крови?
Анализ на осмолярность крови показывает количество химических веществ, растворённых в сыворотке крови – её жидкой части. Химические вещества, влияющие на осмотическую концентрацию крови, включают в себя натрий, хлориды, бикарбонаты, белки и глюкозу. Анализ осмолярности крови проводится на материале венозной крови.
Осмотическая концентрация крови частично контролируется специальным антидиуретическим гормоном. Вода постоянно выходит из нашего тела – с потом, мочой и даже дыханием. Если не пить достаточное количество воды, то осмолярность плазмы крови, т.е. концентрация химических веществ, растёт. Когда осмотическая концентрация крови увеличивается, антидиуретический гормон выбрасывается в кровь. Антидиуретический гормон предотвращает потерю жидкости и увеличивает её содержание в крови. Это помогает осмолярности плазмы крови вернуться к нормальному значению.
Напротив, если вы пьёте слишком много воды, то осмолярность плазмы крови падает. Когда осмолярность крови падает, антидиуретический гормон не производится. Это повышает объём мочеиспускания, что предотвращает гипергидратацию, накопление жидкости в организме.
2. Зачем измерять осмолярность крови?
Осмотическая концентрация крови измеряется для того, чтобы:
3. Как подготовиться и как проводится анализ?
Как подготовиться к анализу крови на осмолярность?
В связи с тем, что многие препараты могут повлиять на осмотическую концентрацию крови, рекомендуется сообщить доктору обо всех лекарствах и пищевых добавках, которые вы принимаете.
Как проводится анализ крови на осмолярность?
Осмотическая концентрация крови измеряется после взятия крови из вены. Забор крови проводится по стандартной процедуре.
4. Каковы риски и что может помешать анализу?
Каковы риски анализа крови на осмолярность?
Возможные риски могут быть связаны только с самим забором крови. В частности, появление синяков на месте пункции и воспаление вены или артерии (флебит). Тёплые компрессы по нескольку раз в день избавят вас от флебита. Если вы принимаете разжижающие кровь препараты, то возможно кровотечение в месте пункции.
Что может изменить осмолярность крови?
Осмолярность плазмы крови может измениться из-за:
О чём стоит знать?
Осмолярность плазмы крови может быть измерена подсчётом натрия, глюкозы и азота мочевины в крови. Осмотическая концентрация крови вместе с осмотической концентрацией мочи поможет оценить работу почек.
В некоторых случаях количество антидиуретического гормона повышается, хотя осмолярность крови остаётся неизменной. Это состояние называется синдром неадекватной секреции антидиуретического гормона.
Осмолярность
Осмолярность
Осмолярность – сумма концентраций катионов анионов и неэлектролитов, т.е. всех кинетически активных частиц в 1л. раствора. Она выражается в миллиосмолях на литр (мосм/л).
Осмоляльность – концентрация тех же частиц, растворенных в килограмме воды, выражающаяся в миллиосмолях на килограмм (мосм/кг).
Показатели осмолярности в норме
Плазма крови – 280-300
СМЖ – 270-290
Моча – 600-1200
Индекс осмолярности – 2,0-3,5
Клиренс свободной воды – (-1,2) – (-3,0) мл/мин
Классические индикаторы ОПН – мочевина и креатинин – повышаются в крови только тогда, когда в патологический процесс вовлечены, более 50% нефронов (на 3-4 день олигурии), поэтому они в ранней диагностике ОПН роли не играют. С учетом патогенеза ОПН, в основе которого лежит преимущественное поражение канальцевого аппарата, для ранней диагностики ОПН важно изучение осмотического концентрирования мочи канальцевым эпителием. В этой связи высокой прогностической ценностью обладает метод определения осмолярности мочи и клиренс свободной воды (КСВ) в максимально ранние сроки у больных с угрозой развития ОПН. Величина осмолярности мочи 350-400 мосм/л является критическим уровнем, предшествующим ОПН, особенно в сочетании с низким выделением мочевины.
КСВ – является чувствительным показателем концентрационной функции почек. В норме он составляет от (-1,2) до (-3) мл/мин. и увеличивается, т.е. сдвигается в положительную сторону, при развитии почечной недостаточности. По увеличению КСВ можно диагностировать ОПН на 24-72 ч. раньше, чем по изменению классически конечных показателей – urea и creat.
КСВ рассчитывается следующим образом: измеряют осмолярность мочи (осм) и плазмы, отношение между которыми называется индексом осмолярности, в норме он равен 2,0-3,5. Затем рассчитывают осмотический клиренс (Сосм) – объем плазмы (в миллилитрах), полностью очищенной от осмотически активных веществ, за 1 мин., по формуле:
Сосм = (Vм x Осм) : Опл
где Vм – скорость мочеотделения, мл/мин.
КСВ – разность между минутным объемом мочи и осмотическим клиренсом
КСВ = Vм – Сосм
Прогрессивное увеличение осмолярности плазмы и низкая осмолярность мочи, а также соответственно значительное снижение индекса осмолярности является одним из показателей поражения паренхимы почек.
Определение осмолярности – очень сложное лабораторно-диагностическое исследование. Однако, его проведение позволяет вовремя выявить симптомы таких нарушений, как гипоосмолярность, то есть снижение осмолярности плазмы крови, и гиперосмолярность – наоборот, повышение осмолярности. Причиной снижения осмолярности могут послужить различные факторы, например, превышение уровня свободной воды, содержащейся в плазме крови относительно объема растворенных в ней кинетических частиц. Собственно о гипоосмолярности можно говорить уже тогда, когда уровень осмолярности плазмы крови упадет ниже 280 мосм/л. В числе симптомов, появление которых может говорить о таком нарушении как гипоосмолярность, можно обозначить утомляемость, головную боль, тошноту, приводящую к рвоте и снижение аппетита. При развитии нарушения у больного наблюдаются патологические рефлексы, олигурия, бульбарный паралич и угнетение сознания.