что такое опухоль легких симптомы
Рак легких
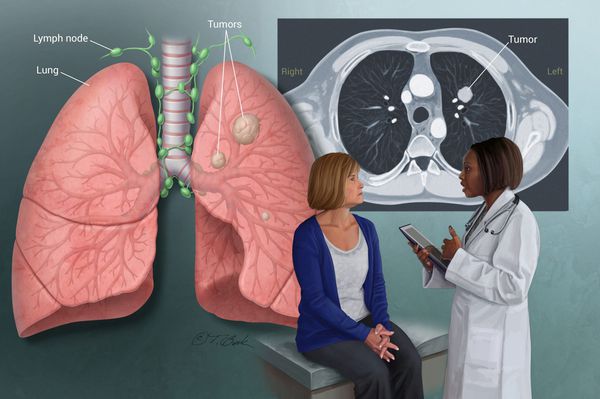
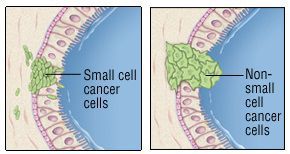
Рак легкого – это злокачественная опухоль, источником которой являются клетки бронхиального и альвеолярного эпителия. Это опасное заболевание характеризуется неконтролируемым ростом клеток в тканях лёгкого, склонностью к метастазированию. При отсутствии лечения опухолевый процесс может распространиться за пределы легкого в близлежащие или отдаленные органы. В зависимости от характеристик опухолеобразующих клеток, основными типами рака легких являются мелкоклеточный рак легкого (МРЛ) и немелкоклеточный рак лёгкого (НМРЛ).
По данным ВОЗ эта болезнь занимает одну из лидирующих позиций неинфекционных заболеваний, ставших причиной смерти до 70 лет.
Классификация
По месту первичного очага классифицируют виды опухоли легкого.
Центральный рак локализирован в проксимальных (центральных) отделах бронхиального дерева. Первые признаки рака легких (симптомы), которые должны насторожить, в этом случае выражены ярко:
Фото 1 — Центральный рак правого нижнедолевого бронха (1) с обтурацией и метастазами (2) в бифуркационные лимфатические узлы
Периферический рак постепенно сформировывается в боковых отделах легких, медленно прорастая и ничем себя не обнаруживая. Данная опухоль легкого симптомы долгое время может не давать, они появляются при значительном местном распространении, вовлечении соседних органов и структур, прорастания бронхов. Диагностика рака легких этого типа локализации чаще всего возможна при профилактическом обследовании (рентгенографии или компьютерной томографии).
Фото 2 — Периферический рак (1) верхней доли правого легкого
Причины
Причиной рака легких, в подавляющем большинстве случаев (до 85%), становится долгосрочное табакокурение. В 10-15-процентной вероятностью заболевание проявляется у людей, которые не имеют этой вредной привычки. В этом случае можно отметить сочетание генетических факторов и воздействие радона, асбеста, вторичного табачного дыма или других форм загрязнения воздуха.
Диагностика
Онкология легких обычно выявляется при рентгенографическом исследовании грудной клетки и компьютерно-томографическом сканировании (КТ). Диагноз подтверждается биопсией, которая обычно выполняется при трахеобронхоскопии или под КТ контролем.
Профилактика
Профилактикой рака легкого является снижение влияния факторов риска:
Лечение
Лечение онкологии легких и отдаленные результаты зависят от типа рака, степени распространения (стадии), а также общего состояния здоровья человека. При немелкоклеточном раке легкого применяют:
Для мелкоклеточного рака легкого характерна лучшая чувствительность к медикаментозной и лучевой терапии.
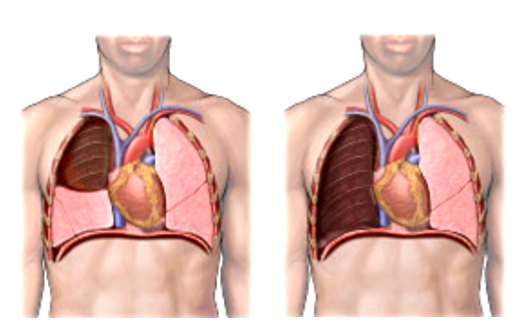
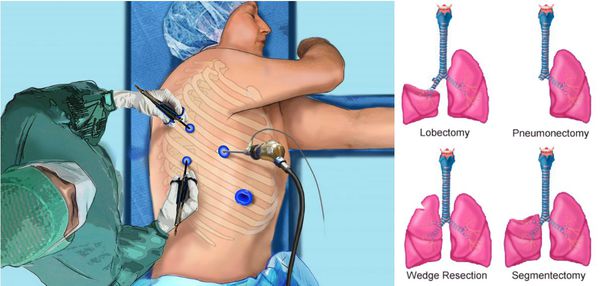
Хирургический метод лечения рака легкого
— основной радикальный способ при 1-3 стадии болезни. Операции, выполняемые при данном заболевании классифицируются:
Фото 3 — Лобэктомия
Фото 4 — Пневмонэктомия
При лечении местнораспространенного злокачественного образования с переходом на главный бронх и лёгочную артерию, в тех случаях, где раньше единственным вариантом оперативного лечения являлась пневмонэктомия, сейчас возможно выполнение органосохранных операций. В этом случае иссекается пораженный участок главного бронха с последующим восстановлением непрерывности (бронхопластические и ангиопластические лобэктомии)
Фото 5 — Схема верхней бронхопластической лобэктомии
Лучевая терапия рака лёгкого
На сегодняшний день активное внедрение получают такие современные методы радиотерапии, как IMRT (радиационная терапия с возможностью изменения дозы излучения), 3Д конформная лучевая терапия (трехмерное компьютерное планирование избирательного облучения) стереотаксическая (точно сфокусированная) лучевая терапия. В проведении этих манипуляций, помимо онкологов, участвуют медицинские физики, врачи-радиологи, физики-дозиметристы и др. специалисты.
Химиотерапия
Планирование курса лечения немелкоклеточного рака лёгкого включает в себя использование фармакологических средств. Применяется в целях профилактики: адъювантная (вспомогательная), послеоперационная химиотерапия при 2-3 стадии заболевания и в терапевтическом курсе.
В зависимости от гистологического типа опухоли, стадии заболевания и предполагаемой чувствительности к воздействию, разработаны различные схемы применения химиопрепаратов.
Таргетная терапия (англ. target – мишень, цель)
Отдельный вид фармакологического лечения, заключающийся в назначении препаратов-ингибиторов, действующих только на опухолевые клетки, в которых выделены различные нарушения, задерживающих или даже блокирующих дальнейший рост.
Существуют таргетные препараты, для назначения которых не требуется выявление каких-либо нарушений в опухолевых клетках. К ним относятся бевацизумаб (ингибитор VEGF), ниволюмаб и пембролизумаб (анти PDL1 антитела).
Прогноз жизни
Прогноз онкологии легких при НМРЛ включает симптоматику, размер опухоли (> 3 см), неплоскоклеточный гистологический вариант, степень распространения (стадию), метастазирование в лимфаузлы и сосудистую инвазию. Неоперабельность заболевания, выраженная клиника и потеря веса более, чем на 10% — дают более низкие результаты. Прогностические факторы при мелкоклеточном раке легкого включают в себя статус состояния, пол, стадию заболевания и вовлеченность центральной нервной системы или печени во время диагностики.
Для немелкоклеточного рака легкого прогноз жизни, при полной хирургической резекции стадии IA (ранняя стадия заболевания) — 70% пятилетняя выживаемость.
Доброкачественные опухоли легких
МКБ-10
Общие сведения
Опухоли легких составляют большую группу новообразований, характеризующихся избыточным патологическим разрастанием тканей легкого, бронхов и плевры и состоящих из качественно измененных клеток с нарушениями процессов дифференцировки. В зависимости от степени дифференцировки клеток различают доброкачественные и злокачественные опухоли легких. Также встречаются метастатические опухоли легких (отсевы опухолей, первично возникающих в других органах), которые по своему типу всегда являются злокачественными.
Доброкачественные опухоли легких составляют 7-10% от общего числа новообразований данной локализации, развиваясь с одинаковой частотой у женщин и мужчин. Доброкачественные новообразования обычно регистрируются у молодых пациентов в возрасте до 35 лет.
Причины
Причины, приводящие к развитию доброкачественных опухолей легкого, до конца не изучены. Однако, предполагают, что этому процессу способствует генетическая предрасположенность, генные аномалии (мутации), вирусы, воздействие табачного дыма и различных химических и радиоактивных веществ, загрязняющих почву, воду, атмосферный воздух (формальдегид, бензантрацен, винилхлорид, радиоактивные изотопы, УФ-излучение и др.). Фактором риска развития доброкачественных опухолей легких служат бронхолегочные процессы, протекающие со снижением локального и общего иммунитета: ХОБЛ, бронхиальная астма, хронический бронхит, затяжные и частые пневмонии, туберкулез и т. д.).
Патанатомия
Доброкачественные опухоли легких развиваются из высокодифференцированных клеток, схожих по строению и функциям со здоровыми клетками. Доброкачественные опухоли легких отличаются относительно медленным ростом, не инфильтрируют и не разрушают ткани, не метастазируют. Ткани, расположенные вокруг опухоли, атрофируются и образуют соединительнотканную капсулу (псевдокапсулу), окружающую новообразование. Ряд доброкачественных опухолей легкого имеет склонность к малигнизации.
По локализации различают центральные, периферические и смешанные доброкачественные опухоли легких. Опухоли с центральным ростом исходят из крупных (сегментарных, долевых, главных) бронхов. Их рост по отношению к просвету бронха может быть эндобронхиальным (экзофитным, внутрь бронха) и перибронхиальным (в окружающую ткань легкого). Периферические опухоли легких исходят из стенок мелких бронхов или окружающих тканей. Периферические опухоли могут расти субплеврально (поверхностно) или внутрилегочно (глубоко).
Доброкачественные опухоли легких периферической локализации встречаются чаще, чем центральные. В правом и левом легком периферические опухоли наблюдаются с одинаковой частотой. Центральные доброкачественные опухоли чаще располагаются в правом легком. Доброкачественные опухоли легких чаще развиваются из долевых и главных бронхов, а не из сегментарных, как рак легкого.
Классификация
Доброкачественные опухоли легких могут развиваться из:
Среди доброкачественных опухолей легких чаще встречаются гамартомы и аденомы бронхов (в 70% случаев).
К редким доброкачественным опухолям легких относятся фиброзная гистиоцитома (опухоль воспалительного генеза), ксантомы (соединительнотканные или эпителиальные образования, содержащие нейтральные жиры, холестеринэстеры, железосодержащие пигменты), плазмоцитома (плазмоцитарная гранулема, опухоль, возникающая вследствие расстройства белкового обмена). Среди доброкачественных опухолей легкого также встречаются туберкуломы – образования, являющиеся клинической формой туберкулеза легких и образованные казеозными массами, элементами воспаления и участками фиброза.
Симптомы
Клинические проявления доброкачественных опухолей легких зависят от локализации новообразования, его размера, направления роста, гормональной активности, степени обтурации бронха, вызываемых осложнений. Доброкачественные (особенно периферические) опухоли легких длительно могут не давать никаких симптомов. В развитии доброкачественных опухолей легких выделяются:
Периферические опухоли легких
При периферической локализации в бессимптомной стадии доброкачественные опухоли легких ничем себя не проявляют. В стадии начальной и выраженной клинической симптоматики картина зависит от размеров опухоли, глубины ее расположения в легочной ткани, отношения к прилежащим бронхам, сосудам, нервам, органам. Опухоли легких больших размеров могут достигать диафрагмы или грудной стенки, вызывая боли в груди или области сердца, одышку. В случае эрозии сосудов опухолью наблюдаются кровохарканье и легочное кровотечение. Сдавление опухолью крупных бронхов вызывает нарушение бронхиальной проходимости.
Центральные опухоли легких
Клинические проявления доброкачественных опухолей легких центральной локализации определяются выраженностью нарушений бронхиальной проходимости, в которой выделяют III степени. В соответствии с каждой степенью нарушения бронхиальной проходимости различаются клинические периоды заболевания.
В 1-ый клинический период, соответствующий частичному бронхиальному стенозу, просвет бронха сужен незначительно, поэтому течение его чаще бессимптомное. Иногда отмечаются кашель, с небольшим количеством мокроты, реже с примесью крови. Общее самочувствие не страдает. Рентгенологически опухоль легкого в этом периоде не обнаруживается, а может быть выявлена при бронхографии, бронхоскопии, линейной или компьютерной томографии.
Во 2-ом клиническом периоде развивается клапанный или вентильный стеноз бронха, связанный с обтурацией опухолью большей части просвета бронха. При вентильном стенозе просвет бронха частично открывается на вдохе и закрывается на выдохе. В части легкого, вентилируемой суженным бронхом, развивается экспираторная эмфизема. Может происходить полное закрытие бронха вследствие отека, скопления крови и мокроты. В ткани легкого, расположенной по периферии опухоли, развивается воспалительная реакция: у пациента повышается температура тела, появляется кашель с мокротой, одышка, иногда кровохарканье, боли в груди, утомляемость и слабость. Клинические проявления центральных опухолей легких во 2-ом периоде носят перемежающийся характер. Противовоспалительная терапия снимает отек и воспаление, приводит к восстановлению легочной вентиляции и исчезновению симптомов на определенный период.
Скорость и выраженность нарушений проходимости бронхов зависит от характера и интенсивности роста опухоли легкого. При перибронхиальном росте доброкачественных опухолей легких клинические проявления менее выраженные, полная окклюзия бронха развивается редко.
Осложнения
При осложненном течении доброкачественных опухолей легкого могут развиться пневмофиброз, ателектаз, абсцедирующая пневмония, бронхоэктазы, легочное кровотечение, синдром сдавления органов и сосудов, малигнизация новообразования. При карциноме, являющейся гормонально активной опухолью легких, у 2–4% пациентов развивается карциноидный синдром, проявляющийся периодическими приступами жара, приливов к верхней половине туловища, бронхоспазмом, дерматозом, диареей, психическими расстройствами вследствие резкого повышения в крови уровня серотонина и его метаболитов.
Диагностика
В стадии клинической симптоматики физикально определяются притупление перкуторного звука над зоной ателектаза (абсцесса, пневмонии), ослабление или отсутствие голосового дрожания и дыхания, сухие или влажные хрипы. У пациентов с обтурацией главного бронха грудная клетка асимметрична, межреберные промежутки сглажены, соответствующая половины грудной клетки отстает во время совершения дыхательных движений. Необходимые инструментальные исследования:
Лечение
Все доброкачественные опухоли легких, независимо от риска их малигнизации подлежат оперативному удалению (при отсутствии противопоказаний к хирургическому лечению). Операции выполняют торакальные хирурги. Чем ранее диагностирована опухоль легкого и проведено ее удаление, тем меньше объем и травма от оперативного вмешательства, опасность осложнений и развития необратимых процессов в легких, в т. ч. малигнизации опухоли и ее и метастазирования. Применяются следующие виды оперативных вмешательств:
Оперативное лечение доброкачественных опухолей легких обычно производят методом торакоскопии или торакотомии. Доброкачественные опухоли легкого центральной локализации, растущие на тонкой ножке, можно удалить эндоскопическим путем. Однако, данный метод сопряжен с опасностью развития кровотечения, недостаточно радикальным удалением, необходимостью проведения повторного бронхологического контроля и биопсии стенки бронха в месте локализации ножки опухоли.
При подозрении на малигнизированную опухоль легких, во время проведения операции прибегают к срочному гистологическому исследованию тканей новообразования. При морфологическом подтверждении злокачественности опухоли объем оперативного вмешательства выполняется как при раке легкого.
Прогноз и профилактика
При своевременных лечебно-диагностических мероприятиях отдаленные результаты благоприятные. Рецидивы при радикальном удалении доброкачественных опухолей легких наблюдаются редко. Менее благоприятен прогноз при карциноидах легких. С учетом морфологической структуры карциноида пятилетняя выживаемость при высокодифференцированном типе карциноида составляет 100%, при умеренно дифференцированном типе –90%, при низкодифференцированном — 37,9%. Специфическая профилактика не разработана. Минимизировать риски возникновения новообразования позволяет своевременное лечение инфекционно-воспалительных заболеваний легких, исключение курения и контакта с вредными веществами-поллютантами.
Симптомы опухоли в легких — стадии и лечение
В большинстве случаев симптомы опухоли в легких, обусловленные раком, обнаруживаются при визите к доктору по причине плохого самочувствия. Однако около 5% опухолей может быть обнаружено случайно при рентгенограмме грудной клетки, проводимой согласно плановому обследованию или по какой-либо другой причине.
На ранних стадиях рака признаки опухоли в легких у детей обычно мало выражены, равно как и у взрослых. Иногда наблюдаются неопределенные симптомы общего характера, например усталость или общее недомогание, по которым сложно выявить причину. По ходу роста опухоль начинает вызывать появление симптомов, что обычно обусловлено проникновением раковых клеток в ткани легких и воздушных путей. На начальных этапах эти симптомы характеризуется неравномерным течением. Физические усилия могут провоцировать их или ухудшать.
Постепенно симптомы опухоли в легком усиливаются, увеличивается продолжительность их проявления. Отмечены случаи ложной диагностики инфекции в грудной клетке, при которых стандартное лечение антибиотиками малоэффективно, а последующее рентгенологическое обследование выявляет заболевание. Ниже перечислены наиболее важные и широко распространенные симптомы опухоли в легких, которые приведены в процессе снижения частоты встречаемости:
Многие эти симптомы вызываются патологическими состояниями или инфекциями грудной клетки, но некоторые (например, кровохарканье) являются основанием для незамедлительного обследования на предмет заболевания. Примерно у 2 пациентов из 5 среди первых признаков опухоли в легких отмечался кашель. Возникновение кашлевых проявлений может быть постоянным или переменчивым. Он зачастую начинается с обычной простуды или грудной инфекции, но продолжается задолго после ухода признаков простуды. По этой причине люди, испытывающие продолжительный кашель на протяжении нескольких недель, должны обращаться к врачу, чтобы выявить его причину.
Наиболее распространенные признаки
Кашель
Кашель вызывает стимулирование чувствительных нервных окончаний в выстилке дыхательных путей на любом участке от голосовых связок до бронхов. Кашель является рефлекторным действием, хотя его можно инициировать произвольно. При кашле давление в груди существенно повышается и внезапное отхождение воздуха при кашлевом рефлексе служит для прочистки воздушных путей и для освобождения выстилки воздушных путей от слизистого секрета.
Раздражитель, поражающий слизистую оболочку воздушных путей, воздействует на нервные окончания, что приводит к кашлю. Однако при этом кашель не может удалить первоисточник раздражения — рак, что приводит к стойким кашлевым явлениям. Любое кровотечение интенсивно раздражает выстилку бронхов и вызывает кровохарканье.
Приступы кашля отмечаются в моменты, когда раздражение усиливается и не проходит. Эти приступы могут быть настолько сильными, что могут приводить к перелому ребер, а также повреждать малые кровеносные сосуды легких. Кашель, вызываемый раком легких, не носит специфического характера, но наиболее часто он отмечается в ночное время дня или сразу после пробуждения. Со временем кашель приобретает периодический приступообразный характер на протяжении дня. Физическая нагрузка или усиление дыхания зачастую приводят к приступам кашля.
Симптомы опухоли в легких на ранних стадиях заболевания характеризуются сухим кашлем, к которому впоследствии присоединяется белесая мокрота. При развитии инфекции мокрота приобретает гнойный характер с зеленоватым или желтоватым оттенком и возможным присутствием кровохарканья. Кровохарканье обычно сопровождается наличием в мокроте прожилок крови. Однако когда происходит поражение небольшой вены, отхаркивается свежая кровь. В таких редких случаях может наблюдаться сильное кровотечение. Кровохарканье является очень важным симптомом опухоли в легких, и его нельзя игнорировать. Примерно у четверти людей, возраст которых превышает 40 лет, кровохарканье является признаком рака легких.
Дискомфорт и боль
Дискомфорт и боль являются вторым по частоте встречаемости среди начальных проявлений симптомов опухоли в легких. Они встречаются примерно у 20% пациентов. Характер болевых ощущений и дискомфорта в груди может очень сильно варьировать. Наиболее часто в описаниях симптомов фигурирует чувство наполненности и сдавленности, которое усиливается в определённых позициях, а также при глубоком дыхании или кашле.
Иногда отмечается острая локализованная боль в груди при дыхании или кашле. Это так называемая плевротическая боль, которая вызвана воспалением в выстилке легких (плевре). Опухоли, локализованные высоко в верхней части легких, могут влиять на большие нервные корешки (плечевое нервное скопление), что может приводить к нарастающим болям в верхней части груди и плече.
Инфекции и ухудшение проходимости дыхательных путей
Рост опухоли в более крупных отделах дыхательных путей легких может постепенно привести к нарушению их проходимости. Это может препятствовать нормальному отхождению мокроты из легких. В результате не отошедшая мокрота может становиться источником инфекции. В таких случаях симптомы опухоли в легких включают общее недомогание, озноб, жар, ночную потливость и потерю аппетита и веса. Может наблюдаться плохой отклик на лечение стандартными антибиотиками.
Если присутствует полная обструкция дыхательных путей, то это может повлечь одышку, кашель и повышение температуры. Характер симптомов и их степень зависят от объема поражения легких. При неполной обструкции развиваются хрипы, вызванные прохождением воздуха через блокаду. Они возрастают при глубоком дыхании, например, после физической нагрузки.
Одышка
Симптомы злокачественной опухоли легкого редко характеризуются одышкой в качестве первого проявления этого заболевания. Однако на протяжении болезни это состояние зачастую развивается. При раке легких причинами развития одышки могут быть:
Охриплость
Один из нервов, подходящих к голосовому аппарату, изгибается вниз к основанию левого легкого. Опухоль, растущая в этой части грудной клетки может повредить данный нерв, что может отрицательно сказаться на функционировании голосовых связок. Порой это приводит к слабому и охриплому голосу, а также к развитию характерного кашля с металлическим оттенком.
Распространение опухоли и ее влияние на метаболизм
Симптомы опухоли в легких могут характеризоваться общим характером проявлений (жар, озноб и общее недомогание, вызванное инфекцией). Современная медицина не до конца выявила причины общих симптомов и физических изменений, не связанных напрямую с распространением этого типа рака. Речь идет о так называемых паранеопластических синдромах. Считается, что они вызваны белками или другими соединениями, образуемыми клетками опухоли, а также последствиями метаболических изменений в организме. Эти симптомы опухоли в легких включают:
Образование вторичных очагов или метастазирование
Опухоли легкого могут распространяться в другие органы посредством лимфатической или кровеносной системы. Обычным местами распространения или метастазирования являются:
Для постановки диагноза рака легких обычно требуется проведение биопсии. Плановые обследования общих групп населения на наличие этого заболевания обычно не проводятся.
Доброкачественные опухоли легких
Симптомы опухолей легких, характеризующиеся доброкачественной природой, во многом определяются стадией заболевания. На ранних этапах они могут попросту отсутствовать. Клиническая симптоматика при доброкачественных опухолях обычно включает ателектаз, пневмонию, плевросклероз и другие проявления. При развитии осложнений возможны пневмофиброз, кровотечение, малигнизация новообразования и другие неблагоприятные последствия.
Что такое рак лёгкого? Причины возникновения, диагностику и методы лечения разберем в статье доктора Зеленский И. В., онколога со стажем в 12 лет.
Определение болезни. Причины заболевания
Рак лёгкого ( Lung cancer) — это злокачественное новообразование органов дыхания, возникающее из бронхиального эпителия, который выстилает воздухоносные пути нижних отделов респираторной системы.
В связи с тем, что источником образования опухоли является измененный, ввиду различных причин, эпителий бронхов, зачастую в научной литературе можно встретить иное название данного заболевания — бронхогенный рак или бронхогенная карцинома.
Распространённость
Среди злокачественных новообразований рак лёгкого занимает лидирующие позиции в мире как по своей встречаемости, так и по смертности. Вот уже более 30 лет он остаётся главным «онкологическим киллером». Мужчины болеют в 6 раз чаще, чем женщины. За последние 20 лет общая заболеваемость выросла более чем в 2 раза, при этом среди мужчин на 51%, а среди женщин на 75%. [6]
Средний возраст, в котором диагностируется рак лёгкого, достигает 71 года. Реже всего заболевание обнаруживается у людей младше 20 лет. [16]
Этиология
Причины возникновения или этиологию заболевания можно разделить на две основные группы факторов:
Модифицирующие факторы делятся на:
Курение как ведущий фактор риска
Одним из управляемых экзогенных модифицирующих факторов является табакокурение. Риск развития рака лёгкого у курящего человека зависит от числа ежедневно потребляемых сигарет, продолжительности самого акта курения, стажа курильщика и типа сигарет. [15] Кумулятивный риск смерти от рака лёгкого у курящих мужчин на 22% (у женщин на 12%) выше, чем у некурящих.
Риск смерти от рака лёгкого на 30% выше у женщин, живущих с курящими мужчинами.
Курение сигар или трубки в два раза повышает риск развития рака лёгкого. [5]
Причины рака лёгких у некурящих
Приблизительно 15 % больных раком лёгкого никогда не курили или делали это редко. [15] Точная причина развития заболевания у них неизвестна, вероятно оно вызвано генетической предрасположенностью в сочетании с перечисленными выше факторами риска.
Симптомы рака лёгкого
У рака лёгкого нет специфических симптомов, а в 15% случаев болезнь протекает бессимптомно.
Первые признаки рака лёгкого
К первым симптомам рака лёгкого относят одышку и кашель, иногда с отделением окровавленной мокроты.
Клиническая картина
Все симптомокомплексы при бронхогенном раке можно разделить на три группы:
В зависимости от клинической формы рака на первый план выступают различные жалобы. Так при центральном раке у 80-90% пациентов присутствует кашель, который зачастую уже не воспринимается курильщиком как сигнал неблагополучия. У половины больных присутствует кровохарканье, которое также, к сожалению, не всегда заставляет их обратиться за помощью.
Кашель и кровь при раке лёгких:
Повышение температуры тела и одышка при центральном раке связаны с нарушением вентиляции части или всего лёгкого и развитием в нём воспалительного процесса, чему виной является опухоль, растущая внутри просвета бронха. Именно поэтому рецидивирующая дважды в год пневмония должна побудить как врача-терапевта или пульмонолога, так и пациента к глубокому обследованию на предмет возможного развития центрального рака лёгкого. [10]
Симптомы периферического рака лёгкого
Значительно коварнее протекает периферическая форма рака лёгкого. Ввиду того, что лёгочная паренхима не содержит болевых рецепторов и опухолевый узел располагается далеко от крупных бронхов, его рост длительное время протекает бессимптомно. Когда же в процесс вовлекается плевра (оболочка лёгкого и грудной полости) или метастазами поражаются внутригрудные лимфоузлы, у 60-65% пациентов возникают боли в грудной клетке различной степени выраженности, кашель, в 30-40% случаев одышка, а при распаде опухоли — клиническая картина абсцесса лёгкого, иногда осиплость голоса.
Симптомы опухоли Панкоста
Для рака Панкоста (опухоль верхней борозды лёгкого) характерна особая триада симптомов (синдром Бернара — Горнера):
Также данный тип рака способен прорасти в плевру, плечевое сплетение или рёбра, в связи с чем на стороне поражения могут возникнуть болезненные ощущения в плече и руке в целом, слабость и атрофия кисти. [15]
Синдром гормональных нарушений
Патогенез рака лёгкого
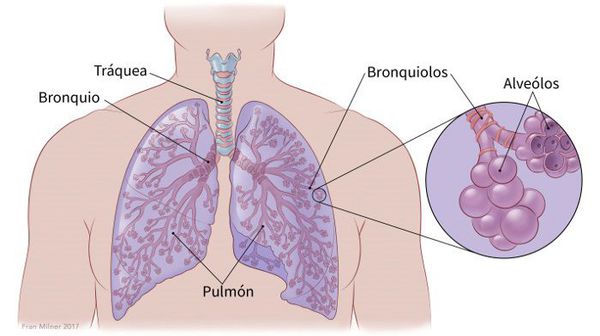
Для того чтобы понимать механизм развития рака лёгкого, нужно знать строение бронхо-лёгочной системы.
Лёгкие имеют древовидное строение, где бронхи — это ветви, а лёгочная ткань (паренхима) — это крона. Отсюда и берёт свой исток термин «бронхиальное дерево».
Подобно древесному стволу трахея (центральная дыхательная трубка) делится на два бронха: правый и левый. В зависимости от количества долей в лёгком главные бронхи распадаются на два (слева) и три (справа) долевых бронха. Долевые бронхи дают начало соответствующему числу бронхиальных трубок к сегментам лёгкого (в каждом лёгком по 10 таких трубок). Такое деление происходит до 22 уровня, где лёгкие заканчиваются образованием терминальных и альвеолярных бронхиол, в которых и происходит газообмен.
Длительное воздействие факторов риска на реснитчатый эпителий бронхов приводит к нарушению работы защитных механизмов образования и выведения мокроты, а следовательно, и к непосредственному воздействию канцерогенов на ткани респираторного тракта.
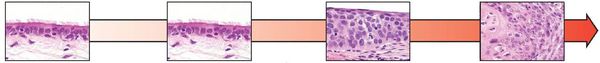
Вторая линия защиты от неблагоприятного воздействия канцерогенов — это десквамация (отслаивание) повреждённого эпителия. Хроническое повреждение дыхательного эпителия вызывает патологическую регенерацию тканей и, в конечном счёте, приводит к перерождению эпителия в бронхогенную карциному. [3]
Если новообразование развивается в крупных бронхах (до сегментарного уровня), рак называется центральным, если опухоль выросла из эпителия более мелкого бронха — периферическим. На этом анатомическом принципе базируются основные подходы к диагностике и лечению различных форм рака лёгкого.
Классификация и стадии развития рака лёгкого
Центральный рак лёгкого развивается либо внутри крупного бронха (эндобронхиальная форма), либо вокруг такого бронха (перибронхиально-узловая и перибронхиально-разветвлённая формы).
Периферический рак лёгкого развивается в бронхах мелкого калибра и чаще всего представляет собой новообразование (узел) в паренхиме лёгкого. Если такой узел развивается на верхушке лёгкого и сопровождается специфической симптоматикой (синдром Бернара – Горнера), то такую опухоль называют раком Панкоста.
Более редкая форма рака лёгкого — пневмониеподобная. В таком случае опухоль не имеет одного узла, а рассеивается по всему лёгкому, напоминая на рентгеновском снимке пневмонию. [13]
На клеточном уровне заболевание подразделяют на два вида:
Плоскоклеточный рак лёгкого отличается медленным ростом и поздней склонностью к возникновению метастазов. Более стремительный рост имеет мелкоклеточный рак и характеризуется частым гематогенно-лимфогенным метастазированием на ранних стадиях.
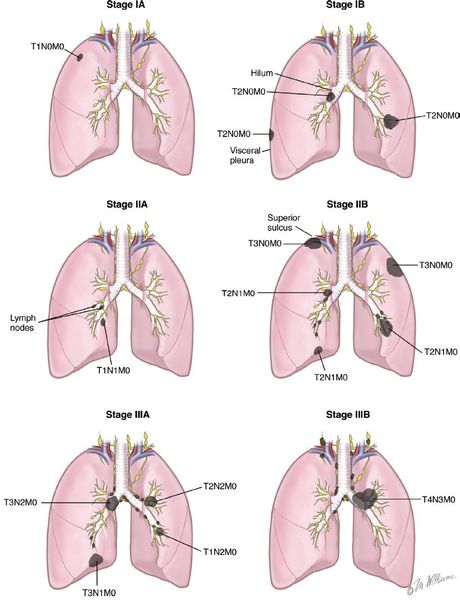
Стадии рака лёгкого
В развитии рака легкого, как, впрочем, и любого другого злокачественного процесса, выделяют четыре стадии развития. В каждой стадии бронхогенного рака, кроме IV, выделяют подстадии «а» и «b».
I, II и III стадии рака лёгких:
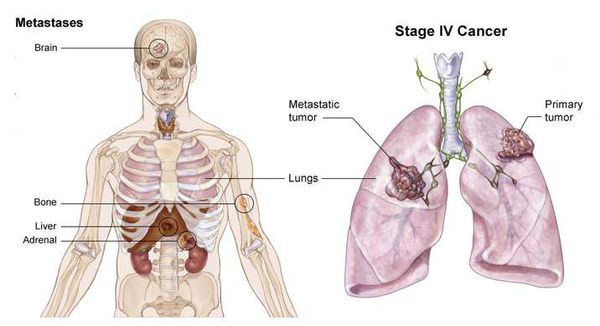
IV стадия рака лёгких:
Стадия процесса определяется формулой TNM, где T — распространённость материнской опухоли, N — наличие метастазов в ближайших к материнской опухоли лимфатических узлах, M — наличие отдалённых метастазов в других органах.
Столь сложная многоуровневая классификация объясняется различиями лечебной тактики, применяемой для каждого конкретного клинического случая новообразований лёгкого.
Осложнения рака лёгкого
Самое грозное осложнение рака лёгкого — лёгочное кровотечение.
Не жизнеугрожающими, но не менее серьёзными осложнениями бронхогенного рака являются параканкрозная обтурационная пневмония и плеврит.
Метастазы при раке лёгких
Осложнениями метастатического процесса при раке лёгкого являются:
Излюбленной локализацией метастазов мелкоклеточного рака лёгкого является головной мозг, поэтому нередко заболевание проявляется неврологический симптоматикой. В таком случае пациент поступает в экстренном порядке в нейрохирургическое отделение с клинической картиной инсульта.
У большинства больных раком лёгкого III-IV стадии развития наблюдается значительное снижение массы тела. Это происходит из-за того, что растущая опухоль и её метастазы потребляют белково-энергетический ресурс организма, выделяя при этом в кровь продукты своей жизнедеятельности — опухолевые токсины. Крайнюю степень истощения онкологи называют раковой кахексией.
Зачастую фаза наступающих осложнений говорит о том, что заболевание находится в фазе полного «расцвета». Это резко ухудшает прогнозы не только на жизнь, но и во многих случаях затрудняет, а иногда и вовсе исключает возможность применения «агрессивного» противоопухолевого лечения.
Диагностика рака лёгкого
Скрининговой (профилактической) программы обследования лиц, входящих в группу риска по раку лёгкого, в нашей стране пока нет.
Рентгенологические методы диагностики
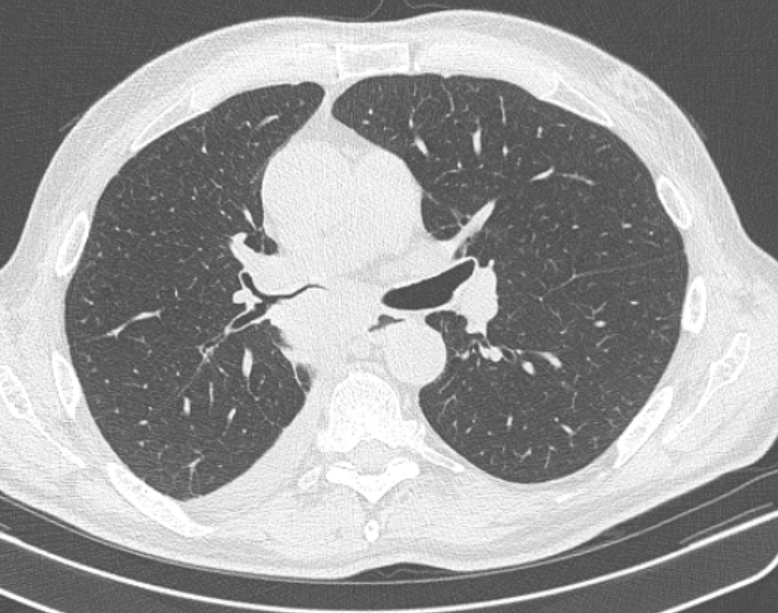
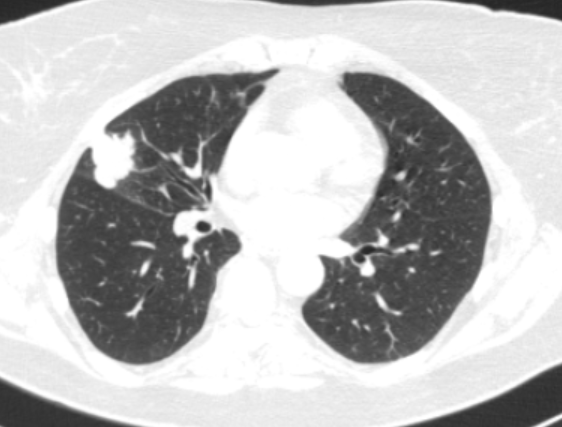
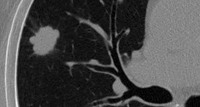
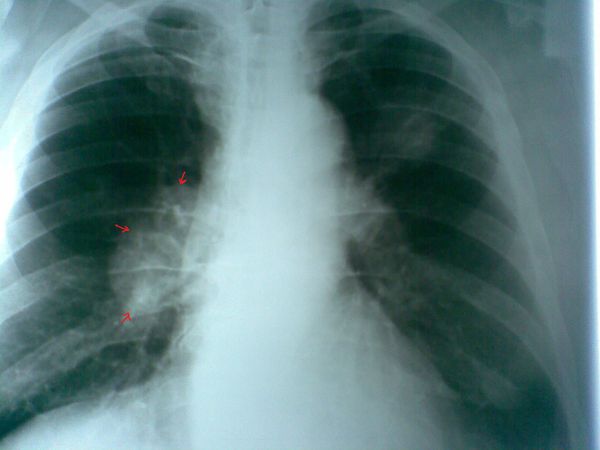
Бессимптомные опухоли органов дыхания в 85-90% процентов случаев обнаруживаются случайно, при проведении флюорографии, и поэтому рентгенологические методы диагностики бронхогенного рака занимают сегодня ведущее место. [8] Среди них полипозиционная рентгенография органов грудной клетки, мультиспиральная компьютерная томография, позитронно-эмиссионная томография.
Как выглядит поражённое раком лёгкое:
Гистологические и цитологические методы исследования рака лёгких
Когда установлена клиническая форма рака (центральный или периферический), необходимо понять, какой гистологический структурой (мелкоклеточной или немелкоклеточной) он представлен, и выяснить, на какой стадии развития находится обнаруженный опухолевый процесс. От этих трёх параметров будет зависеть избираемая онкологическим консилиумом тактика ведения пациента.
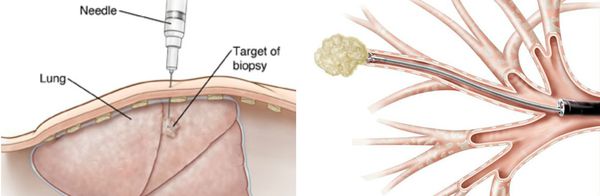
Для верификации гистологической формы рака на помощь приходят инвазивные методы диагностики:
Правильно установить стадию опухолевого процесса помогает только комплексное, посистемное обследование пациента, в том числе органов пищеварения, репродуктивной, мочевыделительной и других систем. Такой тщательный подход к диагностике занимает некоторое время, что зачастую вызывает у ошеломлённого диагнозом пациента недоумение и массу вопросов, а иногда и ложное ощущение затягивания сроков лечения. Однако рак лёгкого — это хроническое заболевание, и опоздать можно лишь с диагностикой раннего этапа развития опухоли.
Онкомаркеры при раке лёгких
Онкомаркеры (CEA, NSE, CYFRA21-1) не определяют рак лёгкого на начальной стадии. Заметное их повышение говорит об уже запущенном онкологическом процессе.
Лечение рака лёгкого
«За последние 30 лет мы хорошо научились лишь классифицировать рак лёгкого, но не лечить его», — однажды горько, полушутя, сказал один из врачей-онкологов в ходе научно-практической конференции. Эту фразу наиболее ярко иллюстрирует сцена выписки из онкологического диспансера одного из героев романа Александра Солженицына «Раковый корпус»:
Прошка шёл весело, и белые зубы его сверкали. Вот так вот, когда приходилось изредка, провожали и на волю.
– Так шо там написано? — беспечно спросил Прошка, забирая справку.
– Ч-чёрт его знает, — скривил рот Костоглотов.
– Такие хитрые врачи стали, не прочтёшь.
Прошка всем им пожал руки и ещё с лестницы весело оборачиваясь, помахивал. И уверенно спускался. К смерти.
А в справке для медицинского учреждения по месту жительства, было написано: “Tumor pulmonum cum invasium cordis, casus inoperabilis ( Рак лёгкого, прорастающий в сердце, случай неоперабельный)”. [14]
Действительно, статистика говорит о том, что рак лёгкого, несмотря на суперсовременное диагностическое оборудование в ведущих странах мира, более чем в 80% случаев диагностируется на неоперабельной стадии, т.е. когда хирургически удалить опухоль либо невозможно, либо её удаление не решит проблему пациента и не улучшит его отдалённый прогноз. В то же время хирургический метод лечения рака лёгкого сегодня остаётся единственной надеждой пациента на полное излечение. [2]
Радикально выполненная операция на I-II стадиях, по показаниям подкреплённая химиолучевой терапией, позволяет пациентам не только пережить 5-летней рубеж, но и вернуться к привычной полноценной жизни. [9]
Лучевая терапия при раке лёгких
Лучевая терапия — это метод локального воздействия на опухоль и зоны метастазирования. Применяется в неоперабельных случаях либо для повышения эффективности хирургического лечения. Суммарная доза облучения дробится на суточные порции. Лечение длится до получения пациентом полной рассчитанной дозы радиации.
Химиотерапия рака лёгкого
Химиотерапия отличается от хирургического и лучевого методов лечения тем, что воздействует не только на опухоль и её метастазы, но и на весь организм целиком, убивая все делящиеся клетки — как опухолевые, так и здоровые.
Химиотерапия проводится как до операции, так и после неё. Назначается самостоятельно или в сочетании с лучевой терапией в неоперабельных случаях. Продолжительность лечения зависит от многих факторов: эффективности, переносимости, тяжести сопутствующей патологии и т. п. Назвать наиболее эффективные схемы химиотерапии при раке лёгкого невозможно, т. к. зачастую результативность лечения зависит от индивидуальных свойств опухоли.
Таргетная терапия рака лёгкого
Что касается III и IV стадий бронхогенного рака, то в этих случаях основные силы онкологов направлены на хронизацию процесса и продление жизни пациента, а это достигается за счёт применения не только химиолучевой, но и таргетной терапии. [1] Таргетные препараты — это современные лекарственные средства, направленные только на опухоль (англ. target — цель). Взаимодействуя на молекулярном уровне с рецепторами мутированной раковой клетки, таргетный препарат заставляет опухоль перестать расти и размножаться, что приводит к её старению и гибели. Однако применение данного вида лечения возможно только у тех пациентов, которые имеют доказанную молекулярно-генетическим исследованием мутацию генов в клетках опухоли. [7] Также нужно понимать, что таргетная терапия не излечивает пациента, она призвана улучшить качество жизни и увеличить её продолжительность.
Симптоматическая и паллиативная терапия рака лёгкого
Любую терапию, используемую при неоперабильных формах рака лёгкого, можно назвать паллиативной, то есть направленной на временное улучшение общего состояния за счёт уменьшения интенсивности симптомов заболевания. К ней относится лучевая и химиотерапия.
Симптоматическая терапия также является паллиативным методом лечения, но она направлена только на улучшение качества жизни пациента путём устранения или снижения интенсивности симптомов.
Паллиативная терапия может проводиться в условиях онкологического стационара, а симптоматическая терапия, как правило, применяется на дому в терминальной фазе развития болезни под динамическим наблюдением участкового онколога или терапевта. К такому виду терапии относится, например, приём болеутоляющих.
Народные методы лечения
Народные способы лечения рака лёгкого в лучшем случае бесполезны, а в худшем — опасны для здоровья. Чем быстрее пациент обратится к онкологу и пройдёт лечение, тем выше его шансы выжить.
Прогноз. Профилактика
Уровень смертности при раке лёгкого остаётся высоким на протяжении долгих лет, поэтому прогнозы выживаемости относительно низки и стабильны. Продолжительность жизни больного раком лёгкого зависит от альянса множества факторов, таких как клиническая и гистологическая формы, стадия процесса, своевременность обращения к онкологу, наличие сопутствующей патологии, а также объём оказанной специализированной помощи. [12]
По данным статистики, рак лёгкого чаще всего развивается в верхней (40%) и в нижней (30%) долях, реже всего в средней (10%). При этом в большинстве случаев опухоль формируется в крупных бронхах (80%).
Принято считать, что центральный рак прогрессирует стремительнее периферического, вызывая появление ряда неблагоприятных симптомов в ранние сроки. Продолжительность жизни пациентов с этим типом опухоли в далеко зашедших стадиях, как правило, не превышает четырёх лет.
Периферические формы рака лёгкого менее агрессивны и длительно существуют без клинических проявлений.
Прогноз заболевания также зависит от гистологического строения опухоли:
Риск рецидива
Рецидивом заболевания называют рост опухоли в той же локализации, где она удалялась хирургически или была ликвидирована иными методами. Рецидивы рака лёгкого встречаются значительно реже, чем прогрессирование заболевания.
Возможно ли снизить риск заболевания
В профилактике злокачественного поражения органов дыхания во главе угла находится борьба как с активным, так и с пассивным табакокурением, пропаганда здорового образа жизни, в том числе и профилактика хронизации заболеваний бронхолёгочной системы.
Международное агентство по изучению рака утверждает, что правильная и своевременная профилактика способна в два раза уменьшить частоту встречаемости рака лёгкого.
Основу первичной профилактики составляют мероприятия, которые ориентированы на устранение внешних негативных факторов: существуют специальные государственные программы, направленные на борьбу с загрязнением воздуха и улучшением условий труда на предприятиях вредного производства.
Важное первичное профилактическое мероприятие:
Отказ от курения значительно снижает вероятность развития рака лёгкого, органы дыхания постепенно восстанавливаются, очищаются от вредных веществ.
Вторичные профилактические мероприятия направлены на проведение плановых медицинских обследований лиц различных возрастных категорий. Для обследования людей из группы риска используют компьютерную томографию, с помощью которой можно выявить опухоли на начальной стадии.