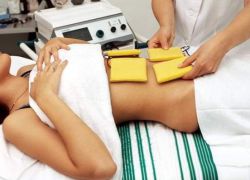
Что такое физиотерапия в гинекологии при спайках
Спайки маточных труб
Спайки маточных труб — это наиболее часто встречающееся осложнение воспалительных гинекологических заболеваний, при котором происходит частичная или полная облитерация (заращение) просвета маточной трубы соединительной тканью.
Нелеченные спайки (синехии) становятся причиной непроходимости маточных (фаллопиевых) труб, что чревато бесплодием, а также высоким риском развития внематочной беременности. Согласно данным медицинской статистики, каждый четвёртый случай женского бесплодия вызван именно спайками фаллопиевых труб.
Причины возникновения
Чаще всего синехии возникают как результат перенесённого сальпингита (воспаления маточных труб). Своевременность и адекватность проведённой терапии уменьшает риск развития спаечного процесса, но не исключает его на 100%.
Значительно реже заращение просвета маточных труб оказывается вызвано другими причинами:
1. Эндометриоз маточных труб: гормональная патология, при которой эндометрий матки разрастается за пределы органа.
2. ЗППП (заболевания, передающиеся половым путём): генитальный герпес, гонорея, сифилис, хламидиоз и прочее.
3. Воспалительные заболевания органов малого таза: спровоцировать рост спаек маточных труб могут любые воспалительные процессы во влагалище, цервикальном канале, яичниках, матке или нижних отделах кишечника.
4. Хирургические вмешательства: осложнение после таких процедур, как аборт, роды через кесарево сечение, выскабливание полости матки, гистеросальпингография и т. д.
Иногда синехии развиваются на фоне длительного приёма иммунодепрессантов или сильных антибиотиков, вызвавших активацию патогенной микрофлоры.
Симптомы и признаки
Спайки маточных труб, при отсутствии воспалительных процессов, протекают совершенно бессимптомно и никак не беспокоят женщину. Заподозрить наличие синехий можно только по длительно не наступающей беременности — больше одного года.
Если спайки протекают одновременно с воспалением маточных труб, то пациентки могут жаловаться на боли, ощущение тяжести и дискомфорта в паховой зоне или внизу живота.
Диагностика
Приоритетным методом диагностики спаек маточных труб остаётся гистеросальпингография — рентгенологическое исследование, выполняемое после наполнения полости матки специальным контрастным веществом, позволяющим полностью оценить степень и особенности заращения просвета фаллопиевых труб.
Также выявить спайки можно при помощи следующих диагностических методик:
1. Фаллопоскопия: визуальный осмотр внутренней поверхности маточной трубы, выполняемый при помощи фаллопоскопа (эндоскопического инструмента в форме длинного зонда с камерой и подсветкой на конце).
2. Хромосальпингоскопия: полость матки заполняется красящим веществом, после чего врач через лапароскоп наблюдает, проходит ли оно через маточную трубу.
3. Эхогистеросальпингоскопия: УЗИ маточных труб, выполняемое после введения в полость матки физраствора.
Способы лечения
Поскольку синехии фаллопиевых труб не представляют никакой угрозы для жизни и здоровья, их лечение необходимо только в ситуации, когда пациентка намеревается рожать детей. Если деторождение больше не входит в жизненные планы женщины, то восстановление проходимости маточных труб не требуется.
Лечение спаек в маточных трубах возможно консервативным и хирургическим методами.
Консервативная терапия
Правильное сочетание противовоспалительных, антибактериальных, ферментных, гормональных и иммунокорригирующих препаратов, а также биогенных стимуляторов нередко запускает процесс саморазрушения соединительной ткани в маточных трубах.
Ускорить рассасывание спаек помогают физиотерапевтические процедуры (магнитотерапия, электрофорез, электростимуляция), а также гинекологический массаж и грязелечение.
Следует отметить, что консервативная терапия наиболее эффективна как средство профилактики синехий, когда спайки только-только стали образовываться на фоне воспалительного процесса. Застарелые, то есть полностью сформировавшиеся спайки убрать консервативными методами очень трудно.
Хирургическое лечение
Для удаления спаек в просвете маточных труб применяется лапароскопия, в ходе которой врач проделывает новое отверстие в фаллопиевой трубе, чем восстанавливает её проходимость. После завершения операции женщине прописывается курс медикаментозного лечения.
Несмотря на низкую инвазивность (травматичность) лапароскопического вмешательства и короткий период реабилитации, данный метод терапии не гарантирует рецидива с повторным образованием спаек.
Если добиться устойчивой проходимости маточных труб не получается, женщине рекомендуется воспользоваться ЭКО (экстракорпоральное оплодотворение яйцеклетки).
Клинический прогноз
Общий прогноз в целом благоприятный. Применение современных малоинвазивных методов терапии и/или искусственного оплодотворения позволяет женщине успешно забеременеть и родить здорового ребёнка более чем в 85% случаев.
Физиотерапия в гинекологии
Физиотерапия является важным методом при борьбе с заболеваниями женской половой системы. Чаще всего это направление медицины применяется для лечения острых и хронических патологий. Однако физиотерапия эффективна при подготовке к хирургическим манипуляциям или в послеоперационный период, при беременности, а также после родов.
Физиотерапия позволяет уменьшить сроки лечения заболеваний, помогает в случаях отсутствия эффективности иных способов лечения (к примеру, во время возникновения хронической тазовой боли при спаечной болезни), сокращает сроки реабилитации после оперативных вмешательств, а также используется в профилактике осложнений и рецидивов.
Лечение природными факторами обладает следующими эффектами:
Противопоказания к физиотерапии
Противопоказаниями к проведению физиотерапевтических процедур являются:
Физиотерапия при беременности
Применение физических факторов лечения во время вынашивания ребенка вполне обосновано и безопасно.
Физиотерапию назначают при токсикозах, гипертонусе матки, слабости родовой деятельности. Воздействие физическими факторами позволяет отказаться от назначения фармакологических препаратов или значительно снизить их дозировку, а также избежать развития побочных эффектов медикаментов.
В послеродовом периоде физиолечение также важно, так как очень часто становление лактации сопровождается возникновением мастита. Помимо этого, физиотерапия показана в восстановительном периоде после кесарева сечения, для стимуляции заживления швов после эпизиотомии и разрывов.
Назначение физиотерапевтических процедур должно соответствовать имеющимся отклонениям и проводиться согласно лечебным эффектам физических факторов и механизмам их действия.
Инфракрасное облучение обладает глубоким прогревающим действием, применяется при вялотекущих воспалительных заболеваниях.
Лазеротерапия оказывает выраженное репарационное и регенерационное действие, стимулирует клеточный иммунитет, но не применяется в период беременности.
Электрические или магнитные поля назначаются в противовоспалительных и противоотечных целях.
Природные факторы в виде минеральных вод и грязей используют при лечении многих гинекологических патологий, так как минеральный состав и биологически активные вещества оказывают мощное благотворное воздействие на весь организм.
Тепловые процедуры в виде парафино- и озокеритолечения позволяют справиться с болевым синдромом, а также стимулировать гормональную функцию яичников.
Лечебные сеансы проводятся как транскутанно, то есть через кожу, так и полостным способом.
Через кожу процедура осуществляется путем воздействия на область живота, поясницы, внутреннюю поверхность бедер, промежность. Полостная методика проводится трансвагинально или трансректально. Сеансы назначаются с 5—7 дня менструального цикла, что связано с овуляцией.
Массаж используется для улучшения кровообращения, нормализации мышечного тонуса. При беременности из-за возрастающей нагрузки на позвоночник часто женщин беспокоит боль в шейно-воротниковой области и спине. В данной ситуации возможно назначение массажа этих отделов.
В послеродовой период массаж улучшает тонус матки, помогая ей восстановить прежние размеры в короткие сроки, вернуть тонус мышц передней брюшной стенки. Также на раннем послеродовом этапе рекомендуется проведение массажа груди перед кормлением для увеличения лактации.
Заведующая физиотерапевтическим отделением
Цымбалова Евгения Алексеевна
Анализ крови на антитела к короновирусу
Вакцинация препаратом «М-М-P II»
Для профилактики кори, паротита и краснухи. Сохранение уровня антител в крови более 11 лет.
Ликвидация любых аномалий зубов, восстановление эстетики и полноценных функций
Вакцинация детей «Инфанрикс Гекса»
От дифтерии, столбняка, коклюша, гепатита В и полиомиелита
Физиотерапевтическое лечение в гинекологии
ФИЗИОТЕРАПИЯ В ГИНЕКОЛОГИИ
Физиотерапия (использование в медицине физических, природных факторов) – важная составляющая в профилактике и лечении акушерских и гинекологических патологий. Она может быть основным или вспомогательным методом в комплексе лечебных мероприятий, который включает операции, лекарственную терапию и т.д.
Физиотерапия показана при следующих состояниях:
— хронические воспалительные процессы;
— восстановительное лечение после операций;
— реабилитация после абортов и выскабливаний слизистой матки;
— подготовка к беременности женщин, имеющих в прошлом самопроизвольные выкидыши и замершие беременности, подготовка слизистой матки перед программой ЭКО;
— бесплодие;
— нарушения менструального цикла, альгодисменорея;
— спаечный процесс в органах малого таза;
— эндометриоз;
— патологический климакс.
Сегодня фармакологический рынок предлагает огромное количество препаратов для лечения гинекологических заболеваний. Однако, кроме нагрузки на организм и побочных эффектов, которые есть у подавляющего большинства лекарств, возникают проблемы и другого характера. Например, при ряде хронических заболеваний женской половой сферы приток крови к органам малого таза может быть затруднён в связи с изменениями тканей и сосудов.
Медикаментозное воздействие в этом случае малоэффективно, так как действующее вещество с током крови не поступает в должном объёме к органу или ткани, а на организм женщины в целом зачастую оказывает негативное влияние. Сочетание же лекарства с физиотерапией, комплексный подход к лечению заболевания позволяет добиться улучшения состояния и качества жизни женщины при минимальной лекарственной нагрузке, так как при использовании физиотерапии улучшаются крово- и лимфообращение, интенсивность обменных процессов в зоне воздействия.
При некоторых болезнях физиотерапия часто является единственно возможным методом лечения. Например, при хронической тазовой боли (следствие спаечного процесса) и невралгии тазовых нервов, которые изматывают пациенток физически и морально и нарушают нормальный образ жизни и гармонию сексуальных отношений.
Проведенное после оперативных вмешательств физиотерапевтическое лечение не только сокращает послеоперационный период, но и препятствует образованию спаек. Это особенно важно после операций по устранению причин бесплодия. После аборта, выскабливания полости матки физиотерапия способствует восстановлению поврежденной слизистой матки (эндометрия), что очень важно сразу после вмешательства.
Таким образом, наблюдается целый ряд положительных эффектов физиотерапии:
— сокращение сроков лечения;
— мягкое безболезненное воздействие;
— профилактика осложнений и рецидивов;
— отсутствие побочного действия, свойственного медикаментозному лечению;
— снижение лекарственной нагрузки, а в некоторых случаях полный отказ от лекарств.
Физиотерапевтический эффект основан на том, что поглощенная живыми тканями физическая (электрическая, лучевая, магнитная и др.) энергия преобразуется в биологические реакции. Результат лечения зависит от конкретных обстоятельств, количества процедур и их разовой дозы. Оптимальный эффект от физиотерапии наступает при проведении нескольких процедур (курса лечения). Если одновременно с физиотерапией пациентка получает лекарства, они накапливаются преимущественно в очаге воспаления, поступая непосредственно к больному органу.
В каких случаях надо проводить физиотерапию?
Спектр гинекологических патологий, требующих курса физиотерапии, очень велик. Традиционно этот метод используется в лечении подострых и хронических заболеваний органов малого таза (хроническое воспаление придатков матки) и бесплодия.
С внедрением в широкую практику операций по восстановлению проходимости маточных труб физиотерапия не потеряла своей актуальности как метод послеоперационного восстановительного лечения. Физиотерапия на первом этапе непосредственно после операции оказывает противовоспалительное действие, облегчает течение послеоперационного периода и препятствует образованию спаек. На втором этапе в следующем менструальном цикле желательно проведение полноценного курса с использованием факторов, восстанавливающих функциональную полноценность маточных труб.
Большое значение имеет и реабилитация женщин после аборта, самопроизвольного выкидыша или выскабливания полости матки из-за неразвивающейся беременности. Неизбежная травматизация слизистой матки при этих состояниях по-разному может сказаться на их репродуктивной функции в будущем.
• перенесенные в прошлом воспалительные заболевания женских половых органов (остается вероятность сохранения воспалительного процесса при не выявленных ранее «скрытых» инфекциях и развитии дисбактериоза влагалища);
• переохлаждение (известное выражение «застудила придатки» подчеркивает связь переохлаждения со снижением иммунитета).
Оптимальный эффект в лечении аднекситов достигается при сочетании лекарственной терапии и физиотерапевтического воздействия
Еще в середине прошлого века акушеры-гинекологи и физиотерапевты научно обосновали его целесообразность и успешно доказали в лечебной практике высокую клиническую эффективность физиотерапии в острой и хронической стадии воспаления внутренних половых органов женщины.
При воспалительных заболеваниях женских половых органов лечение направлено на:
• ликвидацию воспалительного процесса и профилактику его обострения;
• размягчение спаек (полностью спайки не устраняются, а именно размягчаются, растягиваются) и, следовательно, снятие боли;
• профилактику и ликвидацию возникших на фоне воспалительного процесса изменений деятельности нервной, сердечно-сосудистой систем, в ряде случаев — желудочно-кишечного тракта и почек;
• иммуномодуляцию;
• купирование болей;
• детоксикацию;
• повышение активности защитных механизмов организма больного.
На всех этапах лечебных и реабилитационных мероприятий и профилактики рекомендуется как можно раньше применять физиотерапию и последовательно и активно её использовать. Оптимальный эффект от применения физиотерапии наступает при проведении курсового лечения – 12-15 процедур. Физиолечение обладает накопительным эффектом, в результате чего положительные изменения продолжаются и после его прекращения.
Существуют противопоказания к физиотерапии: злокачественные новообразования, кровотечения, общее тяжелое состояние пациентки, сопровождающееся декомпенсацией основных систем организма.
Метод физиотерапии подбирается индивидуально в зависимости от стадии болезни, наличия и характера осложнений, возраста пациентки, сопутствующих заболеваний.
В Первом клиническом медицинском центре проводят комбинированные процедуры, применяют технологии и методы, позволяющие за короткое время обеспечить курс лечения и реабилитации, полностью восстановив здоровье и работоспособность. Опытный высококвалифицированный врач составит индивидуальный лечебный или реабилитационный комплекс для каждой пациентки. А медицинские сестры физиотерапии, прошедшие специальную подготовку, проведут все необходимые лечебно-реабилитационные мероприятия на высокопрофессиональном уровне. Уютная атмосфера, современное оборудование, квалифицированные кадры, индивидуальный подход — все это обеспечит сохранение вашего здоровья!
ЛЕЧЕНИЕ СПАЕК МАЛОГО ТАЗА
Спайки – это тонкие или плотные образования, «склеивающие» органы между собой. Спайки в малом тазу часто приводят к бесплодию и развитию хронической тазовой боли.
Все внутренние органы человека легко смещаются относительно друг друга благодаря покрывающей их скользкой оболочке. Подвижность органа — важный критерий его хорошего состояния, способности выполнять свои функции.
И наоборот, любое нарушение подвижности, фиксация, «привязанность» к другой структуре означает патологию, которая неизбежно приводит сначала к сбоям в работе органа (функциональным нарушениям), а со временем и к изменению его тканей (структуральным нарушениям).
Образование спаек — это и есть не предусмотренное природой соединение (спаивание) внутренних органов, нарушающее их нормальную подвижность.
ПРИЧИНЫ ВОЗНИКНОВЕНИЯ СПАЕК:
1. Хирургические вмешательства.
3. Инфекции женской половой сферы.
4. Апоплексия яичника в анамнезе.
Эти факторы также могут провоцировать распространение инфекции и воспаление придатков матки или травмировать полость матки, что приводит к образованию внутриматочных синехий (спаек).
Спайки в малом тазу могут распространяться в разных направлениях, образуя в итоге длинные цепочки жестко соединенных органов, тканей, связок. Повреждения происходят по принципу «где тонко, там и рвется», то есть спаечная болезнь поражает наиболее ослабленный орган, расположенный в любом месте такой цепи.
На первичной консультации гинеколог вместе с пациенткой определяют круг вопросов, требующих решения. Проводятся необходимые обследования (анализы, УЗИ). После постановки диагноза составляется индивидуальный план лечения спаек, который включает в себя комплекс лечебно-профилактических мероприятий – физиотерапия, гинекологический массаж, ферментная терапия и др.
Из физиотерапевтических методов в этом случае применяются фонофорез лечебных грязей, электротерапия импульсными токами, внутритканевой магнитолазероэлектрофорез ферментных препаратов и др.
Спайки в гинекологии: что это и как лечить
Что такое спайки в гинекологии
Спаечная болезнь органов малого таза у женщин — это осложнение, после которого разрастаются фибринозные соединительные ткани между органами малого таза и брюшной полости. Таким образом организм пытается оградить очаг воспаления — из-за лишних тканей маточные трубы, матка, яичника и петли кишечника склеиваются, плотно стягиваются друг к другу, из-за чего нарушаются их функции.
Спаечные процессы могут быть нескольких видов, в зависимости от «запущенности»:
Образование единичных тонких сращений (синехии).
Синехии становятся более плотными, охватывают до 50% поверхности яичника.
Спайки плотные и многочисленные, изменяют положение органов или вызывают их деформацию.
Спайки вызывают боли и нарушения в работе органов малого таза. Они появляются после гинекологических заболеваний или операций и могут привести к серьезным осложнения: внематочная беременность, бесплодие, частые воспаления и другое.
Чтобы предотвратить возникновение спаек, избежать осложнений и назначить грамотное лечение, запишитесь на прием к врачам клиники «Доктор А». У нас принимают гинекологи первой и высшей квалификационной категории
Из-за чего образуются спайки в малом тазу
Воспаление органов таза. Болезнь диагностируют у женщин, перенесших острые воспаления или страдающих хроническими:
Операции. Спаечная болезнь появляется у 16% прооперированных впервые и у 96% женщин после третьей операции. Процент высок у лапаторомических операций:
Кровоизлияния малого таза. Толчком служит апоплексия яичника, кровотечения из-за разрыва трубы во время внематочной беременности.
Эндометриоз. Образование фибринозных стяжк провоцируют эндометриоидные разрастания, которые распространяются на органы и брюшину малого таза.
Травмы малого таза. Открытые и закрытые повреждения после аварий, падения с высоты, полученные на производстве — одна из причин появления спаек.
Предрасполагающие факторы. На возникновение и развитие болезни влияют:
Спайки в гинекологии: симптомы
Спаечный процесс может быть как острым, так и хроническим или же иметь периодический характер (с периодическим обострением симптомов). Зачастую женщины не замечают никаких симптомов спаек в малом тазу, и заболевание обнаруживается только уже при исследовании возможных причин бесплодия.
Признаки спаечного процесса в полости малого таза:
Симптомы могут усиливаться при употреблении продуктов, усиливающих газообразование.
Чем опасны спайки в малом тазу
Прежде всего спаечный процесс опасен тем, что он может привести к бесплодию или внематочной беременности. В особенно тяжелых случаях, когда в спаечный процесс вовлечены петли кишечника, спайки могут привести к кишечной непроходимости.
Диагностика заболевания
Диагностика спаек в малом тазу проводится с помощью различных исследований:
Необходимое исследование (или комплекс исследований) вам назначит лечащий врач.
Как лечить спайки в малом тазу
Что делать, если обнаружились спайки в малом тазу? В зависимости от тяжести спаечного процесса врач подберет вам подходящее лечение.
Как лечить спайки в малом тазу
Что делать, если обнаружились спайки в малом тазу? В зависимости от тяжести спаечного процесса врач подберет вам подходящее лечение.
Для лечения единичных тонких спаек в малом тазу у женщин используют медикаментозную терапию. Что обычно назначают:
Дополнительно в качестве вспомогательных мер могут назначить физиотерапию, бальнеотерапию и грязелечение.
При более тяжелой форме спаечной болезни используется хирургический метод лечения спаек в малом тазу, т.е. их рассечение. Наиболее щадящей хирургической процедурой является манипуляционная лапароскопия. Для предотвращения повторного образования спаек применяется введение препаратов гиалуроновой кислоты в область хирургического вмешательства.
Можно ли забеременеть при спаечном процессе
Спайки нарушают правильную функциональность репродуктивных органов, что очень снижает шанс забеременеть. Вероятность наступления беременности и ее успешного вынашивания есть, особенно в случаях, когда спаечный процесс затронул только одну трубу. Но снижается вероятность зачатия, а также растет риск внематочной беременности и выкидыша.
В таком случае может помочь проведение ЭКО. Маточные трубы при таком оплодотворении не участвуют, а 3-5-дневный эмбрион сразу подсаживается в полость матки.
Профилактика спаечного процесса
Для профилактики и лечения спаек применяются ферментные препараты на основе гиалуронидазы. Пожалуй, самым популярным препаратом для лечения спаек в гинекологии является свечи «Лонгидаза».
Профилактика по большей части направлена на предотвращение рецидивов заболевания или перед предстоящей операцией (т.к. зачастую спайки появляются после них).
Помните, что лучшая профилактика — это регулярное посещение врача и своевременная диагностика. Не откладывайте на потом и запишитесь на УЗИ малого таза или на консультацию врача-гинеколога.
Если вы почувствовали острые боли в брюшной полости или органах малого таза, не откладывайте визит к врачу — предупредите развитие болезни. Врачи клиники «Доктор А» проведут экспертное обследование и назначат грамотное лечение. Звоните или записывайтесь на прием онлайн.
Физиотерапия перед ЭКО
Как подбирается физиолечение?
Процедуры физиотерапии могут использоваться по указанию врача циклами, предшествующими протоколу ЭКО, и непосредственно в самом протоколе.
Не менее важно установить в результате тщательного обследования преобладающий синдром воспаления, нарушение регенерации или микроциркуляции, дистрофический и также:
Показания к физиотерапии для женщин:
Подбор методик физиотерапии проводится строго индивидуально и учитывает состояние матки и эндометрия (по результатам гистологического исследования, УЗИ в динамике, допплерометрии).
Какие могут быть трудности?
В этом случае действие препаратов будет неэффективным, так как препарат не будет воздействовать на орган или ткань в необходимом объеме с током крови, что часто оказывает негативное влияние на весь женский организм. Сочетание того же лекарства с физиотерапевтическими процедурами может улучшить состояние женщины с минимальным количеством лекарств.
Методы физиотерапии для подготовки к ЭКО
Для подготовки к ЭКО используется несколько методов физиотерапии. Часто врачи назначают полные курсы различных процедур, что позволяет получить четкий результат в лечении бесплодия. Отзывы о физиотерапии в основном положительные, и это неудивительно. Доказана эффективность таких методов лечения, правильное лечение значительно повысит эффективность экстракорпорального оплодотворения.
Какой тип подойдет именно Вам, Вы можете определить на консультации с врачом. Выбрать время консультации и день для записи можно на нашем сайте https://www.vrtcenter.ru/ или обратившись по телефону +7 (499) 288-06-45.
В каких случаях назначают физиотерапевтические процедуры?
Физиотерапия назначается одновременно с основным лечением. Облегчает проникновение лекарств в ткани, сосуды и усиливает действие лекарства. Лечение применяется местно, воздействуя на определенный участок тела. Методы подбираются для каждого пациента с учетом его диагноза, состояния и переносимости процедуры.
Физиотерапию назначают в случаях:
Терапия может быть противопоказана, если есть новообразования, острые воспаления, нарушения со стороны крови, при выраженном атеросклерозе и некоторые другие заболевания.
В заключение
Физиотерапия позволяет получить максимальный эффект после полноценной процедуры. Но данная терапия противопоказана при наличии новообразований, острого воспаления, болезней крови, тяжелого атеросклероза и других заболеваний.
Курс лечения назначается индивидуально, обычно в течение 5-7 дней после медицинского осмотра перед началом менструального цикла. Часто физиотерапевтические процедуры назначают при подготовке к ЭКО и мужчинам, когда мужской фактор отрицательно влияет на зачатие.
Важно понимать, что физиотерапия не вылечит бесплодия, но поможет усилить действие лекарств и повысить шансы на успешное зачатие. Кроме того, процедуры безболезненны и при отсутствии противопоказаний не представляют опасности для организма.