что такое буллезный отек мочевого пузыря
Пришеечный цистит
Пройти исследование на признаки шеечного цистита и получить своевременную медицинскую помощь можно в «Клинике ABC». В медицинском учреждении имеется все необходимое для проведения диагностики оборудование, а также штат квалифицированных сотрудников.
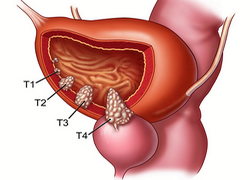
Строение мочевого пузыря
Мочевой пузырь состоит из нескольких элементов и включает в себя тело, верхушку, дно и непосредственно шейку. Стенки органа состоят из нескольких оболочек, а сам мочевой пузырь имеет угловое расположение. Его верхняя часть выдвинута вперед. Нижняя часть отодвинута назад. Конечная часть шейки представлена уретрой. Данный канал соединяется с пупком и передним отделом верхушки органа.
Нижняя часть данного органа имеет форму треугольника, по бокам которого расположились устья, ведущими к мочеточнику. В третьем углу располагается мышечная часть или сфинктер.
Крымкин Юрий Михайлович
Заведующий урологическим отделением, врач-уролог, хирург-андролог
Кармолиев Рустам Рафикович
Корнеева Лариса Николаевна
Врач-уролог высшей категории, кандидат медицинских наук
Симптомы
Шеечный цистит характеризуется воспалительными реакциями, поражающими нижнюю часть органа. При этом мышечные ткани теряют свою функциональность, в результате чего наблюдается недержание мочи.
Причины
В зависимости от природы происхождения, заболевание подразделяется на 2 основных типа – неинфекционный и инфекционный. Шеечный цистит мочевого пузыря неинфекционной формы заболевания возникает на фоне повреждений, травмирования слизистой оболочки мочевого органа. При этом провоцирующими факторами могут выступать различные лекарственные средства, инородные тела, другие химические компоненты.
Для инфекционной формы характерно наличие в мочеиспускательном канале патогенной микрофлоры – кишечной палочки, стрептококка, стафилококковой инфекции. В редких случаях отмечалось присутствие хламидий и трихомонад.
Симптомы и лечение пришеечного цистита у женщин могут отличаться в зависимости от причины, спровоцировавшей развитие болезни.
Диагностика
При определении болезни в первую очередь назначаются анализы мочи, которые позволяют определить количественное содержание лейкоцитов или примесей крови.
Лечение
Симптомы и лечение шеечного цистита у женщин отличаются от других форм заболевания и требуют комплексного подхода с применением нескольких групп препаратов.
Лечение дома
Во время терапии требуется соблюдать питьевой и постельный режим. Пришеечный цистит, спровоцированный возбудителями, требует назначения противомикробных препаратов. В дополнении назначаются противовоспалительные лекарственные средства. В качестве обезболивающих средств предписываются спазмолитические препараты.
Наиболее популярными и эффективными средствами лечения шеечного цистита являются: Уролесан, Цистон, Монурал и Фурагин. Длительность использования антибиотиков должна быть не более 3-7 дней.
Лечение в больнице
Стационарное лечение показано при прямом введении лекарственных средств непосредственно в мочевой пузырь.
При наличии хронических форм проводится оперативное вмешательство, направленное на изменение положения уретры.
Методы лечения
Терапия патологии включает в себя несколько методов.
Осложнения
Наиболее частым и серьезным осложнением воспалительного процесса является развитие пиелонефрита. В более редких случаях отмечается образование стенозов, парацистита, уретрита, перитонита, а также склеротического поражения шейки мочевого органа.
Хроническая стадия
Хронический шеечный цистит у женщин развивается на фоне обостренного состояния и при отсутствии адекватной терапии. Состояние может усугубляться при наличии провоцирующих факторов.
Для предупреждения развития хронической формы рекомендуется своевременно лечить имеющиеся патологии мочеполовой системы.
Профилактика
При профилактике рекомендуется избегать провоцирующих факторов в виде постоянного переохлаждения, недостаточного потребления жидкости, нарушений правил половых контактов (контрацепция).
Диета при воспалении шейки мочевого пузыря
При наличии патологии требуется соблюдать рацион и исключить из него все жареные, острые, жирные, копченые и соленые продукты.
Статистика заболевания
Пришеечный цистит занимает около 20% от всех мочеполовых расстройств. Заболеванию в большинстве подвержены женщины молодого возраста. Среди мужчин болезнь встречает намного реже – на каждые 1000 человек приходится не более 7 пациентов.
Интересные факты
Установленным фактом является развитие болезни после смены полового партнера или длительного перерыва в сексуальных контактах. Процесс обусловлен высокими рисками травмирования.
Применение теплых ванн в терапии заболевания способствует устранению негативной симптоматики, но не является средством лечения шеечного цистита.
Использование синтетического белья может поспособствовать развитию болезни по причине низкой гигроскопичности такого белья.
Заключение
Шеечный цистит у женщин является наиболее распространенной формой цистита и требует обязательного лечения. При несвоевременной терапии состояние может ухудшаться и приводить к различным осложнениям. В тяжелых случаях может понадобиться оперативные вмешательства. При соблюдении правил профилактики возможно избежать развития болезни.
Обратиться за диагностикой или помощью в лечении шеечного цистита можно в медицинское учреждение «Клиника ABC». Современное оборудование и штата квалифицированных врачей помогают выявить заболевание на ранней стадии и назначить соответствующее лечение. Индивидуальный подход к каждому пациент позволяет подобрать наиболее эффективные способы лечения шеечного циститу мочевого пузыря и ускорить процесс выздоровления.
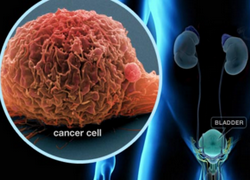
Симптомы, лечение и удаление опухолей мочевого пузыря
Опухоль мочевого пузыря – новообразование, которое возникает в полости или на стенке органа. Болезнь может протекать как с яркими симптомами, так и без особых признаков, что часто приводит к поздней диагностике. По основной классификации опухоли бывают доброкачественными и злокачественными. Именно тип образования, его размеры и место определяют схему лечения опухоли мочевого пузыря и прогноз выздоровления.
Причины появления опухоли
Механизм развития опухолей заключается в активном делении клеток. Такие процессы могут быть запущены разными факторами, которые провоцируют мутацию генетического клеточного материала. В случае с мочевым пузырем особенно опасны курение, неблагоприятная экология и работа, связанная с химическими веществами. Эти факторы могут вызывать разные виды опухолей мочевого пузыря:
Доброкачественные опухоли часто диагностируются у рабочих, занятых в лакокрасочной, бумажной, химической и резиновой промышленности. Провоцировать заболевание может застой мочи. Чем выше ее концентрация и чем дольше она задерживается в пузыре, тем более сильным оказывается опухолегенное действие веществ в ее составе. У мужчин причинами опухолей выступают заболевания мочеполового тракта:
Ввиду особенностей анатомического строения мужчины больше подвержены риску возникновения новообразований. Злокачественные опухоли мочевого пузыря могут развиваться по тем же причинам:
Симптомы опухолевых заболеваний
Рассматривая симптомы опухоли мочевого пузыря, стоит отметить, что на раннем этапе она никак себя не проявляет. Признаки возникают, когда новообразование достигает таких размеров, при которых оно может раздражать стенки органа. В такой ситуации у человека могут быть следующие жалобы:
Методы диагностики опухоли мочевого пузыря
Поскольку опухоль может носить доброкачественный или злокачественный характер, особое значение приобретает дифференциальная диагностика. Она направлена на то, чтобы определить тип новообразования, поскольку от этого зависит схема лечения. Исходя из этого, в инструментальную и лабораторную диагностику опухоли мочевого пузыря включают:
Цистит у детей
Содержание статьи
Цистит у детей – это заболевание, которое обычно вызывается бактериями. Воспаление мочевого пузыря или цистит – наиболее распространенный вариант инфекции мочевыводящих путей (ИМП) у детей. ИМП может развиться в любой части мочевыводящих путей вашего ребенка, включая уретру, мочевой пузырь, мочеточники или почки. У всех здоровых детей есть бактерии на теле и в кишечнике, которые не наносят вреда. Иногда бактерии могут попасть в мочевой пузырь и вызвать воспаление. Оно возможно у детей любого возраста, в том числе у младенцев.
Какой врач занимается терапией цистита у ребенка?
Первые рекомендации предоставит педиатр или семейный доктор. Он же направит к узкому специалисту – детскому урологу, который определит болезнь и назначит адекватную терапию. Девочкам рекомендуется также посетить детского гинеколога. При хронической форме заболевания дополнительно обращаются к иммунологу, инфекционисту.
Причины и механизмы развития
Чаще всего инфекция мочевого пузыря вызывается бактериями, которые обычно находятся в кишечнике. Цистит или воспаление мочевого пузыря – одна из частых проблем мочевыделительной системы у детей. Иногда врачи используют более общий термин – инфекция мочевыводящих путей (ИМП), если невозможно точно определить, что поражен только мочевой пузырь, есть признаки уретрита и пиелонефрита.
Инфекции мочевого пузыря ежегодно отмечаются примерно у 3 из 100 детей. Младенцы в возрасте до 12 месяцев чаще болеют ИМП, чем дети более старшего возраста. В течение первых нескольких месяцев жизни ИМП чаще встречаются у мальчиков, чем у девочек. К 1 году вероятность развития ИМП у девочек выше, чем у мальчиков, а девочки по-прежнему подвергаются более высокому риску в детстве и подростковом возрасте.
У каких детей чаще развивается инфекция мочевого пузыря
У девочек гораздо больше шансов заболеть инфекциями мочевого пузыря, чем у мальчиков, за исключением первого года жизни. Среди мальчиков младше 1 года, тех, у кого не была удалена крайняя плоть (выполнено обрезание) имеют более высокий риск инфекции мочевого пузыря. Тем не менее, у большинства необрезанных мальчиков инфекция мочевого пузыря не развивается.
Как правило, любое патологическое состояние или привычка задерживать мочу в мочевом пузыре ребенка слишком долго, могут привести к инфекции. Другие факторы, которые могут повысить вероятность развития цистита, включают:
Среди девочек-подростков более склонны к инфекции мочевого пузыря те, кто ведет половую жизнь. Из-за особенностей анатомии у девочек гораздо больше шансов заболеть инфекцией мочевого пузыря, чем у мальчиков.
У девочек уретра короче, чем у мальчиков, таким образом, бактериям нужно проделать небольшой путь, чтобы достичь мочевого пузыря и вызвать инфекцию.
У девочек уретра расположена ближе к анальному отверстию, источнику бактерий, которые могут вызвать инфекцию мочевого пузыря.
Классификация заболевания у детей
Причины возникновения воспаления:
Дополнительные факторы риска появления цистита:
Как проявляется цистит у ребенка: основные симптомы
У ребенка есть способы защититься от проникновения инфекции в мочевыводящие пути. Например, моча выходит из почек вашего ребенка через мочеточники в мочевой пузырь. Бактерии, попадающие в мочевыводящие пути, выводятся наружу во время мочеиспускания. Этот односторонний поток мочи не дает бактериям заразить мочевыводящие пути. Иногда защитные силы организма ослабевают, и бактерии восходящим путем попадают в мочевой пузырь,вызывая его воспаление. Если у ребенка есть симптомы цистита или у него жар без ясной причины, обратитесь к врачу в течение 24 часов.
Циститы часто встречаются у детей, особенно у девочек (что связано с особенностями строения мочевых путей). Немедленное лечение цистита у ребенка может предотвратить поражение почек (пиелонефрит). Он может развиться из-за инфекции, которая распространяется вверх по одному или обоим мочеточникам. Инфекции почек очень болезненны, могут быть опасными и вызывают серьезные проблемы со здоровьем, поэтому лучше начать лечение как можно раньше.
Признаки заболевания у грудных младенцев и детей до года:
У детей старшего возраста симптомы достаточно яркие, выраженные. Основные симптомы – это боль в нижней части живота, спины или в боку, а также острая потребность в мочеиспускании или частые походы в туалет. Некоторые малыши, которые уже приучены к горшку или ходят в туалет, теряют контроль над своим мочевым пузырем и могут мочиться в постель. Родители также могут увидеть капли крови в моче и/или мочу розового цвета.
Важно знать, как проявляется цистит у детей младшего возраста. У младенцев могут быть более общие симптомы, такие как суетливость, снижение аппетита, плач, беспокойство на горшке или лихорадка. Другие симптомы цистита включают:
Как определить острый цистит?
Болезнь проявляется быстро, со стремительным нарастанием симптоматики:
Хроническая форма заболевания
Вторичное заболевание, которое характеризуется аналогичной клинической картиной в периоды обострений. Дети испытывают дискомфорт в лобковой зоне, страдают от недержания и заметно учащенного мочеиспускания. Источник:
Пигарева, Н.А. Цап
Хронический цистит у детей: современный взгляд на этиологию,
патогенез, клинику, диагностику и лечение (обзор литературы)
// Российский вестник, 2012, т.II, №2, с.32-37
Диагностика патологии у детей
Если у ребенка есть симптомы цистита, немедленно обратитесь к педиатру. Врач назначит анализы мочи, чтобы проверить их на наличие бактерий. Нужно собирать мочу несколькими способами:
В лаборатории смотрят на образец под микроскопом, чтобы определить, есть ли микробы в моче. Мочу также можно культивировать – лаборант помещает мочу в чашку, чтобы посмотреть, какие бактерии в ней растут. Это может помочь врачу точно определить микробы, вызвавшие цистит, чтобы он знал, какие препараты нужно прописать для их уничтожения.
Если ребенка было несколько инфекций мочевыводящих путей или определен хронический цистит, врач может направить к нефрологу (специалисту по почкам) и провести один или несколько из этих визуализационных тестов, чтобы найти проблемы в мочевыводящих путях:
УЗИ использует звуковые волны, чтобы определить любые препятствия или другие проблемы в почках и мочевых путях.
Микционная цистоуретрограмма с введением жидкости в мочевой пузырь через трубку применяется, чтобы показать любые проблемы в уретре или мочевом пузыре, когда ребенок мочится.
Ядерное сканирование использует жидкости, содержащие небольшое количество радиоактивного материала, чтобы увидеть, насколько хорошо работают почки.
КТ, или компьютерная томография, это мощный рентгеновский снимок, который делает подробные снимки мочевого пузыря и почек.
МРТ, или магнитно-резонансная томография, использует мощные магниты и радиоволны для получения изображений мочевого пузыря и почек.
Методы лечения
После определения диагноза врач определяет, как лечить цистит у детей. Для терапии острого и хронического цистита в детском возрасте разработаны клинические рекомендации, которые определяют набор действий и препаратов для каждого случая.
В основном, применяют антибиотики. Эти лекарства убивают бактерии. Дети обычно принимают их от 3 до 10 дней (чаще всего 7-10 дней). Ваш врач может сделать еще один анализ мочи после того, как ребенок закончит прием лекарства, чтобы увидеть, исчезла ли инфекция. Всегда принимайте лекарства полным курсом, даже если ребенку станет лучше. Слишком раннее прекращение может сделать микробы устойчивыми к антибиотикам и вызвать повторный цистит.
Большинство ИМП проходят примерно через неделю. У некоторых детей симптомы сохраняются в течение нескольких недель. Обратитесь врачу, если симптомы вашего ребенка не начнут улучшаться через 3 дня после начала приема антибиотиков или если они ухудшаются.
Если состояние ребенка тяжелое, возможна госпитализация, где врачи будут решать, как лечится цистит в зависимости от возраста и тяжести. Может быть показано внутривенное введение антибиотиков и обезболивающие, если ребенку меньше 2 месяцев или у него рвота, боли в животе. Продолжительность лечения зависит от того:
Важно! Помочь ребенку и полностью вылечить его может только врач. Самолечение может привести к определенным осложнениям, усугубить течение болезни.
Как облегчить состояние дома, что принимать
При лечении цистита дома детям следует пить много жидкости и часто мочиться, чтобы ускорить выведение микробов и подавление воспаления. Лучше всего пить воду, предварительно уточнив у лечащего врача, сколько жидкости следует принимать ребенку. Грелка на спине или животе ребенка может помочь облегчить боль, вызванную инфекцией мочевого пузыря, они могут использоваться как первая помощь до визита к врачу.
Профилактика
Прием достаточного количества жидкости, соблюдение правил гигиены и пользования подгузниками, ношение свободной одежды, лечение связанных с циститом проблем со здоровьем может помочь предотвратить ИМП у ребенка или подростка.
Важно избегать запоров. Твердый стул может давить на мочевыводящие пути и блокировать отток мочи, позволяя бактериям расти. Помогая ребенку регулярно опорожняться, можно предотвратить запор.
Если у вашего ребенка пузырно-мочеточниковый рефлюкс, структуры мочевыводящих путей или анатомическая проблема, обратитесь к детскому урологу или другому специалисту. Лечение этих состояний может помочь предотвратить повторные инфекции мочевого пузыря.
Диабет и другие проблемы здоровья могут увеличить риск инфекции мочевого пузыря. Спросите у педиатра, как снизить риск развития инфекции мочевого пузыря.
Буллезный цистит
Буллезный цистит – один из морфологических вариантов воспалительного поражения мочевого пузыря.
Чаще всего протекает с рецидивами.
Возникает в основном у маленьких детей, хотя может поражать и взрослых.
Буллезный цистит – это форма воспаления мочевого пузыря, когда на его слизистой появляются буллы.
Механизмы их формирования бывают различными.
Буллезный цистит – диагноз не клинический, а эндоскопический или патоморфологический.
Его нельзя диагностировать по симптомам или анализам.
Буллы можно обнаружить лишь в случае осмотра мочевого пузыря изнутри.
Делается это с помощью цистоскопии.
Внутрь мочевого пузыря через уретру вводится камера.
На мониторе врач видит стенку мочевого пузыря.
Если обнаруживаются буллы, это является основанием для установления соответствующего диагноза.
Хотя термин цистит подразумевает наличие воспалительного процесса, буллезная его форма может протекать без воспаления.
Часто в моче при этом не обнаруживается никаких изменений.
Код буллезного цистита по МКБ-10
Хронический буллезный цистит кода МКБ 10 не имеет.
В классификации воспалительных процессов мочевого пузыря хронических форм всего две.
Это интерстициальный или другой цистит.
Буллезный не является интерстициальным.
Соответственно, он попадает в категорию «другой».
Данное заболевание имеет код N30.2.
Сюда относятся любые хронические воспалительные процессы мочевого пузыря, за исключением интерстициального.
Чем лечить буллезный цистит у детей
В недавно родившихся детей нередко обнаруживается буллезный цистит.
Он носит рецидивирующий характер.
Эта патология обусловлена врожденными особенностями строения стенки мочевого пузыря.
Есть три заболевания, которые приводят к появлению булл:
Самой частой формой буллезного цистита у детей остается лимфангиоматоз.
В 62% случаев причиной являются пороки развития лимфоидной ткани.
Обнаруживается лимфангиоматоз у 28% детей с рецидивирующими циститами.
Патология тяжело поддается лечению.
Так как она возникает вследствие врожденных особенностей анатомического строения стенки мочевика.
Реже встречается лимфангиэктазия.
Буллы наблюдаются более крупные.
Данная форма диагностируется у 10% детей с рецидивирующими циститами.
Она лучше поддается лечению.
Буллы уменьшаются или исчезают после нормализации оттока лимфы.
Хорошие результаты терапии достигаются с помощью физиотерапевтического воздействия.
Буллезный цистит: причины у женщин
Мочевыделительная система и репродуктивные органы у женщин находятся в тесной взаимосвязи.
Поэтому воспаление в половой системе часто затрагивает мочевой пузырь.
Это возможно при возникновении патологического процесса в:
Буллезный цистит развивается вследствие двух механизмов.
Первый – это вовлечение в воспаление стенки мочевого пузыря.
Второй – нарушение уродинамики.
Отечные репродуктивные органы сдавливают мочевой пузырь, мочеточники, и препятствуют нормальному току мочи.
Поэтому на фоне воспалительного поражения органов репродуктивной системы нередко возникают признаки буллезного цистита.
Причем, нередко он развивается без воспалительных явлений в самом мочевом пузыре.
Выявляется патология на цистоскопии.
Несмотря на выраженные симптомы, воспалительные изменения в моче могут отсутствовать.
Хотя воспаление стенки пузыря имеет место.
К буллезному отеку также может привести бактериальное поражение уретры.
Оно имеет место при остром цистите.
Инфекционные причины буллезного цистита
Буллезное воспаление иногда возникает при острых инфекциях мочевого пузыря.
Но только в случае тяжелого инфекционного процесса.
Так как буллезный цистит предполагает поражение глубоких слоев стенки уретры.
Основными возбудителями остается кишечная палочка, стафилококки или энтерококки.
Эти бактерии живут в прямой кишке.
Обычно инфекционный цистит возникает как аутоинфекция.
Это не заражение от другого человека.
Микроорганизмы просто мигрируют из одной части тела в другую.
Но если в кишечнике они живут себе и никому не мешают, то в мочевом пузыре провоцируют воспалительный процесс.
До 80% всех случаев воспаления вызывает кишечная палочка.
Но она крайне редко дает осложненные формы цистита и обычно не ведет к его буллезной форме.
Другие неспецифические возбудители:
Всего в 10-20% случаев циститы развиваются при специфических инфекционных заболеваниях.
Но именно они могут спровоцировать буллезное воспаление с вовлечением глубоких слоев стенки мочевика.
Возможные возбудители:
В 95% случаев инфекция попадает в мочевой пузырь через уретру.
В 5% случаев – гематогенным или лимфогенным путем, из других очагов инфекции в организме.
Предрасполагающие факторы:
Насколько заразен буллезный цистит
Заразен ли буллезный цистит, можно узнать после сдачи анализов на ЗППП.
В подавляющем большинстве случаев он не заразен.
Редко воспаление стенки мочевого пузыря вызвано патогенными микроорганизмами.
В основном его провоцирует условно-патогенная флора.
После полового акта она не вызывает воспалительного процесса у партнера.
Гораздо реже ЗППП становятся причиной буллезного цистита.
Но даже в этом случае при передаче инфекции у партнера возникнет уретрит, а не цистит.
Буллезный цистит: симптомы и признаки
Симптомы поражения мочевого пузыря похожи при различных формах патологии.
Все они связаны с воспалением его стенки, нарушением функции, раздражением рецепторного аппарата.
Основные симптомы:
При буллезном цистите увеличивается возбудимость пузыря за счет раздражения нервов медиаторами воспаления.
Происходит увеличение чувствительности слизистой.
Повышается тонус мышечного слоя.
Поэтому размер в несколько раз уменьшается.
Этим объясняется малая вместимость органа и частые позывы к мочеиспусканию.
Иногда промежутки времени между ними составляют 10-15 минут, что связано также с раздражением нервов.
Позывы настолько сильные, что не контролируются усилием воли пациента.
Многие жалуются на ощущение переполненности пузыря.
Какие анализы сдать при буллезном цистите
При цистите нужно сдать мочу на анализ.
В ней выявляются признаки воспаления.
Обнаруживаются лейкоциты, эпителиальные клетки, слизь.
Для исключения или обнаружения ЗППП проводится ПЦР.
С помощью этого метода диагностики выявляется ДНК патогенных микроорганизмов, и таким образом проводится их идентификация.
Выполняется бактериологический посев мочи.
Таким способом можно выделить условно-патогенную флору.
После выявления возбудителя проводится оценка его чувствительности к антибиотикам.
Во многих случаях при буллезном цистите воспалительных изменений в моче нет.
Потому что патология может развиваться как осложнение воспалительных процессов репродуктивных органов.
В этом случае необходима диагностика основного заболевания.
Берутся мазки из цервикального канала.
Выполняется УЗИ органов малого таза.
Подтвердить буллезный цистит можно при помощи цистоскопии.
Внутрь мочевого пузыря вводят камеру.
С её помощью врач может видеть стенку мочевого пузыря.
При буллезном цистите наблюдается её покраснение, отечность, а также формирование пузырей.
Лечение буллезного цистита
Для лечения буллезного цистита назначают антибиотики.
Какие – зависит от выделенной флоры.
В большинстве случаев цистит вызван кишечной палочкой или сапрофитным стафилококком.
Поэтому в лечении заболевания предпочтение отдают фторхинолонам.
Назначается офлоксацин или левофлоксацин.
Пациенту рекомендуют обильное питьё – до 2 литров в день.
На некоторое время приходится отказаться от интимной жизни.
Антибиотики при острой форме заболевания назначают по одной из трех схем:
Длительная антибиотикотерапия нежелательна.
У них применение антибиотиков в течение 2-4 недель в будущем в 6 раз повышает риск воспалительных заболеваний мочеполовых органов.
Это связано с формированием дисбиоза влагалища.
Оптимальным считается семидневный курс антибиотиков.
Он дает меньше рецидивов, чем одно- и трехдневный.
При лечении фторхинолонами в течение 7 дней эрадикация возбудителя происходит в 98% случаев.
При хроническом буллезном цистите часто назначают инстилляции в мочевой пузырь растворов серебра.
Концентрацию раствора постепенно наращивают.
Если имеет место бактериальный компонент буллезного воспаления, при хронической форме могут назначаться длительные курсы антибиотиков.
Они применяются от 2 до 6 недель, в зависимости от клинической ситуации.
Когда исчезают симптомы?
Симптомы при лечении острой формы цистита исчезают достаточно быстро.
У 30% пациентов они уходят уже в первый день антибиотикотерапии.
У 50% больных через двое суток нет симптомов.
У остальных в случае успешной терапии клинические признаки исчезают в течение 3-5 дней.
Этот процесс можно ускорить.
При цистите назначается симптоматическая терапия.
Применяются нестероидные противовоспалительные средства.
Это ацетилсалициловая кислота, ибупрофен, диклофенак, нимесулид и другие.
Причины рецидива буллезного цистита
Иногда буллезный цистит рецидивирует.
Основные факторы риска рецидива:
Рецидивы чаще всего случаются в первые три месяца после лечения.
Они происходят у каждого третьего пациента молодого возраста.
После 55 лет частота рецидива после первого эпизода воспаления мочевого пузыря достигает 50%.
Как показывают исследования, большинство случаев рецидива на самом деле представляют собой реинфекцию.
Это повторное заражение тем же или другим возбудителем.
Народные средства в лечении буллезного цистита
Очень часто пациенты прибегают к самолечению.
Они используют народные средства, чтобы избавиться от буллезного цистита.
Применяются в основном травы.
Многие из них уменьшают симптомы заболевания, потому что:
Используются травы как в виде народных средств, так и в составе медицинских препаратов.
Но их есть смысл применять только при хронической форме цистита.
Целью лечения является уменьшение симптомов и предотвращение рецидивов.
При острой форме цистита эффективность каких-либо трав сомнительна.
Некоторые пациенты говорят, что вылечились с помощью того или иного растения.
Но это связано с тем, что при неосложненном цистите заболевание может пройти само по себе, без лечения.
Причем, это происходит в 60% случаев без всяких последствий.
Но у 40% пациентов возникают осложнения, либо происходит хронизация воспалительного процесса.
Поэтому использовать народные средства не рекомендуется.
Или, по крайней мере, их необходимо применять в дополнение к препаратам с подтвержденной клинической эффективностью.
Буллезный цистит: к какому врачу и куда обратиться
Обращаться с буллезным циститом нужно к урологу.
Врачи данного профиля принимают в нашей клинике.
Вы можете записаться к одному из них на прием, чтобы получить высококвалифицированную медицинскую помощь.
Наши услуги:
В нашей клинике вы получите качественную медицинскую помощь.
У нас применяются современные методы лечения.
Прием идет по предварительной записи.
Поэтому вам не нужно будет тратить время, ожидая приема врача в живой очереди.
При подозрении на буллезный цистит обращайтесь к автору этой статьи – урологу, венерологу в Москве с многолетним опытом работы.