что лучше прадакса или эликвис при мерцательной аритмии сердца
Информация для пациентов с мерцательной аритмией по антитромботической терапии
(Американский Колледж врачей-пульмонологов и торакальных хирургов, 2012г.)
*С правками переводчика от 2017г. в связи с изменениями в методах лечения ФП*
Что такое мерцательная аритмия?
— Мерцательная аритмия представляет собой такое состояние, когда нормальная электрическая активность верхних камер сердца (предсердий) становится нерегулярной. Как следствие, сердце бьется неорганизованно, что проявляется нерегулярностью сердечных сокращений и снижением эффективности насосной функции сердца.
— Мерцательная аритмия является широко распространенным состоянием. У каждого четвертого человека старше 40 лет мерцательная аритмия развивается в течение их жизни.
Каковы симптомы мерцательной аритмии?
— У пациентов с мерцательной аритмией могут быть такие симптомы, как сердцебиение, одышка, дискомфорт или боль в грудной клетке, головокружение, утомляемость или потери сознания.
— Другие пациенты могут не иметь симптомов мерцательной аритмии вовсе, и это состояние выявляется в результате планового профилактического визита к врачу или обследования по поводу другого заболевания.
Почему пациенты с мерцательной аритмией нуждаются в разжижающей кровь терапии?
— Нерегулярность сердечных сокращений приводит к изменению тока крови. Это может привести к слипанию клеток крови и увеличению риска формирования тромба в верхней камере сердца (предсердии).
— Местом, куда чаще всего мигрирует тромб у пациентов с мерцательной аритмией, является головной мозг, что приводит к инсульту.
— Риск развития инсульта у пациентов с мерцательной аритмией в пять раз больше в сравнении с другими пациентами того же возраста без мерцательной аритмии.
— Прием препаратов, разжижающих кровь, снижает свертываемость крови и может уменьшать вероятность развития инсульта в будущем.
Что такое кровяной тромб?
Существуют ли разновидности инсультов?
— Существует 2 типа инсульта.
— Если кровяной тромб блокирует ток крови в мозговой артерии, речь идет об ишемическом инсульте.
— Если кровь проникает в вещество головного мозга, развивается геморрагический инсульт.
— Если у пациента с мерцательной аритмией происходит инсульт, он, как правило, более тяжелый, чаще приводит к смерти и инвалидизации в сравнении с инсультами у пациентов без мерцательной аритмии.
— Каждый четвертый ишемический (тромботический) и каждый второй геморрагический (связанный с кровоизлиянием) инсульты приводят к смерти.
— Если пациент выжил после перенесенного инсульта, в некоторых случаях какие-либо остаточные явления отсутствуют, тогда как у остальных пациентов сохраняются такие проявления инвалидизации, как слабость в одной половине тела, проблемы с ходьбой, а также проблемы с речью. Степень инвалидизации после перенесенного инсульта может варьировать в значительной степени.
Каковы факторы риска развития инсульта у пациентов с мерцательной аритмией?
— Предшествующий инсульт (включая «микроинсульты», как называют обычно транзиторные ишемические атаки).
— Сердечная недостаточность (в настоящее время или в прошлом).
— Высокое артериальное давление (в случае отсутствия адекватного контроля с помощью медикаментов).
— Возраст (риск растет по мере его увеличения).
— Сахарный диабет.
— Сосудистая патология (ишемическая болезнь сердца, препятствия кровотоку с артериях ног («атеросклероз периферических артерий»)).
— Женский пол.
Одинаков ли риск развития инсульта у пациентов с мерцательной аритмией?
— Нет. Риск развития инсульта зависит от того, есть ли у вас перечисленные факторы риска инсульта (предшествующий инсульт или транзиторная ишемическая атака, высокое артериальное давление, сердечная недостаточность, пожилой возраст (65 лет и старше), сахарный диабет, сосудистая патология, женский пол) и в каком количестве эти факторы риска присутствуют.
— Как правило, чем больше факторов риска имеет пациент, тем больше вероятность развития инсульта.
Какие меры могут быть предприняты для снижения риска инсульта?
— Для снижения тромбообразования и уменьшения риска возникновения инсульта пациенты могут принимать разжижающие кровь препараты, такие как антикоагулянты и антиагреганты.
Какие разжижающие кровь препараты применяются при мерцательной аритмии?
— Варфарин
— Дабигатран (Прадакса)
— Ривароксабан (Ксарелто)
— Апиксабан (Эликвис)
Каковы основные свойства данных препаратов, разжижающих кровь?
В каких случаях назначается лечение для профилактики инсульта у пациентов с мерцательной аритмией?
— Профилактическая терапия разжижающими кровь препаратами должна быть назначена большинству пациентов с мерцательной аритмией, имеющих один или несколько факторов риска инсульта (предшествующий инсульт или транзиторная ишемическая атака, высокое артериальное давление, сердечная недостаточность, возраст 65 лет и старше, сахарный диабет, сосудистая патология). Женщины имеют больший риск инсульта в сравнении с мужчинами, особенно в возрасте 65 лет и более.
— Пациенты, перенесшие в прошлом инсульт или транзиторную ишемическую атаку («микроинсульт»), должны получать разжижающую кровь терапию для профилактики повторного инсульта.
— Преимущества разжижающего кровь препарата (снижение риска инсульта) должны соотноситься с увеличением риска кровотечений на фоне приема этого лекарства.
Как я могу решить, какой из этих препаратов принимать в случае необходимости?
— Исследования показали, что прием всех перечисленных препаратов пациентами с мерцательной аритмией эффективен в сравнении с отсутствием такого лечения. Следует обсудить с вашим врачом, какой из этих препаратов выбрать.
— Решение о выборе наиболее подходящего вам конкретного препарата должно быть принято в рамках беседы с вашим врачом. Препарат должен быть выбран на основании вашего индивидуального риска инсульта и риска кровотечения на фоне приема данного препарата.
Каковы побочные эффекты приема препаратов, разжижающих кровь?
— Наиболее частым побочным эффектом разжижающих кровь препаратов является кровотечение. Чаще всего кровотечение небольшое, например, в виде синяка или носового кровотечения. У 1-2% пациентов, принимающих разжижающие кровь препараты, может развиться более тяжелое кровотечение, такое как желудочное кровотечение (рвота кровью) или кишечное кровотечение (кровь в стуле), которые могут требовать переливания крови и прерывания приема препаратов, разжижающих кровь.
— Наиболее серьезным побочным эффектом разжижающих кровь препаратов является кровотечением в мозг («геморрагический инсульт»).
— Другие проблемы, такие как головная боль, тошнота, желудочное расстройство, которые довольно часто возникают при приеме других препаратов, на фоне терапии разжижающими кровь препаратами возникают нечасто, поэтому в случае их появления в первую очередь стоит искать другие медицинские причины этих ощущений.
Буду ли я все время получать один и тот же препарат, разжижающий кровь. В одной и той же дозе?
— Ваша разжижающая кровь терапия может измениться со временем в случае изменения у вас риска развития инсульта. Например, это может произойти, когда вы станете старше или у вас появится риск развития большого кровотечения на фоне продолжающегося приема препарата, разжижающего кровь. Ваш доктор обсудит с вами и сделает необходимые изменения в вашей терапии в случае необходимости.
— Если вы с вашим врачом приняли решение о попытке восстановления нормального («синусового») ритма, ваш врач может выбрать применение контролируемого электрического разряда на область сердца («электрическая кардиоверсия») или специализированной процедуры, известной как катетерная аблация. Если вы предпочли кардиоверсию или аблацию, вы нуждаетесь в приеме антикоагулянтов как минимум в течение некоторого периода времени до и после процедуры с целью предотвращения формирования кровяного сгустка как следствия этой процедуры.
Как долго я должен принимать разжижающие кровь препараты?
— Как правило, пациенты с мерцательной аритмией принимают назначенные им разжижающие кровь препараты всю жизнь. В ряде случаев может быть необходимо прекратить прием разжижающих кровь препаратов. Если это произошло, ваш доктор пояснит для вас причины изменения терапии.
Следующие 2 секции предназначены для пациентов, принимающих варфарин.
Что такое МНО?
— МНО (международное нормализованное отношение) является мерой того, насколько быстро образуется тромб, и демонстрирует степень разжижения крови под действием варфарина.
— У пациентов, не принимающих антикоагулянты, уровень МНО составляет порядка 1,0. Для снижения риска инсульта при мерцательной аритмии, кровь должна быть более жидкой в 2-3 раза, чем в норме. Это означает, что кровь сворачивается с образованием тромба в 2-3 раза медленнее.
— Целевой уровень МНО у пациентов с мерцательной аритмией составляет от 2,0 до 3,0.
— Если кровь слишком густая (МНО менее 2,0), риск инсульта все еще высок.
— Если кровь слишком жидкая (МНО более 3,0), повышен риск кровотечения.
Что я могу делать, чтобы способствовать сохранению МНО в целевом диапазоне?
Напоминаем, что данные материалы носят исключительно обучающий характер и не могут заменить консультации врача. Пожалуйста, посетите вашего врача в случае необходимости обсуждения проблем, описанных в данном руководстве.
Материал подготовлен сотрудником отдела клинических проблем атеротромбоза Института Клинической Кардиологии им. А.Л.Мясникова к.м.н. Шахматовой О.О.
Дата публикации исправленной в соответствии с новыми данными версии – 21.11.2017
| НАЦИОНАЛЬНОЕ ОБЩЕСТВО ПО АТЕРОТРОМБОЗУ WWW.NOAT.RU | |||
| 105082, Москва, а/я 8 | email: info@noat.ru | ||
| © 1997—2017 «НОАТ». Все права защищены. Создание сайта: Ай Ти Легион | |||
Уважаемый посетитель NOAT.RU!
Настоящий раздел предназначен исключительно для лиц, имеющих среднее и высшее медицинское образование, а также студентов медицинских ВУЗов.
Никакие из опубликованных материалов не могут служить заменой медицинскому осмотру и не должны быть использованы как руководство к лечению. Только врач, который имеет личный контакт с пациентом, знаком с его историей болезни и наблюдает за состоянием его здоровья, может рекомендовать тот или иной метод лечения. Информация на данном сайте или другие предоставляемые им услуги не могут служить основанием для диагностики или лечения без соответствующего участия врача.
Ни при каких обстоятельствах администрация, составители, консультанты и правообладатели сайта не могут быть ответственны за любой непрямой, случайный или косвенный вред, причиненный здоровью и жизни, а также материальный ущерб или утерю прибыли, наступившую в результате любого использования или доступа или невозможности использования или получения доступа к ресурсу NOAT.RU или его содержимому.
Администрация NOAT.RU не несет ответственности за содержание баннеров и информационных материалов третьих лиц.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом, фельдшером или студентом медицинского ВУЗа.
Новые антикоагулянты: преимущества и недостатки
» data-image-caption=»» data-medium-file=»https://unclinic.ru/wp-content/uploads/2020/12/novye-antikoaguljanty-preimushhestva-i-nedostatki-900×600.jpg» data-large-file=»https://unclinic.ru/wp-content/uploads/2020/12/novye-antikoaguljanty-preimushhestva-i-nedostatki.jpg» title=»Новые антикоагулянты: преимущества и недостатки»>
Александр Иванов, хирург-гинеколог
Более полувека антагонисты витамина К (AVK, АВК), наиболее популярным из которых был варфарин, были единственными препаратами для длительного лечения и профилактики артериальной и венозной тромбоэмболии.
Недавно были разработаны новые антикоагулянты, которые прямо и обратимо ингибируют тромбин или фактор коагуляции Ха.
Варфарин и новые антикоагулянты
История варфарина началась в 1945 году, когда он был запатентован сельскохозяйственными биохимиками как средство от родентицида.
В оптимальных условиях антагонисты витамина К являются эффективными и безопасными антикоагулянтами, но различные продукты питания, другие лекарства и сопутствующие заболевания изменяют их фармакокинетические и фармакодинамические свойства.
У многих пациентов, принимающих АВК, контроль коагуляции недостаточно эффективен, что приводит к повышенному риску тромботической эмболии или, наоборот, кровотечения. В результате стремление к разработке лучших антикоагулянтов всегда оставалось актуальным.
» data-medium-file=»https://unclinic.ru/wp-content/uploads/2020/12/tromboticheskaja-jembolija.jpg» data-large-file=»https://unclinic.ru/wp-content/uploads/2020/12/tromboticheskaja-jembolija.jpg» loading=»lazy» src=»https://unclinic.ru/wp-content/uploads/2020/12/tromboticheskaja-jembolija.jpg» alt=»Тромботическая эмболия» width=»900″ height=»506″ srcset=»https://unclinic.ru/wp-content/uploads/2020/12/tromboticheskaja-jembolija.jpg 900w, https://unclinic.ru/wp-content/uploads/2020/12/tromboticheskaja-jembolija-768×432.jpg 768w» sizes=»(max-width: 900px) 100vw, 900px» title=»Новые антикоагулянты: преимущества и недостатки»> Тромботическая эмболия
Недавно были разработаны новые антикоагулянты, которые прямо и обратимо ингибируют тромбин или фактор коагуляции Ха. Было показано, что они столь же эффективны, как и АВК, в лечении и профилактике венозных тромбоэмболических событий, предотвращении инсульта у пациентов с фибрилляцией предсердий (ФП) и лучше, чем плацебо, в предотвращении повторных ишемических событий у пациентов с острым коронарным синдромом.
Новые антикоагулянты значительно превосходят AVK по некоторым параметрам:
Эффективность новых антикоагулянтов подтверждена клиническими испытаниями.
Механизм действия Варфарина и других антикоагулянтов непрямого действия (АНД)
Механизм действия Варфарина и других антикоагулянтов непрямого действия (АНД)
» data-medium-file=»https://unclinic.ru/wp-content/uploads/2020/12/mehanizm-dejstvija-varfarina-i-drugih-antikoaguljantov-neprjamogo-dejstvija-and.jpg» data-large-file=»https://unclinic.ru/wp-content/uploads/2020/12/mehanizm-dejstvija-varfarina-i-drugih-antikoaguljantov-neprjamogo-dejstvija-and.jpg» loading=»lazy» src=»https://unclinic.ru/wp-content/uploads/2020/12/mehanizm-dejstvija-varfarina-i-drugih-antikoaguljantov-neprjamogo-dejstvija-and.jpg» alt=»Механизм действия Варфарина и других антикоагулянтов непрямого действия (АНД)» width=»900″ height=»599″ srcset=»https://unclinic.ru/wp-content/uploads/2020/12/mehanizm-dejstvija-varfarina-i-drugih-antikoaguljantov-neprjamogo-dejstvija-and.jpg 900w, https://unclinic.ru/wp-content/uploads/2020/12/mehanizm-dejstvija-varfarina-i-drugih-antikoaguljantov-neprjamogo-dejstvija-and-768×511.jpg 768w» sizes=»(max-width: 900px) 100vw, 900px» title=»Новые антикоагулянты: преимущества и недостатки»> Механизм действия Варфарина и других антикоагулянтов непрямого действия (АНД)
Исследования новых пероральных антикоагулянтов
Относительно новыми пероральными антикоагулянтами считаются:
Все 3 антикоагулянта были подвергнуты клиническим испытаниям фазы 3, где их сравнивали с варфарином. В этих исследованиях участвовало более 170 тыс. пациентов. Препараты изучались по 6 различным показаниям.
Все 3 антикоагулянта одобрены во многих странах для профилактики инсульта у пациентов с фибрилляцией предсердий и для первичной профилактики венозной тромбоэмболии. Ривароксабан также одобрен для лечения ВТЭ.
Новые антикоагулянты безопаснее
Исследования показали, что апиксабан по сравнению с варфарином вызывает менее массивные и незначительные кровотечения (p
Было обнаружено, что при применении новых антикоагулянтов, частота внутричерепных кровотечений почти вдвое меньше, чем в группе варфарина.
Таким образом по сравнению с вафарином значительно ниже частота:
Механизм действия ривароксабана связан с обратимым ингибированием как свободного так и связанного с тромбом активированного Х фактора
Механизм действия ривароксабана связан с обратимым ингибированием как свободного так и связанного с тромбом активированного Х фактора
» data-medium-file=»https://unclinic.ru/wp-content/uploads/2020/12/mehanizm-dejstvija-rivaroksabana-svjazan-s-obratimym-ingibirovaniem-kak-svobodnogo-tak-i-svjazannogo-s-trombom-aktivirovannogo-h-faktora.jpg» data-large-file=»https://unclinic.ru/wp-content/uploads/2020/12/mehanizm-dejstvija-rivaroksabana-svjazan-s-obratimym-ingibirovaniem-kak-svobodnogo-tak-i-svjazannogo-s-trombom-aktivirovannogo-h-faktora.jpg» loading=»lazy» src=»https://unclinic.ru/wp-content/uploads/2020/12/mehanizm-dejstvija-rivaroksabana-svjazan-s-obratimym-ingibirovaniem-kak-svobodnogo-tak-i-svjazannogo-s-trombom-aktivirovannogo-h-faktora.jpg» alt=»Механизм действия ривароксабана связан с обратимым ингибированием как свободного так и связанного с тромбом активированного Х фактора» width=»900″ height=»527″ srcset=»https://unclinic.ru/wp-content/uploads/2020/12/mehanizm-dejstvija-rivaroksabana-svjazan-s-obratimym-ingibirovaniem-kak-svobodnogo-tak-i-svjazannogo-s-trombom-aktivirovannogo-h-faktora.jpg 900w, https://unclinic.ru/wp-content/uploads/2020/12/mehanizm-dejstvija-rivaroksabana-svjazan-s-obratimym-ingibirovaniem-kak-svobodnogo-tak-i-svjazannogo-s-trombom-aktivirovannogo-h-faktora-768×450.jpg 768w» sizes=»(max-width: 900px) 100vw, 900px» title=»Новые антикоагулянты: преимущества и недостатки»> Механизм действия ривароксабана связан с обратимым ингибированием как свободного так и связанного с тромбом активированного Х фактора
Свойства новых антикоагулянтов
Специфических антидотов для новых антикоагулянтов пока нет, но они разрабатываются.
Дозировка и взаимодействие антикоагулянтов с пищей и лекарствами
Дозировка варфарина зависит от диеты, других используемых лекарств, алкоголя, возраста, веса пациента, сопутствующих заболеваний и состояний. Взаимодействие новых антикоагулянтов с пищей и лекарствами, а также влияние сопутствующих заболеваний и состояний на их действие очень незначительно.
При оценке взаимодействия с другими лекарствами важно подчеркнуть, что:
В целом новые антикоагулянты слабо взаимодействуют с другими лекарствами и продуктами питания по сравнению с АВК.
Терапевтическое окно для варфарина узкое, поэтому необходимо регулярно контролировать TNS и соответственно корректировать дозу варфарина. Терапевтическое окно новых антикоагулянтов широкое, их фармакокинетика и фармакодинамика предсказуемы, а их использование не требует регулярных тестов на коагуляцию и корректировки дозы.
Также доза новых антикоагулянтов не зависит от массы тела, а доза варфарина может варьироваться более чем в 10 раз индивидуально.
Все эти свойства новых антикоагулянтов не только значительно снижают экономические затраты в секторе здравоохранения, но и связаны с большей удовлетворенностью пациентов лечением по сравнению с антагонистами витамина К, что приводит к тому, что меньшее количество пациентов прекращает прием препарата произвольно.
Диагностика при назначении новых антикоагулянтов
Оценка действия новых антикоагулянтов с помощью лабораторных тестов может потребоваться, если требуется:
» data-medium-file=»https://unclinic.ru/wp-content/uploads/2020/12/pochechnaja-nedostatochnost.jpg» data-large-file=»https://unclinic.ru/wp-content/uploads/2020/12/pochechnaja-nedostatochnost.jpg» loading=»lazy» src=»https://unclinic.ru/wp-content/uploads/2020/12/pochechnaja-nedostatochnost.jpg» alt=»Почечная недостаточность» width=»900″ height=»400″ srcset=»https://unclinic.ru/wp-content/uploads/2020/12/pochechnaja-nedostatochnost.jpg 900w, https://unclinic.ru/wp-content/uploads/2020/12/pochechnaja-nedostatochnost-768×341.jpg 768w» sizes=»(max-width: 900px) 100vw, 900px» title=»Новые антикоагулянты: преимущества и недостатки»> Почечная недостаточность
Новые антикоагулянты по-разному влияют на стандартные тесты для оценки системы свертывания. Имеются данные о том, что протромбиновое время прямо и дозозависимо коррелирует с уровнями ривароксабана в крови, а также существует прямая корреляция с дабигатраном, но чувствительность исследования небольшая. Корреляция с воздействием апиксабана слабая.
Специфические антидоты для новых антикоагулянтов в настоящее время разрабатываются.
Практические советы по назначению новых антикоагулянтов
Все 3 антикоагулянта противопоказаны пациентам со сниженным клиренсом креатинина (15 мл / мин). У пациентов с нормальной функцией почек прием новых антикоагулянтов следует прекратить за 24 часа до операции.
Выводы
Новые пероральные антикоагулянты превосходят другие антикоагулянты: АВК и гепарины (нефракционированный гепарин и низкомолекулярные гепарины), по двум причинам:
Клинические испытания продемонстрировали эффективность новых пероральных антикоагулянтов по сравнению с варфарином, который ранее был единственным пероральным антикоагулянтом для долгосрочной профилактики инсульта у пациентов с PV, что сделало его контрольным препаратом в клинических испытаниях.
Также была продемонстрирована эффективность для первичной профилактики ВТЭ новых пероральных антикоагулянтов, которые эквивалентны эноксапарину низкомолекулярного гепарина. Было доказано, что ривароксабан также эффективен для пациентов с ТГВ и ТЭЛА, как и эноксапарин.
Похожее
Вы должны авторизоваться чтобы опубликовать комментарий.
Кажется, у меня аритмия. Главные вопросы о фибрилляции предсердий
Пересказ вебинара с кардиологом Тамазом Гаглошвили
Эксперт: Тамаз Гаглошвили — врач-кардиолог, автор популярного медицинского канала @blog_kardiologa, который в 2020-м году был отмечен Минздравом РФ как «лучший блог о кардиологии глазами пациентов».
Одним из самых популярных вебинаров весны стал эфир с кардиологом Тамазом Гаглошвили о фибрилляции предсердий. Редакция Медэк Старз еще раз послушала запись эфира и составила подробный пересказ самых главных тезисов эксперта о мерцательной аритмии — как обнаружить фибрилляцию предсердий, за какими параметрами здоровья необходимо следить, какие лекарства жизненно важны, а какие опасны.
| Важно: материал носит рекомендательный характер. Терапию при аритмии, антикоагулянты и антиаритмические препараты врач может назначать только индивидуально при личной встрече после изучения данных исследований. Снижение или увеличение дозировки, перерывы в терапии необходимо согласовывать с лечащим врачом. |
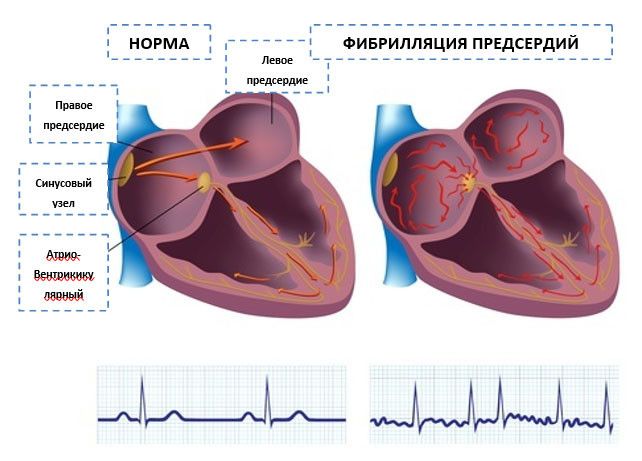
Что такое фибрилляция предсердий?
Фибрилляция предсердий — самый распространенный вид аритмии, при котором предсердия сокращаются хаотично и нерегулярно.
Синусовый узел, располагающийся в правом предсердии, продуцирует импульс частотой 60-80 в минуту, который передается по всей проводящей системе сердца. Орган сокращается, образуя синусовый ритм. При фибрилляции предсердий в них возникает много очагов электровозбуждения, в результате чего предсердие очень быстро сокращается, и в этот момент синусовый узел не работает. Пароксизмы (эпизоды) ФП могут быть короткими и бессимптомными, а могут продолжаться несколько дней или месяцев. ФП сама по себе не опасна, но в трети всех случаев приводит к развитию ишемического инсульта.
Чем опасна фибрилляция предсердий?
Среднестатистический российский пациент с фибрилляцией предсердий — это человек 72 лет с ишемической болезнью сердца. Сама по себе ФП не является угрожающим жизни состоянием, но может привести к развитию тяжелой клинической ситуации.
Ишемический инсульт
75% всех инсультов — это ишемические инсульты. Каждый третий ишемический инсульт случается в результате ФП. Как это происходит? При фибрилляции предсердий кровь в сердце имеет турбулентный ход, в левом предсердии возникает тромбоз. Этот тромб забивает сосуды и вызывает инфаркт головного мозга.
Инфаркт миокарда
6 из 10 пациентов с ФП имеют в анамнезе ишемическую болезнь сердца. Если есть ФП и ИБС, то риск развития инфаркта миокарда увеличивается в 5 раз.
Инвалидность и смерть
Европейские исследования, основанные на данных 4000 пациентов, показали, что каждый третий человек, перенесший ишемический инсульт на фоне ФП и не принимавший антикоагулянты, умирал в течение трех месяцев. Исследование показало повышение риска инвалидизации на 43%, это происходит из-за длительной реабилитации.
В 2020-м году Европейское общество кардиологов выработало
ABC- алгоритм действий при фибрилляции предсердий:
А — антикоагулянты
В — контроль частоты сердечных сокращений
С — контроль образа жизни человека
Как узнать, что у меня фибрилляция предсердий?
Самые частые симптомы ФП — чувство сердцебиения, одышка и общая слабость. Не стоит доверять субъективным ощущениям — необходимо сделать кардиограмму или провести суточный мониторинг ЭКГ по Холтеру.
Холтер поможет более точно определить наличие пароксизмов. Если пароксизм длится от 30 секунд — можно обращаться к врачу за антикоагулянтами. В сутки проходит 40 тысяч сердечных сокращений, из них может быть 400 экстрасистол (сердцебиений вне ритма) — это норма.
Бывает что человек не ощущает пароксизмы — к примеру, когда они случаются ночью. Это плохо, потому что могут образовываться небольшие тромбы, которые будут закупоривать мелкие сосуды головного мозга. Нарушение кровоснабжения некоторых участков приведет к их отмиранию, что значительно повышает риск развития деменции.
У молодых людей экстрасистолы могут иметь внесердечные причины — необходимо проверить показатели ферритина, гемоглобина, гормонов щитовидной железы, исследовать желудочно-кишечный тракт с целью исключения рефлюкса-эзофагита, который также вызывает срывы ритма, в том числе и фибрилляцию предсердий. Людям с ФП раз необходимо в 6 месяцев сдавать анализы показателей печени, почек, общий анализ крови.
Существует три формы фибрилляции предсердий:
— Постоянная форма
— Персистирующая форма (ФП проходит с медицинской помощью)
— Пароксизмальная форма (ФП появляется и проходит самостоятельно)
Главные препараты для профилактики инсульта при ФП — это антикоагулянты
Главные препараты для пациентов с ФП, профилактирующие инсульт, — антикоагулянты, воздействие которых снижает свертываемость крови. Они предотвращают образование тромбов и следовательно, снижают риск развития инсульта. Свертываемость является нормальной защитной реакцией организма на повреждение сосудистой стенки. При фибрилляции предсердий антикоагулянты принимать абсолютно необходимо практически всем.
Самые известные в России антикоагулянты — «Эликвис», «Ксарелто» и «Прадакса».
Также некоторым пациентам можно принимать «Варфарин» (с контролем МНО). Его назначают при низкой скорости клубочковой фильтрации (или клиренса креатинина — показателя работы почек) или при протезированных клапанах.
Принимая «Варфарин», необходимо контролировать МНО в крови (Международное Нормализованное Отношение) — показатель должен быть от 2.0 до 3.0.
Главные препараты для пациентов с ФП, профилактирующие инсульт — антикоагулянты, воздействие которых снижает свертываемость крови. При фибрилляции предсердий антикоагулянты принимать абсолютно необходимо практически всем.
Принимать антикоагулянты можно только по назначению врача
Стандартная дозировка:
«Ксарелто» 20 мг / 1 раз в день
«Эликвис» 5 мг / 2 раза в день
«Прадакса» 150 мг / 2 раза в день
Исследования показывают, что пациентам удобнее принимать «Ксарелто» — прием 1 раз в день легче запомнить, особенно пожилым людям.
«Вафарин»: пить по одной таблетке вечером, через 3–4 дня сдать МНО. Если МНО не достигло 2.0, то доктор должен увеличить дозировку. МНО следует сдавать раз в 3–4 дня, пока нужный уровень не будет достигнут. Затем нужно сдавать МНО раз в 3 недели.
Важно: все препараты и их дозировка назначаются строго на очном приеме у врача! Данная информация носит ознакомительный характер и не может быть руководством к действию. Самолечение при аритмии недопустимо и может иметь серьезные последствия для здоровья.
Снижение дозировки антикоагулянтов в основном зависит только от трех параметров:
— Показатель клиренс-креатинина меньше 50.
— Вес пациента меньше 65 кг.
— Возраст пациента больше 85 лет.
В остальных случаях снижение дозировки грозит риском инсульта.
Антикоагулянты разжижают кровь — это опасно?
Как и любые кроворазжижающие препараты, антикоагулянты могут вызвать кровотечение. Однако, риск кровотечения в 10 раз ниже риска инсульта. Если у человека спонтанные синяки, кровь из носа, обильные менструации, кровь в моче — это не показатель того, что нужно снижать дозировку. От мелких кровотечений не умирают, в отличие от инсульта. При вышеуказанных симптомах кровотечений нужно прийти на осмотр к лечащему врачу — гинекологу, урологу и, обязательно, к кардиологу.
Если человек принимает антикоагулянты, он должен раз в 6 месяцев сдавать общий анализ крови, креатинин, скорость клубочковой фильтрации (клиренс–креатинин), калий, натрий, АЛТ, АСТ.
Другие типы лекарств: бета-блокаторы
При постоянной форме ФП частота сокращений не должна превышать 110 ударов в минуту на фоне препаратов. Тогда дополнительных назначений не требуется. Частоту сокращений контролируют с помощью бета-блокаторов — их назначение возможно только по рецепту врача.
Другие типы лекарств: антиаритимические препараты
Если у человека не постоянная, а периодическая ФП, ему назначают антиаритмические препараты. Существует много АА-препаратов — врач подбирает их индивидуально на основе данных «холтера» и «биохимии». Ни в коем случае не стоит назначать себе антиаритмические препараты самостоятельно — они могут обладать проаритмогенным действием — то есть, вызывать аритмию.
Опасные или бесполезные препараты
● 50% инсультов при ФП связано с тем, что человек принимает аспирин. Ни аспирин, ни «Клопидогрел», ни их комбинация, не защищают человека от развития ишемического инсульта.
● Многие пьют кровь-разжижающие препараты, когда к этому нет причин, другие готовы заменять антикоагулянты «Кардиомагнилом», «Милдронатом», «Рибоксином» — так делать нельзя.
● «Предуктал» может вызвать экстрасистолию и усилить аритмию, его применяют только при ишемической болезни сердца.
● Сердце ничем нельзя «попитать», не существует «витаминов для сердца». Сердце это отражение вашего образа жизни — питание, движение, сон.
Почему нужно контролировать образ жизни?
Потому что он отражается на размере левого предсердия. Чем выраженнее ожирение, тем размер левого предсердия выше. Если у человека есть лишний вес, давление в сердце увеличивается, увеличивается объем циркулирующей крови, растягивается левое предсердие. Чем больше левое предсердие от нормы (400 мм), тем выше риск развития фибрилляции предсердий.
Ситуации
При нормальном размере левого предсердия эффективность радиочастотной абляции может достигать 70%. Чем больше размер левого предсердия, тем эффективность РЧА ниже.
● Если пациент проходит радиочастотную абляцию, важно помнить: чем больше отклонений от нормы в работе предсердия, тем выше риск рецедива мерцательной аритмии.
● Когда у человека сбивается сердечный ритм, во время проведения УЗИ обращают внимание на размер левого предсердия: если оно незначительно расширено, имеет смысл попытаться восстановить этот ритм с помощью медикаментозных методов или электроимпульсной терапии. Но если левое предсердие значительно расширено, особого толка восстанавливать ритм нет — рано или поздно он опять сорвется.
Что делать?
● Контролировать вес.
● Отказаться от алкоголя — алкоголь увеличивает риск кровотечения и утяжеляет течение аритмии либо увеличивает частоту срывов этой аритмии.
● Отказаться от курения.
● Отказаться от приема БАДов — большинство из них может усилить действие антикоагулянтов.
● Увеличить физические нагрузки.
● Контролировать состояние щитовидной железы у эндокринолога.
Возраст — фактор риска?
Возраст — огромный фактор риска
Чем старше человек, тем риск инсульта больше. Каждый четвертый пациент с ФП старше 88 лет в течение полугода получает ишемический инсульт, если не принимает антикоагулянты.
В пожилом возрасте очень важно контролировать давление. С годами сосуды становятся жесткими, регидными, в них откладывается кальций и развивается атеросклероз.
Большая разница между систолическим («верхним») и диастолическим («нижним») давлением, так же как и резкий перепад, могут повысить риск возникновения инсульта. Если у пожилого человека возникает гипертонический криз, не нужно резко снижать давление — при показателе 200 снижаем не более чем до 160 за сутки.
(Систолическое давление — кровь проталкивается в камерах сердца и артериях; диастолическое давление — сердце расслабляется, наполняется кровью, расслабляются стенки сосудов).
Анализы: высокая разница между «верхним» и «нижним» давлением — сдать липидограмму, сделать УЗИ сосудов верхних конечностей. Маленькая разница — немедикаментозное лечение.
«Сердце ничем нельзя «попитать», не существует «витаминов для сердца». Сердце это отражение вашего образа жизни — питание, движение, сон. Всем желаю крепкого здоровья и синусового ритма», —Тамаз Гаглошвили.