что лучше мовалис или реопирин
Сравнительная эффективность нестероидных противовоспалительных препаратов при болях в спине
*Пятилетний импакт фактор РИНЦ за 2020 г.
Читайте в новом номере
В настоящее время боли в спине (БС) широко распространены, а в развитых странах, по данным экспертов ВОЗ, сравнимы с неинфекционной эпидемией, что в большинстве случаев связано с возрастающими нагрузками на человека [4]. Высокая инвалидизация лиц трудоспособного возраста вследствие поражений опорно-двигательного аппарата возводит проблему лечения БС в ранг актуальной. Популяционные исследования выявили ассоциацию болей в нижней части спины (БНС) с такими факторами, как пол и возраст, осанка, мышечная сила, подвижность позвоночника. В недавно проведенном в Швеции популяционном исследовании спинальных болей среди лиц в возрасте 35-45 лет установлено, что частота возникновения болей за последний год составила 66,3%, причем данный показатель среди женщин был незначительно выше, чем среди мужчин. У 25% респондентов возникли существенные проблемы с трудоспособностью, степенью нарушения функционального статуса. В Великобритании вследствие болей в спине в 1992 г. было потеряно 90 миллионов рабочих дней, что уступало только заболеваниям органов дыхания и кровообращения. При этом 75% больных составили пациенты от 30 до 59 лет, то есть в период максимальной трудоспособности.
Все случаи болей в спине делятся на первичные и вторичные.
Вторичный синдром БС может быть связан с врожденными аномалиями, травматическими поражениями позвоночника, опухолевыми и инфекционными процессами, остеопорозом, заболеваниями внутренних органов.
БС чаще всего развивается в возрасте от 20 до 50 лет (пик заболеваемости в возрасте от 35 до 45 лет). Именно в этой возрастной группе обычно диагностируют первичный (механический) синдром БС, тогда как у больных моложе 20 лет и старше 50 лет преобладает вторичный синдром БС (табл. 1).
Диагностика БС требует участия врачей разных специальностей: терапевта, ревматолога, невропатолога, ортопеда и хирурга, задачей которых, в частности, является исключение вторичного характера болей в нижней части спины.
Провоцирующими факторами острого течения БС могут быть травма, подъем непосильного груза, неподготовленные движения, длительное пребывание в нефизиологической позе, переохлаждения. Хроническая боль может возникать как после регресса острой боли, так и независимо от нее.
Лечение проводится с учетом формы заболевания и варианта его течения с использованием консервативного и хирургического подходов.
В настоящее время показания к хирургическому лечению сужены, поскольку накопились факты о том, что даже при очень хорошей методике хирургической декомпрессии и стабилизации заболевание склонно рецидивировать.
При обострении клинических проявлений БС ранее рекомендовался отдых в течение нескольких недель. Однако во всех исследованиях последних лет подчеркивается, что не постельный режим, а ранняя активизация больных должна быть главным компонентом программы лечения, что способствует улучшению питания межпозвонкового диска, в связи с чем постельный режим при остром течении ограничивается несколькими днями.
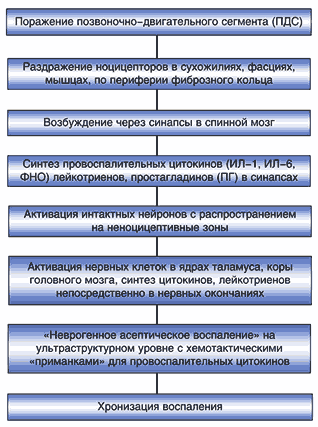
Дегенеративный процесс в межпозвонковом диске активирует ноцицепторы по периферии фиброзного кольца, в сухожилиях, фасциях, мышцах с последующей передачей импульсов в спинной мозг. При этом запускаются иммунные и биохимические реакции, завершающиеся формированием асептического нейрогенного воспаления. В связи с этим целесообразность назначения НПВП обоснована (схема 1) [3].
Схема 1. Механизмы асептического неврогенного воспаления при спондилоартрозе (Borenstein D., 2000).
В настоящее время появилась возможность применения такого НПВП, как кетопрофен (Кетонал) при остеоартрозе, а также при лечении болей в спине. Кетопрофен является производным пропионовой кислоты. Особенностью его противовоспалительного действия является не только ингибирование синтеза простагландинов на уровне циклооксигеназы; он также ингибирует липооксигеназу, обладает антибрадикининовой активностью, стабилизирует лизосомальные мембраны. При приеме внутрь препарат быстро и максимально полно абсорбируется из желудочно-кишечного тракта. Максимальная концентрация в крови достигается через 1-2 часа. Кетонал хорошо проникает в синовиальную жидкость и соединительную ткань. Значимые уровни концентраций достигаются уже через 15 минут после однократного внутримышечного введения 100 мг кетопрофена. Важным преимуществом препарата является то, что он представлен различными лекарственными формами: капсулами, таблетками форте и ретард, раствором для внутримышечных инъекций, кремом и суппозиториями.
Кетонал обладает «сбалансированной» активностью в отношении ингибиции ЦОГ-1 и ЦОГ-2, что позволяет оптимально сочетать высокую эффективность с хорошей переносимостью, сравнимой, по данным ряда авторов, с переносимостью селективных НПВП [3,5]. Исследователи связывают мощный болеутоляющий эффект Кетонала с его доказанным центральным воздействием, которое реализуется на уровне задних рогов спинного мозга, а также за счет непосредственного влияния на таламические центры болевой чувствительности, что, по-видимому, связано с угнетением синтеза простагландинов в ЦНС [4,5].
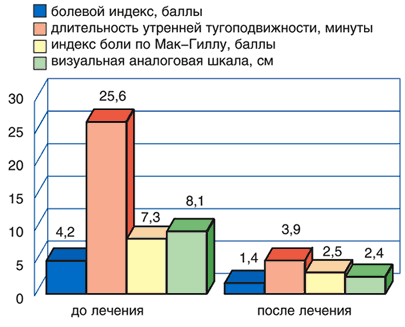
Рис. 1. Динамика клинических показателей у пациентов с болями в спине до и после лечения Кетоналом форте
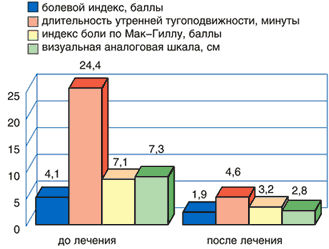
Рис. 2. Динамика клинических показателей у пациентов с болями в спине до и после лечения диклофенаком
Оценки эффективности лечения больным и врачом практически не отличались друг от друга и свидетельствовали о выраженной клинической эффективности препаратов. Высокая эффективность отмечена у 93,3% пациентов, принимавших Кетонал форте, у 73,3% пациентов, принимавших диклофенак.
Переносимость препарата «хорошая» или «очень хорошая» была отмечена у 80% больных, принимавших Кетонал, и у 64% принимавших диклофенак. Основными побочными эффектами при приеме как диклофенака, так и Кетонала были изжога, дискомфорт в эпигастральной области. Прекращение лечения потребовалось лишь в 1 случае, когда у пациента развилась крапивница на фоне приема диклофенака, которая была расценена, как побочный эффект средней степени тяжести.
Таким образом, в настоящее время лечение болей в спине оптимизировано использованием препаратов группы НПВП, в частности, Кетонала, в силу его высокой эффективности, проявляющейся отчетливо выраженной положительной динамикой с регрессом болевых проявлений у пациентов с БС.
1. Клинические рекомендации для практических врачей, основанные на доказательной медицине. Изд. дом «ГЭОТАР-МЕД», 2001, с. 606-611.
2. Насонов Е.Л. Нестероидные противовоспалительные препараты (перспективы применения в медицине). М., 2000, 262.
3. Насонов Е.Л., Чичасова Н.В., Шмидт Е.И. Перспективы применения неселективных нестероидных противовоспалительных препаратов (на примере кетопрофена) и селективных ингибиторов ЦОГ-2 в клинической практике. Русский медицинский журнал, том 10, №22, 2002, с 1014-1017.
4. Ветшев П.С., Ветшева М.С. Принципы аналгезии в раннем послеоперационном периоде. Хирургия, 2002, №12, с. 49-52.
5. Чичасова Н.В., Насонов Е.Л., Имаметдинова Г.Р. Применение кетопрофена (кетонал) в медицинской практике. Фарматека, 2003, №5, с. 30-32.
6. Borenstein D. «Эпидемиология, этиология, диагностическая оценка и лечение поясничной боли». Междун. Медиц. Журнал, 2000, №35, с. 36-42.
7. WHO. Department of noncomunicable disease menagement. Low back pain iniciative. Geneve.1999.
Топ-10 лекарств, несовместимых с алкоголем
Поделиться:
О том, что спиртные напитки «не дружат» со многими лекарствами, известно давно. А вот информация, какие именно препараты не следует совмещать с алкоголем «в одном бокале», зачастую противоречива и запутанна. В рамках самообразования и подготовки к «щедрым» российским праздникам — Новому году и Рождеству — восполним пробелы в знаниях и определимся со списком наиболее распространенных лекарств, требующих исключительно трезвого образа жизни.
Сразу скажем, что «совмещать» — это вовсе не значит запивать препарат бокалом шампанского или вина. Период полувыведения лекарств может достигать 10–12 часов, поэтому, принимая лекарство утром, а «на грудь» — вечером, вы тоже совмещаете его с алкоголем.
1. Парацетамол
Мало кто знает, что один из наиболее популярных жаропонижающих и обезболивающих препаратов может быть опасен, если его сочетать с алкогольными напитками. В присутствии спиртного парацетамол метаболизируется в организме с образованием токсичных веществ, которые могут вызывать повреждение печени. Опасность наиболее велика, если совмещать длительный прием алкоголя (например, 90 мл водки или больше в сутки на протяжении нескольких дней) с высокими дозами парацетамола (3000 мг и выше).
2. Противоаллергические и противопростудные средства
Алкоголь, употребленный в тот же день с некоторыми антигистаминными препаратами, в том числе с популярными цетиризином и лоратадином, усиливает воздействие лекарств на центральную нервную систему. Это проявляется повышенной сонливостью, заторможенностью и снижением двигательной активности. Следует учитывать, что в состав многих комбинированных противопростудных лекарств входят противоаллергические компоненты и, кстати, парацетамол.
Читайте также:
Антибиотики и алкоголь: последствия
Непременно откажитесь от алкоголя, если вы принимаете Антигриппин (парацетамол + хлорфенамин + аскорбиновая кислота), АнтиФлу или Колдакт Флю Плюс (парацетамол + фенилэфрин + хлорфенамин).
3. Нестероидные противовоспалительные препараты
Они популярны и порой почти незаменимы. Ибупрофен, кетопрофен, напроксен, диклофенак и другие НПВП пьют при зубной и головной боли, разыгравшемся артрите или воспалении мышц. И нередко потребители не подозревают, что принятый на фоне лечения НПВП алкоголь многократно увеличивает риск желудочно-кишечных кровотечений. Напомню, что препараты этой группы и без того не очень лояльны к пищеварительному тракту и могут быть причиной гастропатий — заболеваний желудка. Алкоголь же способен превращать НПВП в агрессивные вещества, грозящие настоящей бедой.
4. Противокашлевые средства
Лечение довольно широко применяющимися лекарствами от сухого кашля, в том числе декстрометорфаном, входящим в состав комплексных противокашлевых средств (Терасил-Д), а также препаратами с кодеином (Терпинкод) в сочетании с алкоголем может привести к появлению сонливости, головокружения и слабости.
5. Антибиотики
Вопреки расхожему мнению, не все антибактериальные препараты категорически несовместимы с алкоголем, а только некоторые из них, в частности:
При использовании этих антибиотиков в комплексе с алкоголем происходит блокирование фермента, ответственного за разложение токсичного ацетальдегида. Последний, накапливаясь, вызывает затруднение дыхания, тахикардию, появление чувства страха, озноба или жара, падение артериального давления, рвоту. Кстати, именно так работают препараты, которые применяют для «кодирования» от алкоголизма, в частности, дисульфирам (Тетурам).
6. Средства для лечения сахарного диабета 2-го типа
Диабетикам вообще нужно быть крайне осторожными с алкоголем — ведь он способствует повышению уровня сахара в крови. Тем более если налегать на спиртное, принимая сахароснижающие лекарства, в частности метформин («золотой стандарт» для лечения диабета): резко повышается риск крайне опасного осложнения — лактоацидоза. Он характеризуется повышением уровня молочной кислоты в крови, которое становится смертельным почти в 50 % случаев.
7. Препараты, снижающие артериальное давление
Гипертоники, которые пытаются контролировать давление с помощью лекарств и при этом не отказывают себе в рюмочке-другой, также рискуют пасть жертвой несовместимости препаратов с алкоголем. Врачи не рекомендуют сочетать прием квинаприла, верапамила, доксазозина, празозина, клонидина (Клофелина), лозартана, амлодипина, лизиноприла, эналаприла и гидрохлортиазида со спиртными напитками. В противном случае могут появиться головокружение, сонливость, обморочное состояние, а также нарушения работы сердца, включая аритмию.
8. Средства, снижающие уровень холестерина в крови
Препараты, предназначенные для нормализации содержания липопротеинов (холестерина) в крови, также нельзя совмещать с алкогольными напитками во избежание поражения печени. Следует отказаться от спиртного, если вы принимаете статины — препараты первой линии для борьбы с дислипидемией, а именно аторвастатин, ловастатин, розувастатин, симвастатин.
9. Антидепрессанты
Крайне осторожно нужно подходить к алкогольным возлияниям больным депрессией, получающим медикаментозное лечение. Трициклические антидепрессанты (например, амитриптилин) в комбинации с алкоголем дают мощный седативный эффект. Сочетание незначительных доз спиртного с современными ингибиторами обратного захвата серотонина (например, пароксетином, флуоксетином, эсциталопрамом и др.) еще может пройти для выпивающего безнаказанно. Однако регулярные алкогольные нагрузки на фоне антидепрессантной терапии грозят ухудшением состояния: усилением тревоги и чувства безнадежности, снижением двигательных функций.
10. Седативные
Алкоголь оказывает седативное, т. е. успокоительное действие. Если же вы принимаете успокоительные препараты и при этом позволяете себе «принять на грудь», будьте уверены: эффект седативных средств под действием доз этанола непременно увеличится, что проявится заторможенностью, снижением двигательной активности, сонливостью и потерей концентрации внимания. Поэтому категорически не рекомендуется предаваться зеленому змию тем, кто лечится снотворными (золпидемом, зопиклоном, доксиламином), успокоительными средствами (в том числе и растительными, к примеру, тем же экстрактом валерианы) и тем более транквилизаторами (феназепамом, диазепамом и т. п.).
Протокол лечения COVID-19 в Медицинском центре Московского университета
Публикуем внутренний протокол лечения новой коронавирусной инфекции, который используется в Университетской клинике МГУ. Для многих пациентов он модифицируется в зависимости от клинической ситуации. Протокол также содержит схему лечения амбулаторных пациентов, которая, при возможности получения информированного согласия, дополняется назначением Колхицина (1 мг в первый день + далее по 500 мкг 1 раз в день).
Базовая схема лечения, назначаемая госпитализированным пациентам средней тяжести и тяжелым пациентам:
В зависимости от ситуации (например – нарушение функции почек; постоянный прием антитромботической терапии по причине фибрилляции предсердий, ишемической болезни сердца/острого коронарного синдрома, механических протезов клапанов сердца; бронхиальная астма; а также другие сопутствующие заболевания) и по решению консилиума базовая терапия изменяется.
Базовая схема лечения, назначаемая амбулаторным пациентам (легкой и средней тяжести):
Упреждающая противовоспалительная терапия назначается при наличии 2-х и более признаков:
В зависимости от клинической ситуации могут быть использованы:
NB! Перед назначением препаратов вне зарегистрированных показаний (off-label) нужно получить добровольное информированное согласие пациента или его законного представителя.
СХЕМА АНТИКОАГУЛЯНТНОЙ ТЕРАПИИ ПРИ COVID-19
1. Антикоагулянты назначаются ВСЕМ госпитализированным пациентам
(при отсутствии противопоказаний)
Вес пациента
D-димер
D-димер ≥ 5 мкг/мл
Эноксапарин – 40 мг * 1 раз в день
Надропарин – 0,4 мл * 1 раз в день
Эноксапарин – 80 мг * 1 раз в день
Надропарин – 0,6 мл * 1 раз в день
Эноксапарин – 80 мг * 1 раз в день
Надропарин – 0,6 мл * 1 раз в день
Эноксапарин – 120 мг * 1 раз в день
Надропарин – 0,8 мл * 1 раз в день
Эноксапарин – 120 мг * 1 раз в день
Надропарин – 0,8 мл * 1 раз в день
Эноксапарин – 80 мг * 2 раза в день
Надропарин – 0,6 мл * 2 раза в день
NB! В особых случаях – вес пациента менее 45 кг или более 145 кг – расчет дозы антикоагулянта производить индивидуально.
2. При клинических либо инструментальных признаках тромбоза, а также при инициации пульс-терапии, использовать лечебные дозы НМГ:
Эноксапарин – 1 мг/кг * 2 раза в день
или
Надропарин – 0,4 мл (при массе 80 кг) * 2 раза в день
3. При выраженном снижении функции почек (рСКФ 2 ) использовать индивидуальный режим дозирования или НФГ (под контролем АСТ/АЧТВ)
4. Стартовая терапия лечебными дозами используется в случаях, когда до госпитализации пациенты получали антикоагулянты в связи с фибрилляцией предсердий, после острого эпизода ВТЭО, после имплантации механических протезов клапанов сердца
АНТИТРОМБОТИЧЕСКАЯ ТЕРАПИЯ ПРИ ВЫПИСКЕ ИЗ СТАЦИОНАРА
для профилактики отсроченных ВТЭО у пациентов высокого риска
(при отсутствии иных показаний – ФП, ТГВ/ТЭЛА, ОКС/ЧКВ, механические протезы клапанов сердца)
1. Всем пациентам, получавшим профилактическую терапию НМГ во время госпитализации в инфекционные отделения МНОЦ МГУ (диагнозы U 07.1 и U 07.2), при наличии
риска по шкале IMROVE 2-3 балла с повышением D-димера во время госпитализации более 2-х норм (> 1 мкг/мл)
ИЛИ
риска по шкале IMROVE ≥ 4 балла
необходимо рекомендовать профилактические дозы прямых антикоагулянтов на срок до 45 дней после выписки.
2. Рекомендовано назначать:
Ривароксабан 10 мг * 1 раз в день
ИЛИ
Апиксабан 2,5 мг * 2 раза в день
ИЛИ
Эноксапарин подкожно 40 мг * 1 раз в день
NB! Если пациент не соответствует вышеуказанным критериям (например, молодой возраст и значительное повышение D-димера), то решение о необходимости антитромботической терапии после выписки должно приниматься консилиумом МНОЦ.
Актовегин раствор : инструкция по применению
Состав
1 ампула (2 мл) содержит в качестве активного вещества актовегина концентрат (в пересчете на сухой депротеинизированный гемодериват крови телят) – 80 мг, содержащий натрия хлорид – 53,6 мг;
вспомогательное вещество: вода для инъекций – до 2 мл.
1 ампула (5 мл) содержит в качестве активного вещества актовегина концентрат (в пересчете на сухой депротеинизированный гемодериват крови телят) – 200 мг, содержащий натрия хлорид –134,0 мг;
вспомогательное вещество: вода для инъекций – до 5 мл.
1 ампула (10 мл) содержит в качестве активного вещества актовегина концентрат (в пересчете на сухой депротеинизированный гемодериват крови телят) – 400 мг, содержащий натрия хлорид – 268,0 мг;
вспомогательное вещество: вода для инъекций – до 10 мл.
Описание
Прозрачный, желтоватый раствор, практически свободный от частиц.
Фармакотерапевтическая группа
Прочие гематологические средства.
Фармакологические свойства
Депротеинизированный гемодериват крови телят вызывает увеличение энергетического метаболизма клеток, не являющееся органоспецифическим. Эта активность подтверждается результатами измерений увеличенного накопления и повышенной утилизации глюкозы и кислорода. Суммарный эффект этих процессов приводит к повышению метаболизма АТФ и, соответственно, к увеличению энергетического обеспечения клетки. При дефицитных состояниях с нарушением нормального функционирования энергетического метаболизма (гипоксия, субстратный дефицит) и при состояниях с увеличенными энергетическими потребностями (репарация, регенерация) Актовегин® активизирует энергозависимые процессы функционального метаболизма и метаболизма сохранения. В качестве вторичного эффекта наблюдается увеличение кровоснабжения.
С помощью химико-аналитических методов невозможно изучать фармакокинетические показатели препарата Актовегин®, такие как абсорбция, распределение и выведение, поскольку его активные ингредиенты являются физиологическими компонентами, которые в нормальных условиях присутствуют в организме.
Изучение различных параметров в экспериментах на животных и в клинических исследованиях показало, что эффект препарата Актовегин® начинает проявляться самое позднее через 30 минут после применения. Максимальный эффект после парентерального введения или перорального приема достигается через 3 часа (2–6 часов).
Показания к применению
— метаболические и сосудистые нарушения головного мозга (в том числе деменция);
— периферические (артериальные и венозные) сосудистые нарушения и их последствия (артериальная ангиопатия, венозные язвы нижних конечностей), в том числе диабетическая полинейропатия.
Способ применения и дозировка
Общие указания по дозированию
Ампулы с точкой разлома (ТР)
Инструкция по применению ампул ТР:
Взять ампулу, направив цветную точку вверх! Дать раствору стечь из верхней части ампулы, слегка постукивая по ампуле и встряхивая ее.
Взять ампулу, направив цветную точку вверх! Отломать верхушку ампулы, как показано на рисунке.
Раствор для инъекций имеет слегка желтоватый цвет. Интенсивность цвета препарата из разных серий может различаться из-за использованного исходного сырья. Цвет не влияет на эффективность и переносимость препарата.
Раствор Актовегин® для инъекций можно вводить внутривенно (в/в), внутримышечно (в/м) или внутриартериально (в/а), также его можно добавлять к растворам для инфузий.
При введении в виде инфузий 10-50 мл препарата добавляется к 200-300 мл основного раствора (изотонический раствор хлорида натрия или 5 % раствор глюкозы). Темп инфузий: приблизительно 2 мл/мин. При назначении в виде инфузий следует учитывать общие противопоказания к инфузионной терапии, такие как декомпенсированная сердечная недостаточность, отек легких, олигурия, анурия, гипергидратация.
Дозировка в зависимости от определенных показаний
Метаболические и сосудистые нарушения головного мозга: от 5 до 25 мл (200-1000 мг в сутки) внутривенно ежедневно в течение двух недель, с последующим переходом на таблетированную форму.
Метаболические и сосудистые нарушения головного мозга, такие как ишемический инсульт: 20-50 мл (800-2000 мг) в 200-300 мл 0,9 % раствора натрия хлорида или 5 % раствора декстрозы, внутривенно капельно ежедневно в течение 1 недели, далее по 10-20 мл (400-800 мг) внутривенно капельно – 2 недели с последующим переходом на таблетированную форму.
Периферические (артериальные и венозные) сосудистые нарушения и их последствия: 20-30 мл (800-1000 мг) препарата в 200 мл 0,9 % раствора натрия хлорида или 5 % раствора декстрозы, внутриартериально или внутривенно ежедневно; продолжительность лечения 4 недели.
Венозные язвы нижних конечностей: 10 мл (400 мг) внутривенно или 5 мл внутримышечно ежедневно или 3-4 раза в неделю в зависимости от процесса заживления.
50 мл (2000 мг) в сутки внутривенно на протяжении 3 недель с последующим переходом на таблетированную форму – 2–3 таблетки 3 раза в день не менее 4–5 месяцев.
Длительность курса лечения определяется индивидуально согласно симптоматике и тяжести заболевания.
Противопоказания
Наличие аллергии на Актовегин® или аналогичные препараты или на вспомогательные вещества.
Церебролизин раствор : инструкция по применению
Состав
Активное вещество: 1 мл водного раствора препарата содержит 215,2 мг концентрата церебролизина (комплекс пептидов, полученных из головного мозга свиньи). Активная фракция Церебролизина представлена пептидами, молекулярный вес которых не превышает 10 000 дальтон.
Вспомогательные вещества: натрия гидроксид и вода для инъекций.
Описание
Прозрачный раствор желтовато-коричневого цвета.
Фармакотерапевтическая группа
Прочие психостимуляторы и ноотропы.
Протеолитическая фракция пептидов состоит из низкомолекулярных биологических пептидов, сходных или идентичных эндогенно синтезируемым веществам. Вследствие естественного происхождения этих пептидов, непосредственно измерить параметры фармакокинетики препарата невозможно. Однако на основании фармакодинамического профиля церебролизина удалось определить косвенные фармакокинетические характеристики. Было установлено, что нейротрофическое действие церебролизина можно обнаружить в плазме крови на протяжении 24 часов после однократного введения препарата.
Важной особенностью церебролизина является то, что его компоненты способны проникать через гематоэнцефалический барьер. Результаты доклинических экспериментов in vivo продемонстрировали идентичную активность препарата в отношении центральной нервной системы после его внутрижелудочкового и периферического введения. Таким образом, была косвенным образом подтверждена способность компонентов препарата проникать через гематоэнцефалический барьер.
Показания к применению
В комплексной терапии следующих расстройств:
деменция альцгеймеровского типа, сосудистая деменция;
нарушения функций после инсульта;
черепно-мозговая травма (сотрясение и ушиб мозга).
Церебролизин применяется у взрослых пациентов и пациентов пожилого возраста (> 65 лет).
Противопоказания
повышенная чувствительность к активному веществу или любому из вспомогательных веществ;
тяжелая почечная недостаточность;
Особые предупреждения и меры предосторожности
Особую осторожность необходимо соблюдать в случаях:
заболеваний эпилептического характера, в том числе при больших судорожных приступах (grand mal), ввиду возможного увеличения частоты приступов;
несмотря на отсутствие данных, указывающих на то, что Церебролизин® может оказывать неблагоприятное воздействие на почки, данный препарат не следует применять при наличии тяжелой почечной недостаточности.
Взаимодействие с другими лекарственными препаратами и другие формы взаимодействия
На основании фармакологического профиля церебролизина, следует соблюдать особую осторожность в связи с потенциальными аддитивными эффектами при применении препарата в сочетании с антидепрессантами или ингибиторами МАО. В этих случаях рекомендуется уменьшить дозу антидепрессанта.
При назначении церебролизина в дозах 30-40 мл в сочетании с высокими дозами ингибиторов МАО может наблюдаться повышение артериального давления.
Инфузии церебролизина не следует проводить одновременно с растворами аминокислот.
В случае одновременного приема других лекарственных средств необходимо проконсультироваться с врачом.
Церебролизин® несовместим с растворами, изменяющими значение pH (5,0-8,0) и растворами, содержащими липиды.
Беременность и лактация
Исследования на животных показывают, что церебролизин не обладает какими-либо прямыми или косвенными признаками репродуктивной токсичности.
Церебролизин не следует применять во время беременности, за исключением случаев, когда его назначение необходимо по абсолютным показаниям.
Необходимо принять решение о том, следует ли прерывать грудное вскармливание, или отказаться от лечения церебролизином. При этом следует учитывать пользу продолжения грудного вскармливания для ребенка и пользу терапии для матери.
Способ применения и дозы
Как правило, Церебролизин применяется в следующих дозах:
Пациентам с деменцией возможно назначение церебролизина до 2 месяцев, до тех пор, пока сохраняется адекватный ответ на проводимое лечение. После проведения первого курса возможно назначение повторного курса терапии в режиме введения церебролизина 2-3 раза в неделю. Курс терапии соответствует периоду лечения 4 недели (5 введений в неделю).
Дети и подростки до 18 лет
Применение препарата у детей и подростков младше 18 лет не рекомендовано из-за недостаточности данных.
Церебролизин применяют в виде инъекций: внутримышечно (до 5 мл), внутривенно (до 10 мл). Дозы, превышающие 10 мл, рекомендуется вводить только посредством медленных внутривенных инфузий. Продолжительность инфузии составляет от 15 до 60 минут.
Была подтверждена совместимость церебролизина со следующими стандартными инфузионными растворами:
0,9% раствор хлорида натрия (9 мг NaCl/мл);
раствор Рингера (Na+ 153,98 ммоль/л, Са2+ 2,74 ммоль/л, К+4,02 ммоль/л, С1- 163,48 ммоль/л);
5 % раствор глюкозы.
Одновременное введение в одном шприце церебролизина с другими лекарственными средствами запрещено.
Следует использовать только прозрачный раствор желто-коричневого цвета.
Ампула с лекарственным препаратом предназначена только для однократного применения. С микробиологической точки зрения Церебролизин® следует применять сразу после вскрытия ампулы.
Следующие побочные реакции наблюдались и сообщались во время лечения церебролизином с частотой, определяемой в соответствии с рекомендациями Всемирной организации здравоохранения:
Часто: (от ≥ 1/100 до 1/10000 до
Передозировка
Данные об отрицательных последствиях при передозировке или интоксикации отсутствуют. Специфического антидота нет. При необходимости проводится симптоматическая терапия.
Влияние на способность к управлению транспортными средствами
Проведенные клинические исследования показали отсутствие увеличения времени продолжительности реакции. Однако не исключена возможность нарушения способности к выполнению деятельности, требующей повышенной концентрации внимания и быстроты психомоторных реакций, поэтому во время лечения следует воздержаться от управления автомобилем и работы с движущимися механизмами.
Раствор для инъекций ампулы 1 мл, 2 мл
По 1 мл, 2 мл препарата помещают в стеклянные ампулы коричневого цвета с точкой надлома. По 10 ампул помещают в прозрачную контурную ячейковую упаковку из ПВХ, покрытую вощеной бумагой. Одну контурную ячейковую упаковку с инструкцией по применению помещают в картонную пачку.
Раствор для инъекций ампулы 5 мл, 10 мл и 20 мл
По 5 мл, 10 мл и 20 мл помещают в стеклянные ампулы коричневого цвета с точкой надлома. По 5 ампул помещают в прозрачную контурную ячейковую упаковку из ПВХ, покрытую вощеной бумагой. Одну контурную ячейковую упаковку с инструкцией по применению помещают в картонную пачку.
Условия хранения
Хранить в защищенном от света месте при температуре не выше 25 °C.
Не хранить в холодильнике и не замораживать.
Хранить в недоступном для детей месте.
Примечание: после вскрытия ампулы раствор должен использоваться незамедлительно.
Не применять по истечении срока годности, указанного на упаковке.
Условия отпуска из аптек
Владелец регистрационного удостоверения
«ЭВЕР Нейро Фарма ГмбХ»,
А-4866 Обербургау 3, Унтерах, Австрия.
ЭВЕР Фарма Йена ГмбХ, Отто-Шотг штрассе 15, 07745 Йена, Германия.
Хамелн Фармасьютикалс ГмбХ, Лангес Фельд 13, 31789 Хамелн, Германия.
«ЭВЕР Фарма Йена ГмбХ», Брюсселер штрассе 18,07747 Йена, Германия «Хамелн Фармасьютикалз ГмбХ», Лангес Фельд 13, 31789 Хамелн, Германия
ВЫПУСКАЮЩИЙ КОНТРОЛЬ КАЧЕСТВА
«ЭВЕР Нейро Фарма ГмбХ», А-4866 Обербургау 3, Унтерах, Австрия
127055 Москва, ул. Бутырский Вал, 68/70, стр.1



 Читайте также:
Читайте также: 

